Provedení velkých plavidel
Provedení velkých plavidel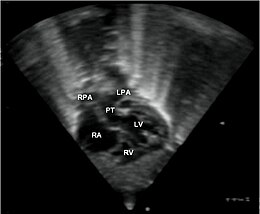
| Specialita | Lékařská genetika |
|---|
| ICD - 10 | Q25.9 |
|---|---|
| CIM - 9 | 747,9 |
| OMIM | 608808 |
| Nemoci DB | 13259 |
| MedlinePlus | 001568 |
| eMedicína | 900574 |
| Pletivo | D014188 |
| UK pacient | Transpozice velkých tepen |
Transpozice velkých cév (TGV) nebo ventriculo-arteriální nesoulad v současné nomenklatury je vrozená Kyanogenní srdeční vada (odpovědné za cyanóza ) nejčastější u novorozenců. Je charakterizována nesprávným umístěním cév na spodní části srdce , takže na rozdíl od normálního srdce aorta vychází z pravé komory a plicní tepna z levé komory.
První popis této malformace se připisuje Matthewovi Baillieovi (1761-1823) z anatomického vyšetření srdce dvouměsíčního kojence (v roce 1793).
Spontánně je toto srdeční onemocnění rychle smrtelné během několika dní po narození, ale různé způsoby léčby, proti nimž se od roku 1965 staví odpor, radikálně změnily prognózu a dnes umožňují v naprosté většině případů doufat v „úplné vyléčení“.
Jedná se o jednu ze srdečních malformací, která nejvíce těží z prenatální diagnostiky pomocí ultrazvuku plodu, což umožňuje organizovat nejlepší léčbu od narození pro tuto skutečnou novorozeneckou pohotovost.
Frekvence
TGV představuje 5 až 7% vrozených srdečních chorob. Je to nejčastější cyanogenní srdeční choroba u novorozenců před Fallotovou tetralogií . Jeho výskyt se odhaduje mezi 20 a 30 na 100 000 porodů, nebo 150 až 220 nových případů ve Francii každý rok (ze 783 500 porodů uvedených v seznamu INSEE v roce 2007). Ovlivňuje chlapce 2 až 3krát častěji než dívky.
Anatomie
V normálním srdci začíná aorta z levé komory a distribuuje krev bohatou na kyslík do celého těla, zatímco plicní tepna (nebo plicní kmen) začíná z pravé komory a vrací desaturovanou žilní krev do plic, to znamená řekněme vyčerpaný kyslíkem.
Transpozice velkých cév je „vaskulární malpozicí“, při které aorta vychází z pravé komory, zatímco plicní kmen vychází z levé komory.
Když je tato vaskulární malpozice izolovaná, mluvíme o jednoduché transpozici velkých cév (jednoduché adjektivum odkazující na anatomii, ale ne na důsledky malformace) nebo o „izolované D-TGV“ ve vztahu k kauzální embryologické anomálii. Toto je nejběžnější případ (≥ 60%).
D-TGV může být spojen s dalšími srdečními vadami, zejména s ventrikulární komunikací , subpulmonální stenózou nebo koarktací aorty . Některé z těchto abnormalit mohou přinejmenším přechodně přispívat k lepší toleranci při narození, ale všechny mají tendenci komplikovat chirurgickou léčbu HSR ve větší či menší míře.
Nakonec je nutné zmínit možnost velmi vzácného dvojího nesouladu, který by vedl k opravené transpozici velkých plavidel . U této malformace existuje jak ventrikulo-arteriální nesoulad, jako u jednoduchého TGV, tak i atrioventrikulární nesoulad, jako je pravé síně odtoku do levé komory a levé síně odtoku do pravé komory. Je to anatomicky složitější malformace než malformace jednoduchého TGV, ale která má v praxi tendenci korigovat cirkulační anomálie přítomné v jednoduchém TGV. Ve skutečnosti se v případě dvojího rozporu desaturovaná žilní krev přicházející do pravé síně spojuje jako obvykle plicní kmen a plíce (přes levou komoru) a krev bohatá na kyslík přicházející z plic v levé síni se připojuje jako normálně aorta (přes pravou komoru). Důsledky, komplikace a možná léčba korigované transpozice velkých cév se radikálně liší od důsledků jednoduché HSR a nebudou v tomto článku představeny.
Embryologie
Teorie, která je dnes nejčastěji přijímána, je teorie „abnormálního vývoje kužele “ , kterou navrhl Van Praagh.
Konus je embryologická struktura, která zajišťuje spojení mezi komorami a velkými cévami, které z nich odcházejí.
- Konus normálně představuje odlišný vývoj v subpulmonální části, která roste a v subaortální části, která má tendenci regresovat. Tato resorpce subaortálního konusu táhne aortální prstenec dolů, dozadu a doleva a umístí jej nad levou komoru, v návaznosti na prstenec mitrální chlopně. Perzistence subpulmonálního konusu posouvá prsten plicní chlopně nahoru, doprava a dopředu, nad pravou komoru. Torze primárního arteriálního kmene (truncus) sekundární k tomuto asymetrickému růstu je zodpovědná za navinutí základních cév a jejich křížení v prostoru.
- V TGV je reabsorbován subpulmonální konus a udržován subaortální konus. Aortální prstenec je proto umístěn nad a vpředu na dobře vyvinutém konusu, nad pravou komorou, zatímco plicní prstenec zůstává nad levou komorou, v kontinuitě s mitrálním prstencem. Cévy ztrácejí svinutí a zůstávají ve své původní části rovnoběžné.
Tato ztráta „fyziologického křížení“ velkých cév je hlavním ultrazvukovým znamením anomálie.
Patofyziologie
- Před narozením nemá tato malformace kvůli zvláštnostem oběhu plodu prakticky žádné důsledky. Těhotenství může normálně probíhat při porodu po celou dobu. Růst plodu je obvykle normální a je tedy klasické říci, že děti s jednoduchou HSR jsou „krásní chlapci s tělesnou hmotností vyšší než 3 kg narozené v termínu“, zejména proto, že souvislost s mimokardiálními abnormalitami je vzácná (méně než 10% případů) ).
- Při narození je nastaven jiný režim krevního oběhu, přičemž dva okruhy (pravé srdce a levé srdce) již nepracují paralelně, ale v sérii. Oba okruhy pak již nejsou zaměnitelné, ale přísně oddělené a krev je musí následovat postupně, jeden za druhým. V případě TGV odchází krev zbavená kyslíku přicházející do pravé síně přímo z místa, kde přichází aortou do celého těla. Krev bohatá na kyslík přicházející do levé síně dělá totéž tím, že se vrací přímo do plic plicním kmenem. Tyto dva okruhy jsou oddělené a nezávislé: desaturovaná krev nedosahuje do plic a krev bohatá na kyslík už ne do těla.
Okamžité přežití je podmíněno přetrváváním komunikací (zkratů), které existovaly mezi dvěma okruhy před narozením: foramen ovale (mezi síněmi) a ductus arteriosus (mezi aortou a plicní tepnou). Jen oni sami umožní směs desaturované a okysličené krve. Tyto plodové zkraty se však mají uzavřít při narození v nepředvídatelném období v rozmezí od několika minut do 48-72 hodin. TGV je tedy „ducto-dependentní“ a především „atriodependentní“ srdeční choroba (přísun okysličené krve do pravého srdce a aorty je v zásadě spojen s přítomností komunikace mezi předsíní) a její léčba je skutečným novorozencem nouzový.
Formy spojené s mezikomorovou komunikací (VIC) jsou často lépe snášeny při narození, protože tento VIC, zvláště pokud je velký, se nezavírá tak rychle a neumožňuje lepší míchání krve, ale za cenu srdečního selhání . Historicky jediné formy, které mohly spontánně přežít několik měsíců nebo let, byly TGV spojené s velkým VIC a mírnou subpulmonární stenózou (zúžením), která omezovala rozsah srdečního selhání.
Diagnostický
Prenatální
Diagnóza TGV se stále častěji provádí před narozením, nejčastěji během „morfologického“ ultrazvukového vyšetření provedeného po 22 týdnech amenorey (SA). Někdy je to možné dříve, od 12-14 WA, kdy jsou podmínky zkoušky obzvláště příznivé (... a zkušený zkoušející).
Aspekty ultrazvuku před narozenímVzhledem k tomu, že přísně intrakardiální struktury jsou obvykle normální, nelze diagnózu vyvolat při výskytu známém jako „4 dutiny“. To nutně (a logicky) vyžaduje průzkum velkých plavidel procházejících jinými sekčními rovinami výše v hrudníku.
- obvyklým volacím znakem je ztráta přechodu velkých lodí. Normálně se aorta a plicní kmen zkříží brzy po opuštění srdce. Je proto nemožné rozbalit obě plavidla ve stejné rovině řezu. Při podélném pohledu na aortu se plicní kmen objevuje pouze v průřezu („dlouhá aorta, kulatý plicní kmen“) a naopak. V jednoduchém D-TGV, nejběžnějším, mají cévy paralelní průběh, a lze je tedy sledovat podélně současně.
- potvrzení se získá analýzou velkých cév a jejich spojení s komorami. Aorta je charakterizována skutečností, že popisuje podvodníka, vede ke vzniku cépalového osudu a je to céva, která nejvyšší stoupá v hrudníku. Plicní kmen je charakterizován časným rozdvojením do dvou větví, pravé a levé plicní tepny. V jinak normálním srdci je pravá komora umístěna před a napravo od levé komory, takže plicní kmen je nejvíce přední cévou. TGV je charakterizována přední polohou cévy, která popisuje oblouk a vede ke vzniku hlavových cév: aorty.
Diagnóza jednoduchého TGV by neměla měnit průběh těhotenství, ale může naznačovat užší ultrazvukové monitorování a především motivaci připravit se na (programovaný) porod v blízkosti pediatrického kardiologického centra schopného poskytovat novorozeneckou péči (viz níže).
- Pokračování těhotenství: Při absenci souvisejících srdečních nebo mimokardiálních abnormalit je riziko identifikovatelné genetické abnormality považováno za velmi nízké, ne-li nulové. Neexistuje tedy žádná formální indikace pro odběr vzorku plodové vody ( amniocentéza ). Růst a vývoj plodu obvykle není narušen. Po vysvětlení a s přihlédnutím k pooperační prognóze s pravidlem vynikající je výjimečné, že rodiče formulují požadavek na lékařské ukončení těhotenství, o kterém by také intenzivně diskutovalo příslušné prenatální diagnostické centrum.
- Ultrazvukové monitorování: Má několik cílů:
- psychologická podpora a reakce na otázky rodičů,
- potvrzení normálního růstu a žádné abnormality spojené (některé mohou být detekovány až pozdě, ve 3 e čtvrtletí)
- podrobné studium určitých anatomických (zejména průměrů velkých cév) nebo funkčních (přítomnost omezujícího foramen ovale) údajů, které by mohly ovlivnit novorozeneckou toleranci nebo kvalitu chirurgického výsledku.
- Porod: Může k tomu dojít normálně, vaginálně, použití císařského řezu není povinné. Porod je však naplánován do centra, které sdružuje porodnické dovednosti, intervenční pediatrickou kardiologii, srdeční chirurgii a novorozeneckou resuscitaci umožňující optimální péči o novorozence.
Postnatální
KlinickýNejprve je třeba zvážit transpozici velkých cév u novorozence, který vykazuje cyanózu (namodralé zbarvení kůže), a to zejména proto, že:
- cyanóza je izolovaná, bez respiračních potíží, bez skutečného srdečního šelestu, bez srdečního selhání (alespoň v prvních hodinách života);
- tato cyanóza se nemění (nebo jen mírně) podáváním kyslíku novorozenci (cyanóza odolná vůči kyslíkové terapii ).
Po několika hodinách pokroku se mohou objevit příznaky srdečního selhání ( polypnoe , tachykardie , mramorování, pocení, odmítnutí lahvičky atd.).
Další testyVyšetření umožňující diagnostiku TGV jsou zejména:
- Čelní hrudníku x-ray , který může ukázat evokativní srdeční siluetu a zejména normální nebo zvýšené plicní vaskularizaci zcela neočekávané v kyanogenního onemocnění srdce.
- Echokardiografie je stále zkouška v prvním záměru. Toto vyšetření umožňuje potvrdit diagnózu zobrazením anatomických anomálií, posoudit více či méně funkční povahu srdečních zkratů plodu, hledat další související anomálie a do určité míry posoudit dopady malformace.
- řez levou parasternální dlouhou osou: ukazuje, že céva z levé komory (nejzadnější) jde abnormálně dozadu a brzy se rozdvojuje. Je to tedy plicní kmen a ne aorta jako obvykle;
- subkostální úseky, které jasně ukazují paralelní průběh velkých plavidel a jejich inverzi.
- S některými výjimkami se srdeční katetrizace již neprovádí pro diagnostické účely, ale zůstává nezbytná pro provedení terapeutického postupu, Rashkindovy atrioseptostomie .
Léčba
Bez chirurgického zákroku úmrtnost přesahuje 90% za jeden rok. Je to méně než 10% za 20 let v případě opravy.
Péče o novorozence
V ideálním případě, to znamená, že pokud byla diagnóza stanovena před narozením, lze porod počítat pouze v porodnici s pediatrickou kardiologickou službou. Léčba začíná ihned po narození, na porodním sále nebo v bezprostřední blízkosti. Nejčastěji kombinuje:
- potvrzení diagnózy echokardiografickým vyšetřením. To také umožňuje zhodnotit jakékoli související anomálie a anatomické a funkční rysy foramen ovale a ductus arteriosus;
- zavedení infuze prostaglandinu (PGE1), léčiva, které inhibuje vazokonstrikci ductus arteriosus a umožňuje jeho udržení otevřené (možná několik dní);
- provedení „atrioseptostomie“ pomocí manévru Rashkind (viz níže). Toto, ne vždy nutné, si klade za cíl zachovat zkrat, který existoval foramen ovale, vytvořením (velké) interatriální „trvalé“ komunikace.
- Pokud není diagnóza TGV podezřelá až po narození, první dva prvky péče obvykle poskytuje novorozenecká služba nejblíže k porodnímu centru, pak je novorozenec sekundárně převezen do specializovaného kardiopediatrického prostředí pro pokračování léčby.
- „Rashkind manévr“ nebo Rashkind atrioseptostomy byla poprvé popsána v roce 1966 Rahskind. Toto je první nechirurgická (paliativní) léčba, která byla navržena pro TGV. Je to také první z intervencí známých jako „intervenční katetrizace“ . Spočívá v zavedení sondy přes femorální žílu nebo pupeční žílu , která je na konci opatřena nafukovacím balónkem. Tento vodič je veden do pravé síně a poté skrz foramen ovale zasunut do levé síně. Balónek se poté nafoukne a poté se ostrým gestem katetr vytáhne o několik centimetrů. Balón tak prochází z levé síně do pravé síně, trhá interatriální přepážku a vytváří tak trvalou komunikaci. Pro vytvoření dostatečně široké komunikace může být zapotřebí několik průchodů balónku, přičemž účinnost manévru se okamžitě posoudí měřením saturace kyslíkem v arteriální (nebo kapilární) krvi. Tento manévr, který vyžaduje katetrizaci, byl původně prováděn ve speciální místnosti vybavené vhodným radiologickým zařízením. V současné době se to provádí pomocí jednoduchého ultrazvukového monitorování a lze jej provádět na porodním sále nebo v inkubátoru novorozence.
Chirurgická léčba
Definitivní léčba TGV je chirurgická. Postupem času se značně vyvinul, a to jak z hlediska „korekce“, tak z hlediska věku, ve kterém se praktikuje. V současné době je běžné, ne-li obvyklé, že se novorozenec vrací domů po 15 dnech života „vyléčený“ a bez jakéhokoli lékařského ošetření po „detospozici velkých cév. "
Historicky byly navrženy tři typy chirurgických zákroků, první dva mohou být ve velmi konkrétních případech relevantní.
- Zásah Blalock-Hanlon (1950): Jedná se o první chirurgický zákrok (paliativní) navrhl v transpozice velkých cév. Spočívalo to ve vytvoření tlustého srdce a bez mimotělního oběhu, široké interriální komunikace zaměřené na zlepšení okysličování krve cirkulující v pravé komoře a aortě.
Po roce 1966 zůstal indikován v případě selhání nebo nedostatečnosti Raškindova manévru nebo se praktikoval víceméně systematicky na určitých školách, jako je škola v Paříži, aby umožnil dosažení pokročilejšího věku (12–24 měsíců).) Před definitivním “ intervence na úrovni síňové ".
- Fyziologické korekce v síňovém stádiu: Principem těchto zákroků, mylně kvalifikovaných jako korekční, nebylo dát velké cévy zpět na jejich normální místo, ale přeměnit „jednoduchou transpozici velkých cév“ na „korigovanou transpozici velkých cév „ , to obrácením toku krve do síní.
Neoddělením síní byla venózní krev z vena cava přesměrována do levé síně, levé komory a plicní tepny; okysličená krev z plic je odváděna do pravé síně, pravé komory a aorty. Byl tak obnoven „normální“ krevní oběh, ale ne normální anatomie, protože velké cévy zůstaly připojeny ke „špatné“ komoře. Dva chirurgové spojili svá jména s tímto typem korekce: Senning v roce 1959 a Mustard v roce 1964 a tyto postupy byly prováděny až do let 1975-80. Navzdory určitým komplikacím souvisejícím s lézemi vytvořenými v síních (riziko poruch rytmu nebo vedení, stenóza duté žíly nebo plicních kanálů, zejména u procesu popsaného Mustardem, který byl založen na použití inertní náplasti, a proto nebyl schopen sledovat růst dítěte) a udržování pravé komory v „systémové“ poloze, tj. pod aortou (riziko dlouhodobého selhání), je mnoho takto operovaných dětí nyní dospělými, kteří vedou v podstatě normální život. V posledních letech William Mustard často doprovázel na lékařské konference mladá žena, matka rodiny, která byla jeho první nebo jednou z prvních operovaných. Ve Francii mnoho dospělých vděčí za svou záchranu chirurgovi Georgovi Lemoineovi, „skromnému, málo známému muži“ (Y. Lecompte), který neměl obdoby k provedení postupu podle Senninga ve věku kolem 6 měsíců.
- Anatomická korekce na arteriální úrovni: Korekce TGV uvedením cév zpět do normální polohy je velmi logická a od roku 1954 to zkoušelo několik chirurgů (Mustard, Bjork, Bailey, Kay a Cross, Baffes ...), ale bez úspěch. Tyto poruchy byly způsobeny technickými limity času. Byly to počátky otevřené operace srdce u dospělých a prehistorie této operace u novorozenců nebo kojenců. Bylo to také kvůli podcenění určitých fyziologických omezení: koronární tepny zásobující srdeční sval byly ponechány na místě v plicní tepně, a proto byly při příliš nízkém tlaku promyty desaturovanou krví. Kromě toho levá komora, která nebyla zvyklá tlačit proti vysokému odporu, způsobila nevratné selhání, jakmile byla připojena k aortě. Tato počáteční selhání vysvětlují zájem o intervenční korekce síní v následujících 20 letech. Určitě byly méně logické, ale účinné.

Pokusy byly obnoveny o 20 let později, v polovině 70. let poté, co brazilský chirurg Adib Jatene zveřejnil úspěšnou detranspoziční operaci provedenou u dvou dětí ve věku 3 měsíce a 40 dnů a první sérii operací Yacoub v Anglii. tým z nemocnice Laennec v Paříži. Tyto nové pokusy měly za cíl napravit vady první, na jedné straně také transpozicí koronárních tepen do aorty, na druhé straně zajištěním schopnosti levé komory zajistit systémový průtok. Tato schopnost byla získána buď „přípravou“ komory, zavedením páskování plicní tepny na několik měsíců, což ji přinutilo vybudovat svaly k překonání této umělé překážky, nebo velmi časným časováním operace, od první týden života, předtím, než došlo k významnému evoluci myokardu levé komory . Detranspozice velkých cév nebo „arteriální výměna “ se rychle stala referenčním zásahem poté, co Yacoub kodifikoval techniky umožňující přizpůsobit zásah různým možným distribucím koronárních tepen a že Lecompte „vynalezl“ v roce 1979 proces křížení velké cévy umožňující reimplantaci plicní tepny bez vložení protetického materiálu, protože jsou všeobecně uznávány jako „manévr Lecompte“ ...
Nyní je to jediný provedený zásah, s výjimkou velmi konkrétních případů. Je to opravdu korektivní chirurgický zákrok, protože „transponuje“ velké cévy reimplantací aorty do levé komory a plicní tepny do pravé komory. Úmrtnost v nemocnici je v současné době pro týmy praktikující tento zákrok rutinně méně než 1%, přesto jde o skutečný výkon chirurgie a novorozenecké resuscitace a tento zákrok v mimotělním oběhu byl dokonce proveden u předčasně narozených dětí sotva 2 000 gramů.
Terapeutické strategie
Ve vyspělých zemích lze současnou „ideální“ strategii, stále častěji „skutečnou“, shrnout následovně: Předporodní diagnostika a in utero přenos do specializovaného centra umožňujícího praktikování Rashkindova manévru a prokrvení prostaglandinů (ne systematický). Detranspozice se provádí v prvním týdnu života, což umožňuje návrat domů v prvním měsíci.
V rozvojových zemích vyžaduje tato „ideální“ strategie prostředí chirurgické a novorozenecké resuscitace mimo dosah. Předporodní diagnóza TGV (zřídka prováděná) stále často vede k lékařskému ukončení těhotenství. Mohli bychom si však představit rehabilitaci „historických“ léčebných sekvencí se dvěma možnostmi: Rashkindův manévr (pravděpodobně spojený s Blalock-Hanlonovým zásahem), po kterém následuje korekce na síňové úrovni zásahem. a 18 měsíců, nebo Rashkindův manévr (s možným zásahem Blalocka-Hanlona) spojený s cerclage plicní tepny, následovaný anatomickou korekcí detranspozicí mezi 6 měsíci a rokem. Tyto strategie byly praktikovány ve Francii sotva před více než 20 lety a mnoho kojenců, nyní dospělých, z nich skutečně těží.
Stávat se dětmi
Děti, které podstoupily velkou transpoziční operaci cévy, obvykle vedou přísně normální život bez jakéhokoli lékařského ošetření. Nedoporučují se pouze soutěžní sporty a tabák. Tyto děti však musí být předmětem pravidelného lékařského sledování (obvykle jednou ročně), aby bylo možné sledovat konkrétněji:
- absence komplikací souvisejících s reimplantací koronárních tepen. Toto monitorování může zahrnovat provedení koronární angiografie nebo častěji průzkumu pomocí počítačové tomografie ( koronární CT );
- absence komplikací v arteriálních stezích (stenóza, vzácná a obvykle časná) nebo aortální a plicní chlopně (obvykle dochází k malému úniku bez následků).
Těhotenství
S výjimkou zvláštních (a vzácných) případů může žena operovaná v dětství k transpozici velkých cév pomocí arteriální výměny zvážit provedení jednoho nebo více těhotenství bez zvláštních obav. Porod lze provést normálně vaginální cestou, kromě porodnické indikace císařským řezem. Kojení bude možné.
Rodičovské obavy z rizika recidivy srdečních onemocnění, řádově 10% (což znamená „naopak“, že nejméně 90% těhotenství porodí normální dítě) lze odstranit včasnou realizací „“ ultrazvuk plodu, od 14. do 15. týdne amenorey, když jsou podmínky vyšetření dobré.
Genetické poradenství
Dosud nebyla identifikována žádná genetická (nebo toxická) příčina této malformace, pokud byla izolována. Jako takový je to jedna z velmi vzácných srdečních vad, která není známou indikací pro amniocentézu (propíchnutí plodové vody pro studium karyotypu plodu), pokud je objevena před narozením.
Je zcela jiné, pokud je transpozice velkých cév spojena s jinými malformacemi, srdečními nebo mimokardiálními. V tomto případě strach, že je genetická abnormalita zodpovědná nebo alespoň spojená s tímto polymalformativním syndromem, obvykle vede k tomu, že rodičům bude doporučena amniocentéza před narozením nebo přímá studie karyotypu novorozence, pokud bude diagnóza stanovena později.
Zdroje
- Srdeční onemocnění u kojenců , dětí a dospívajících - Mosse a Adams - 7 th Edition - Williams & Wilkins ed. - Philadelphia, 2008
- Fetální kardiologie - S. Yagel, NH Silverman, U. Gembruch - Martin Dunitz ed. - Londýn, 2003
Podívejte se také
Reference
- Morbidní anatomie některých nejdůležitějších částí lidského těla (1793) citovaný Prichardem R. Vybrané položky z historie patologie . Provedení velkých plavidel. Jsem J. Pathol. 1979; 97: 562
- Bonnet D, Coltri A, Butera G, Fermont L, Le Bidois J, Aggoun Y, Acar P, Villain E, Kachaner J, Sidi D. Prenatální diagnóza transpozice velkých cév snižuje neonatální morbiditu a mortalitu , Arch Mal Coeur Vaiss , 1999; 92: 637-40.
- Van Praagh R. Transpozice velkých tepen. II. Transpozice vyjasněna. Am J Cardiol 1971; 28: 739-41
- Campbell M, Incidence srdečních malformací při narození a později a novorozenecká úmrtnost , Br Heart J, 1973: 35; 189–200
- Schidlow DN, Jenkins KJ, Gauvreau K et al. Transpozice velkých tepen v rozvojovém světě: chirurgie a výsledky , J Am Coll Cardiol, 2017; 69: 43–51
- Rashkind WJ, Miller WW. Vytvoření defektu síňového septa bez torakotomie. Paliativní přístup k úplné transpozici velkých tepen JAMA, 1966; 196: 991-2
- Blalock A, Hanlon CR, chirurgická léčba úplné transpozice aorty a plicní tepny , Surg Gynec Obstet, 1950; 90: 1
- Sening Chirurgická korekce transpozice velkých cév , Chirurgie 1959; 45: 966
- Mustard WT, Keith JD, Trusler GA, Fowler R, Kill L, Chirurgické řízení transpozice velkých cév , J Thorac Cardiov Surg, 1964; 48: 953
- Hörer J, Herrmann F, Schreiber C, Cleuziou J, Prodan Z, Vogt M, Holper K, Lange R, Jak dobře jsou na tom pacienti až 30 let po operaci hořčice? , Thorac Cardiovasc Surg, 2007; 55: 359-64.
- Lecompte Y, Transpozice velkých cév: historie chirurgické opravy , Arch Pediatr, 1998; 5 (Suppl 2): 113s-117s
- Jatene AD, Fontes VF, Paulista PP, Souza LC, Neger F, Galantier M, Sousa JE. Anatomická korekce transpozice velkých cév , J Thorac Cardiovasc Surg, 1976; 72: 364-70.
- Yacoub MH, Radley-Smith R, Maclaurin R. Dvoustupňová operace pro anatomickou korekci transpozice velkých tepen s intaktní mezikomorovou přepážkou. , Lancet , 1977,8025: 1275-8.
- Bex JP, Lecompte Y, Baillot F, Hazan E, Anatomická korekce transpozice velkých tepen , Ann Thorac Surg, 1980; 29: 86-8.
- Lecompte Y, Zannini L, Hazan E, Jarreau MM, Bex JP, Tran Viet T et als. Anatomická korekce transpozice velkých tepen. Nová technika bez použití protetického vedení , J Thoracic Cardiovascular Surg, 1981; 82: 629-31
- Hirsch JC, Gurney JG, Donohue JE, Gebremariam A, Bove EL, Ohye RG, Nemocniční úmrtnost pro operace Norwood a arteriální přepínání jako funkce institucionálního objemu , Pediatr Cardiol, 2008 ;; 29: 713-7