Lyme nemoc
Lyme nemoc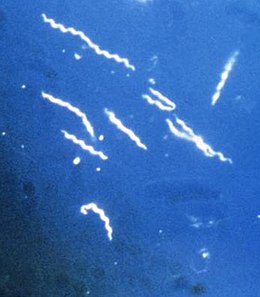 Borrelia burgdorferi , jedna ze tří známých variant parazitických bakterií, které způsobují lymskou boreliózu. Borélie mají charakteristický hadovitý a spirálovitý tvar, proto se jmenují spirochety .
Borrelia burgdorferi , jedna ze tří známých variant parazitických bakterií, které způsobují lymskou boreliózu. Borélie mají charakteristický hadovitý a spirálovitý tvar, proto se jmenují spirochety .
| Specialita | Infekční choroby , dermatologie , neurologie a kardiologie |
|---|
| ICD - 10 | A69.2 |
|---|---|
| CIM - 9 | 088,81 |
| Nemoci DB | 1531 |
| MedlinePlus | 001319 |
| eMedicína | 330178, 965922 a 786767 |
| eMedicína | med / 1346 ped / 1331 neuro / 521 emerg / 588 |
| Pletivo | D008193 |
| Inkubace min | 1 den |
| Maximální inkubace | 44 d |
| Příznaky | Chronický erytém migrans , únava , bolest hlavy , artralgie , myalgie , fascikulace , parestézie , vertigo , srdeční arytmie , chronická neuropatická bolest ( d ) , horečka , neuritida , meningitida , meningoencefalitida ( en ) , myokarditida , artritida , encefalomyelitida ( en ) a hypertrofická kardiomyopatie |
| Přenášená nemoc | Přenos klíšťaty ( d ) , Ixodes pacificus a Ixodes scapularis |
| Příčiny | Borrelia burgdorferi |
| Léky | Ceftriaxon , cefuroxim , amoxicilin , doxycyklin a azithromycin |
| UK pacient | Lyme-nemoc-pro |
Lymská borelióza je vektor-nesené nemoci a zoonózy (infekční onemocnění, které postihuje lidi a mnoho zvířat). Lymská borelióza je pojmenované po městech Lyme a Old Lyme , dvou měst ve Spojených státech , ve stavu z Connecticutu , kde byla poprvé zaznamenána v roce 1975 a je uveden v roce 1977. přenášen jehlou tvrdý klíštěte Ixodes je bakteriální onemocnění způsobené borrelia ( Borrelia burgdorferi , úzce definovaná, převládající v Severní Americe).
Výraz Lyme borelióza často označuje „evropskou boreliózu“ kvůli větší rozmanitosti borrelií (hlavně Borrelia garinii , B. afzelii … nebo B. burgdorferi v širším slova smyslu). Lyme nemoc a lymská borelióza jsou často synonymem, a to kvůli Borrelia burgdorferi v širším slova smyslu. Jiná borelióza se nazývá opakující se horečky (kosmopolitní přenášené vši a regionální měkkými klíšťaty ).
Toto onemocnění je charakterizováno velkou rozmanitostí (genetickou, epidemiologickou, klinickou a diagnostickou), protože je multiorgánové (které mohou ovlivnit různé orgány) a multisystémové , které mohou ovlivnit různé systémy, a proto mají polymorfní klinické projevy (kožní, revmatologické a neurologické ). Rozšiřuje se a stává se nejčastější chorobou přenášenou na lidi na severní polokouli.
V téměř 90% případů je účinně léčena antibiotickou terapií po dobu 2 až 4 týdnů. Neléčí se, může se vyvíjet po několik let a klasicky prochází třemi více či méně diferencovanými stádii, někdy proloženými obdobími latence a které se mohou u některých příznaků překrývat. Po možné klidové fázi může mít onemocnění akutním nebo chronickým způsobem více kožní, artikulární nebo neurologické formy.
Existence a význam forem nevyléčených standardní léčbou nebo přisuzování chronických patologií lymské borelióze představují problém „chronické boreliózy“, složitost klinické diagnózy, problematický výklad sérologických testů, protichůdné pokyny pro diagnostiku, léčbu a antibiotická léčba chronické boreliózy způsobují společenskou polemiku známou jako Lyme War ve Spojených státech nebo Lyme Scandal ve Francii.
Historie onemocnění
Borelióza existuje již dlouhou dobu:
- podle pozůstatků bakteriální DNA nachází v jeho mrtvoly, první člověk známo, že byly infikovány Borrelia burgdorferi je Ötzi , asi před 5300 rok;
- evoluční historie B. burgdorferi v Severní Americe byla rekonstruována, což naznačuje její přítomnost po dobu nejméně 60 000 let, dlouho před příjezdem lidí do Ameriky;
- několik velmi starých a široce distribuovaných linek (i v Severní Americe) nedávno našlo podmínky pro vývoj epidemie (Walter et al. , 2017); jejich rozmanitost a široká distribuce vyvrací hypotézu vzniku souvisejícího s nedávnými genetickými modifikacemi (dokonce s genetickou manipulací (v roce 2019 probíhají ve Spojených státech diskuse o tom, zda byla lymská nemoc použita jako biologická zbraň).); vznik Lyme nemoc je bezpochyby výsledkem antropogenních narušení ekosystémů a podnebí, které upřednostňují ohniska klíšťat a / nebo bakterií a rostoucí počet lidských infekcí;
- tato nemoc má svůj název od města Lyme ( Connecticut ), kde byla údajně identifikována v roce 1975 jako důsledek kousnutí klíštěte v roce 1977. Většina jejích projevů však byla v Evropě popsána již na konci XIX. tého století, ale řídce.
První popisy v Evropě
- V roce 1883 německý lékař Alfred Buchwald popsal (v Breslau ) kožní abnormalitu, která se jeví jako to, co je nyní známé jako chronická atrofická akrodermatitida , ale Buchwald ji nespojil s kousnutím klíštěte a tento příznak nebude přítomen. v Lyme (kde se dominantní borélie liší od těch, které se nacházejí v Eurasii);
- V roce 1909 zaznamenal Arvid Afzelius (švédský dermatolog) výskyt další prstencové kožní léze, někdy po kousnutí klíštěm Ixodes , kterou nazval erythema migrans . V roce 1913 jej Bruce Lipschutz (rakouský dermatolog) nazval chronickým migrujícím erytémem.
- V roce 1922 spojili francouzští lékaři Garin a Bujadoux tuto dermatologickou lézi s obecnějším záchvatem ochrnutí „víceméně vážným, někdy smrtelným po kousnutí klíšťaty“ ( Ixodes hexagonus ). Tito dva Francouzi připisují tuto lymfocytární meningoradikulitidu (někdy spojující meningitidu a polyneuritidu ) s „virem“, který by neměl být hledán v krvi, ale v nervové tkáni.
- V roce 1934 byl v Německu popsán erythema migrans v souvislosti s poškozením kloubů.
- V roce 1941 německý Alfred Bannwarth (de) spojil poškození kloubů s meningocytovou radikulitidou lymfocytárního typu ( Bannwarthův syndrom, který se někdy přejmenoval na Garin-Boujadoux-Bannwarthův syndrom ).
- V roce 1951 naznačují příznivé účinky penicilinu na tyto stavy bakteriální původ.
Znovuobjeveno ve Spojených státech
V roce 1969 byl ve Spojených státech publikován první dokumentovaný případ chronického migrujícího erytému, ke kterému došlo u lovce v lese.
V roce 1975 dvě matky ve městě Lyme s dětmi s diagnostikovanou juvenilní revmatoidní artritidou zjistily, že mnoho dalších dětí ve městě mělo podobné problémy. Alerted, tým epidemiologů z Yale University , vedený Allenem Steereem, rychle upozornil na atypickou situaci:
- prevalence oligoartritidy v této komunitě byla stokrát vyšší než prevalence juvenilní revmatoidní artritidy ve Spojených státech;
- nových případů bylo v létě více a jasně je dělilo na geografická ložiska;
- 25% pacientů mělo souvislost s chronickým erytémem.
Allen Steere (v) poté nazval tuto chorobu „chorobou nebo lymskou artritidou“ názvem města a v článku publikovaném v roce 1977 jej připsal klíšťatům.
Od klíšťat po bakterie
V roce 1977 bylo kousnutí klíštěte Ixodes dammini (nyní Ixodes scapularis ) hlášeno u člověka s chronickým migrujícím erytémem.
V roce 1982 , Willy Burgdorfer izoloval spirochéta bakterie odpovědné za nemoci v trávicím traktu I. scapularis , známý jako „klíště“ v Severní Americe. Po naočkování králíkovi ukazuje, že tato spirocheta může způsobit erythema migrans. Pozoroval také silnou reakci mezi sérem pacientů a bakteriemi. Je na jeho počest, že tato bakterie bude v roce 1984 pojmenována Borrelia burgdorferi . Současně byly identické nebo podobné spirochety detekovány v Evropě (Švýcarsko) u klíšťat Ixodes ricinus .
Odpovědnost tohoto spirochetu bude potvrzena jeho izolací z krve, kůže a mozkomíšního moku pacientů s lymskou boreliózou.
V roce 1984 německý dermatolog Klaus Weber prokázal zvýšení protilátek typu IgG v krvi pacientů s chronickou atrofickou akrodermatitidou , čímž vytvořil první vztah mezi časnými a pozdními projevy onemocnění.
Etiologie
Agenti
Stále jsou to bakterie rodu Borrelia , zařazené mezi spirochety kvůli jejich hadovitému a spirálovitému charakteru.
Borrelia burgdorferi sl ( sensu lato) označuje „komplex“ přibližně 30 druhů, z nichž některé jsou pro člověka patogenní. Tři hlavní jsou: Borrelia burgdorferi ss ( sensu stricto ), B. garinii , B. afzelii . Na začátku XXI tý metody staleté molekulární genetiky byly použity (Molekulární typizace bakterií) k detekci nových druhů patogenních pro člověka: jako B. spielmanii nebo B. bavariensis Eurasie nebo B. bissettii Eurasii, Ameriky, Austrálie .
Bylo také prokázáno (v roce 2016), že některé kmeny stejného druhu borrelií jsou pro člověka více patogenní než jiné.
Ať už se jedná o jakýkoli druh borélie , počáteční útok se může projevit (někdy) erythema migrans; jinak se vývoj liší. Sdružení nejsou absolutní, ale preferenční, což částečně vysvětluje geografickou převahu určitých komplikovaných forem onemocnění.
- V severní Americe , B. burgdorferi ss ( sensu stricto ) převládá téměř výhradně působit hlavně lymskou artritidu a revmatické bolesti (ale vždy bez acrodermatitis ).
- V Eurasii je B. burgdorferi ss vzácnější, zatímco B. burgdorferi sl ( sensus lato ) převládá a zaměřuje se také na jiné orgány. V Evropě jsou dvěma nejčastějšími původci Borrelia garinii, která způsobuje hlavně neurologické poškození nebo „neuroboreliózu“, a Borrelia afzelii , která způsobuje hlavně poškození kůže, zejména chronická atrofická akrodermatitida . Typ bakterií se může v prostoru a čase lišit, ale například byla provedena analýza genospecie u 710 klíšťat odstraněných od ledna do prosince 2009 z kůže německých vojáků trénujících v oblasti Seedorf (severozápad Německa): 84% borrelií byly druhu B. afzelii , 11% byly B. burgdorferi , 3% byly B. garinii a 3% byly B. spielmanii (poznámka: 99,2% klíšťat bylo I. ricinus , 0,7% bylo I. hexagonus a 0,1% H . concinna ).
Vektory
KlíšťataTyto vektory jsou především klíšťata z rodu Ixodes . Tyto hlavní vektory mají společné to, že mají přenosový cyklus se třemi po sobě následujícími hostiteli, v lesích nebo na mokrých loukách, 2 až 7 let v závislosti na druhu a podnebí. V severní Americe je hlavním vektorem Ixodes scapularis [ = I. dammini ] na severovýchodě a středozápadě. Kousat na člověka mohou všechna stádia, zejména nymfy a dospělé ženy. Ixodes pacificus , zdroj asi 5% hlášených případů ve Spojených státech, se nachází na západě. Jeho patogenní účinnost na člověka je nižší (pouze v dospělosti se jedná o člověka).
V Eurasii a zejména v Evropě je hlavním vektorem Ixodes ricinus . Převládá v zalesněných oblastech a kousá člověka ve všech fázích (larvy a nymfy na jaře, dospělí na konci léta).
V mírné a chladné Eurasii, zejména v Asii a ve většině zemí bývalého SSSR , je hlavním vektorem Ixodes persulcatus .
Potenciálními vektory lymské boreliózy mohou být určité členovce sající krev , jako jsou koňské koně , komáři atd. O této možné roli vektoru příslušenství se diskutuje.
Vztahy mezi klíšťaty a borreliemiPodíl infikovaných klíšťat se velmi liší v závislosti na stádiu vývoje, druhu, ročním období a regionech: méně než 2% I. pacificus v Kalifornii, až 30% infikovaných klíšťat ve Francii, 60% v Rakousku a 100% v Long Island .
Ve Francii studie provedená v roce 2021 agenturou INRAE ukazuje, že 15% klíšťat, která kousají člověka, jsou nositeli bakterií Borrelia bugdorferi sensu lato .
Bakterie se vyvíjí ve dvou fázích: množí se nejprve ve středním střevě larvy , v této fázi je bakterie „ nepohyblivá “, to znamená, že není schopná se sama pohybovat. Poté se ve druhé fázi, působením krevní moučky (z prvního malého hostitele hlodavců), bakterie stane pohyblivou a schopnou proniknout do hemocoelu klíštěte a dosáhnout "slinných žláz" klíštěte. nebo dospělý klíště.
Odtud přechází do slin a vstřikuje se do následujících hostitelů (savec, pták, plaz…). To vysvětluje, proč se bakterie přenáší na velké savce obvykle kousnutím víly klíštěte, a ne kousnutím larvy.
Výjimečně se bakterie mohou šířit také do vaječníků klíšťat, což vede k tzv. „Vertikálnímu“ transovariálnímu přenosu, kdy klíště přenáší bakterie přímo na své potomky. To vysvětluje, proč v těchto případech může být larva klíštěte infekční, a to ještě předtím, než připraví krevní jídlo.
V roce 2017 zahájila INRA občanský vědecký projekt pro lepší znalost vektorů lymské boreliózy v souvislosti s národním plánem kontroly lymské boreliózy. Aplikace pro Smartphone zejména umožňuje každému občanovi na zprávu klíště kousnutí, a jsou vyzvány, aby vyslaly klíšťat do laboratoře k analýze a lépe znát rozložení druhů přenašečů a borelií.
Nádrže
Nádrž z Borrelia se skládá z malých hlodavců, hlavní hostitelských klíšťat ve stadiu larvy nebo kukly. V této počáteční fázi se larvy a kukly živí nejprve stejným druhem malého hlodavce. Na začátku léta infikované nymfy infikují svého hostitele a na konci léta infikovaný hostitel infikuje larvy. Infikované larvy se rozplývají , zakuklují a cyklus začíná znovu následující rok. Tento počáteční cyklus je nezbytný pro udržení borrelií v přírodě.
Jak se nadále vyvíjejí (od nymfy po dospělé), kontaminovaná klíšťata přenášejí bakterie na jiné hostitele (hlodavce, velké savce, ptáky, někdy plazy). V tomto okamžiku se klíšťata rozmnožují a cyklus začíná znovu. Tato část cyklu je nezbytná pro udržení klíšťat, ale ne pro borrelie .
Druhy, které hrají skutečnou rezervoárovou roli, se mohou v jednotlivých zemích a regionech lišit. V Evropě bylo tímto způsobem identifikováno více než 300 druhů: zejména drobní hlodavci, ale také středně velcí savci (liška, zajíc atd.) Nebo velcí savci, jako jsou jeleni , nebo dokonce ptáci. Jedná se o druhy divokých zvířat žijících v zalesněných oblastech, podrostu, loukách, vlhkém a mírném ... v pravidelném a trvalém kontaktu s obvyklým prostředím klíšťat. Evropské cykly se zdají složitější a rozmanitější než v Americe.
V Severní Americe, na rozdíl od Evropy, převažují druhy rezervoárů jasněji. Například na severovýchodě a středozápadě: v bílo-nohy myš a bílé-sledoval jelena . Při šíření klíšťat v Kanadě by mohli hrát roli stěhovaví ptáci.
Infikovat lze také domácí zvířata, zejména psy, ovce, skot a koně, která mohou na rozdíl od divokých druhů s neviditelnými infekcemi způsobit poškození kloubů (koně) nebo ledviny (psi).
Člověk, který vstoupí do tohoto cyklu tím, že se vystaví klíšťatům, je ve skutečnosti náhodným koncovým hostitelem klíšťat.
Souběžné infekce
Jediné klíště může injikovat až pět různých patogenů do svého hostitele, společně nebo zpožděně, koinfekce několika druhy borrelií u klíšťat se dokonce zdá být spíše pravidlem než výjimkou.
Možné koinfekce přenášené klíšťaty na člověka jsou tedy:
- ve Spojených státech klíšťata Ixodes scapularis často přenáší také Anaplasma phagocytophilum (původce lidské ehrlichiózy ) a méně často Babesia microti (původce babesiózy ), Borrelia miyamotoi , Borrelia mayonii (původci recidivující horečky přenášené klíšťaty).
- v Evropě může klíště Ixodes Ricinus přenášet také Anaplasma phagocytophilum a Babesia microti, původce babesiózy, a také klíšťovou encefalitidu (způsobenou virem);
- v Asii jsou také popsány koinfekce.
Známé látky jiné než Borrelia způsobují obecně nespecifické příznaky (bolesti hlavy, bolesti kloubů a svalů, únava atd.) A vyšší horečku než u lymské boreliózy.
Skutečný dopad dalších potenciálních patogenů na zdraví, které by představovaly klíšťový „patobiom“, je stále špatně pochopen. Podle Johnson et al. (2014), coinfections mohl, alespoň částečně, vysvětlit variabilitu závažnosti a klinické projevy, někdy chronické, pozorované při expresi Lyme choroby;
Metody kontaminace
Zaškrtněte kousnutí
Lidé se kontaminují, když narazí na (kontaminovaná) vektorová klíšťata, která se nacházejí zejména ve vlhkých zalesněných oblastech s hustým podrostem; od jara do začátku podzimu. Jsou umístěny na rostlinném koberci ve výšce menší než jeden metr.
Loví „na pozoru“ detekcí přítomnosti nedalekého hostitele pomocí senzorů citlivých na CO 2 , teplo a biochemické látky ( Hallerův orgán ).
Jakmile se na těle hostitele objeví klíšťata, hledá horké a vlhké oblasti, jako jsou záhyby těla: u lidí, loket nebo koleno, podpaží, třísla ... Může projít pod oděvem a dostat se na kůži tam, kde je fixována svým pódiem připravit pokrm z krve.
Toto krevní jídlo trvá 3 až 5 dní. K přenosu dochází během jídla průchodem bakterií z trávicího traktu klíštěte do jeho slinných žláz. Sliny a bakterie se naočkují do epidermis , nikoli přímo do cévy. Tento postup začíná až po kousnutí klíštěte, trvá několik hodin, než se kontaminuje. Také klíště, které je odstraněno poměrně rychle, nepřenáší nemoc.
Riziko vzniku lymské boreliózy po kousnutí klíštěte je řádově 1 až 5%. Pouze třetina pacientů s lymskou boreliózou poznala nebo si pamatovala kousnutí klíštěte.
Ostatní
Přímý přenos z matky na dítě in utero je možný, pokud je matka nakažena během těhotenství. Nemoc nemá na plod žádný účinek, pokud je matka léčena vhodnou antibiotickou terapií.
Ostatní způsoby přenosu nebyly prokázány: z člověka na člověka (dotykem, líbáním nebo sexem), vzduchem, vodou, jídlem, kojením, transfuzí krve atd.
Neexistuje žádné riziko přímé kontaminace infikovaným mazlíčkem.
US CDC doporučuje, aby pacienti Lyme s aktivní infekcí v průběhu antibiotické léčby není darovat krev, protože ti, kteří ukončili léčbu, může být dárci. Ve Francii je přístup podobný (dočasné odložení).
Epidemiologie
Aktuální data
PrevalenceLymská borelióza existuje na všech kontinentech, ale převládá v mírném pásmu severní polokoule, kde je hlavní přenosnou chorobou (včetně Evropy). Toto onemocnění postihuje více malých dětí a dětí nad 45 let, přičemž maximální frekvence odpovídá aktivitě klíšťat (brzy na jaře až pozdě na podzim). Severní a vysokohorské oblasti jsou bezpochyby stále více ovlivňovány, protože se otepluje .
Ve Spojených státech je každoročně hlášeno CDC téměř 30 000 případů , z toho 95% ve 14 severovýchodních a středozápadních státech , ale studie odhadují počet diagnostikovaných případů na řádově 300 000 se stejným zeměpisným rozložením . Prevalence onemocnění také roste v Kanadě , což je patrné zejména ze sérologického sledování u psů; v roce 2019 se odhadovalo, že asi třetina případů byla hlášena v oblastech výskytu této choroby v Kanadě.
V Evropě se jeho výskyt zvyšuje s gradientem jih-sever a západ-východ, obvykle mezi šířkou 35 ° severní šířky a 60 ° severní šířky a pod nadmořskou výškou 1300 m . Odhaduje se na 65 000 případů ročně, distribuovaných heterogenně, s maximem ve Slovinsku a Rakousku s více než 100 případy na 100 000 obyvatel.
V Belgii bylo v letech 2000 až 2016 pro tuto nemoc hospitalizováno v průměru 200 až 300 osob ročně; téměř 10 000 navštíví praktického lékaře pro erythema migrans .
Ve Švýcarsku by u nových případů lymské boreliózy proběhlo 200 až 600 konzultací ročně (odhad na období 2008–2018).
Ve Francii bylo v roce 2005 odhadováno 43 případů na 100 000 obyvatel. Tato míra vzrostla v roce 2016 na 84 [70–98] případů na 100 000 obyvatel , ale s výskytem, který se velmi liší v závislosti na regionu: onemocnění se zdá být výjimečné na středomořském okraji (podnebí příliš suché pro vektor), ale dosahuje více než 100 případů na 100 000 obyvatel na východě a v Limousinu a podle sítě Sentinelles může v roce 2018 přesáhnout 200 případů na 100 000 obyvatel v některých regionech .
Rizikové činnostiLesní procházky, kempování, zahradnictví, naturalizované činnosti, lov, zemědělské práce a zejména lesnictví vystavují lidi této nemoci:
- z 2 975 pracovníků v zemědělství a lesnictví testovaných ve východní Francii počátkem roku 2000 mělo 14,1% alespoň jeden kontakt s lymskou boreliózou a 3,4% s virem encefalitidy . Věk, zaměstnání a místo pobytu významně ovlivnily jejich stav HIV: HIV pozitivních bylo 17,5% dřevařů . Séroprevalence v Alsasku (26,9%) a Lotrinsku (16,5%) byla významně vyšší než v ostatních regionech; Podobně byla séroprevalence viru klíšťové encefalitidy vyšší v Alsasku (5,5%), ale míra séroprevalence u těchto dvou infekcí se lišila podle lesních oblastí.
- Z 310 belgických lesníků (studie z roku 2018) bylo 21,6% séropozitivních na lymskou boreliózu. Nejvíce byli postiženi ti, kteří byli nejčastěji v lesích nebo hlásili více než 100 kousnutí. Intenzita kousnutí a použití ochranných opatření snížily míru séroprevalence, zatímco množství stínu vrhaného stromy na zem ji zvýšilo.
- Mezi 181 italskými strážci lesů v regionu Friuli-Venezia Giulia (extrémní severovýchodní Itálie) byla na počátku 2000. let sérologická prevalence lymské boreliózy 23,2% (ve srovnání s 0,6% u viru klíšťové encefalopatie a 0,6% pro ehrlichiosis ). Práce na podhůří a zahradnictví na severovýchodě regionu a mnohonásobná historie kousnutí klíšťaty zvýšila riziko lymské boreliózy. Tyto údaje argumentují pro faktor ekologické krajiny ( ekoepidemiologický ).
Poznámka: Rizikové faktory byly podobné pro lymskou boreliózu diagnostikovanou Western blotem nebo na základě klinické anamnézy.
Epidemiologická syntéza
Epidemiologie lymské boreliózy je zoonóza „s přírodními ložisky“, tj. Její distribuce je nepravidelná s lokalizovanými endemickými zónami, oddělenými více či méně volnými zónami (v národním měřítku - regionální rozdíly - jako v regionální měřítko - místní rozdíly - atd. ).
Toto rozdělení do zón kolísá v čase a prostoru v závislosti na klimatických a ekologických podmínkách, ročním období, počtu a pohybu hostitelů (zejména ptáků a velkých savců…) nesoucích klíšťata a / nebo borélie.
Progrese onemocnění od sedmdesátých let je způsobena hlavně zvýšením výskytu a rozšířením postižených oblastí a méně zlepšením detekce a sledování.
Faktory vzniku
Zvýšená prevalence tohoto onemocnění může být výsledkem genetického vývoje agentů, vektorů a hostitelů ve vztahu ke změnám v ekosystémech.
Tyto globální oteplování má za následek vyšší minimální teploty (noční i zimních) a starších pramenů, které pravděpodobně zvuky na místní distribuci klíšťat, jejich hustota obyvatelstva a míra přežití.
Kromě tohoto globálního fenoménu, existuje lesnictví a rozvoj zemědělství: odvodnění , lesní a krajiny fragmentace , holosečí , zalesňování , atd. Tyto lidské činnosti mohou narušit dynamiku faunistických populací a sylvocynégétique rovnováhy .
Tyto procesy snižují biologickou rozmanitost považovanou za stabilizující prvek. Projevují se zvýšením hustoty domácích a divokých obratlovců (příslušných hostitelů rezervoárů) s poklesem jejich velkých predátorů.
Severní AmerikaNapříklad v Americe zaznamenali jeleni bělonozí a myši bělonozí (primární hostitelé pro klíšťata Lyme vektoru) rychlé zvýšení hustoty.
Na severovýchodě se XVII th století do počátku XIX th století, osadníci odbaveno obrovské plochy lesů pro zemědělské činnosti s virtuálním zmizení jelenů a jejich predátory. Na konci XIX th století, region byl průmyslovými a zemědělství klesá; opuštěné země jsou znovu zalesněny, příznivé prostředí pro množení jelenice běloocasé. Během XX -tého století, tento zalesňování je doprovázeno předměstské bytové výstavby v zalesněné oblasti. Podmínky jsou pak zralé pro trvalejší blízkost myší-jelenů-klíšťat-lidí.
EvropaV Evropě, stejně jako v Severní Americe, zvyšuje přítomnost člověka v lese nebo na okraji lesa (příměstské stanoviště, lov nebo volnočasové aktivity atd.) Možnost kontaktu mezi klíšťaty, lidmi a jejich domácími zvířaty. (pes, kůň…).
Kontext války a občanské války by také upřednostňují tento typ zoonózy; tak v Srbsku , krátce po začátku válek známých jako války Jugoslávie , bylo možno zaznamenat silný nárůst případů boreliózy Lyme.
Svou roli hraje také globalizace , mezinárodní obchod a cestovní ruch, geografické rozložení hostitelů a parazitů. Například ve Francii bylo podezření , že nový mazlíček , korejská veverka nebo sibiřský veverka , které vypustili do volné přírody jeho majitelé, novým hostitelem nádrže, protože se rychle adaptoval: tisíc jedinců) se tedy nachází v lese Sénart .
Patofyziologie
Imunitní reakce
Po naočkování, s výjimkou alergie na sliny klíšťat, dochází k malé okamžité zánětlivé reakci, protože borrelia může modifikovat své povrchové antigeny, vnější povrchové proteiny nebo Osp (AF), a uniknout první imunitní obraně. Pokud se neléčí, difundují lokálně do kůže z místa inokulace ( erythema migrans ).
Poté difundují krví do kloubních, neurologických a srdečních tkání. U imunokompetentního subjektu po několika týdnech nebo měsících protilátkové odpovědi obvykle kontrolují šířenou infekci, a to i bez léčby, a příznaky ustupují.
U druhů rezervoárů borélie, jako jsou myši, se infekce nezdá být patogenní navzdory celoživotnímu přetrvávání bakterií, což naznačuje, že imunitní systém některých divokých hostitelů se vyvinul společně s bakteriemi, aby ji „tolerovali“.
Lidé nejsou přirozeným hostitelem nádrže; jeho imunitní systém zůstává aktivován, dokud nejsou bakterie odstraněny (bakterie mohou přetrvávat po dlouhou dobu v místech nacházejících se v různých tkáních). Tato perzistence a její lékařský význam v různých tkáních jsou diskutovány. Neošetřené bakterie byly prokázány roky po naočkování, zejména u pozdních kožních lézí ( chronická atrofická akrodermatitida nebo ACA).
Nedávno (2019) bylo potvrzeno, že v některých případech mohou bakterie i po intenzivní a dlouhodobé léčbě antibiotiky přetrvávat po dlouhou dobu v těle, v různých orgánech (např. V mozku , srdci , ledvinách a játrech ), v formě agregátů (v biofilmu typu ), chráněných od imunitního systému od alginátu .
Tato perzistence je také pozorována na zvířecím modelu ( in vivo , u imunokompetentních myší, psů a subhumánních primátů, u kterých byla nalezena forma B. burgdorferi, která přežila antibiotickou léčbu.
U makaků a rhesusů a u myší dobrovolně infikovaných jsme v poslední době jasně prokázali tuto perzistenci živé a metabolicky aktivní Borrelie po antibiotické léčbě, která je měla eradikovat.
Studie na lidech rovněž poskytly klinické důkazy o existenci chronické formy lymské boreliózy, kterou lze vysvětlit přetrvávající spirochetální infekcí, například 3 měsíce po léčbě obrny obličeje , ve šlachách, v případě chronické lymské artritidy nebo u pacientů jejichž příznaky přetrvávaly po léčbě antibiotiky.
U lidí infekce nevytváří ochrannou imunitu, i když jsou protilátky stále přítomny.
Přirozená historie nemoci
Klasicky se nemoc vyvíjí ve třech fázích, není to povinné. Každá fáze může být odhalující nebo zapletená s jinou, s vzplanutím nebo remisi v každé fázi. Kromě variací podle geografických oblastí (Amerika a Eurasie) je onemocnění také variabilní podle pacientů (některé představují pouze primární fázi, jiné terciární fázi).
Primární fází nebo lokalizovanou časnou fází, ke které dochází 3 až 30 dnů po naočkování, je kožní fáze představovaná erythema migrans. Ve 20 až 30% případů chybí nebo zůstává bez povšimnutí.
Sekundární fáze, nebo časně diseminovaná, se projevuje v týdnech nebo měsících po naočkování. Může být odhalující (zobrazí se jako první). V závislosti na případu (kauzální zárodek související s geografickou oblastí) mohou být poruchy neurologické, artikulární, srdeční nebo kožní.
Tyto první dvě fáze jsou někdy seskupeny do jedné fáze zvané časně, zejména v Evropě, protože poruchy jsou různorodé (větší rozmanitost borrelií). Lymská borelióza se projevuje jako polymorfní celek (zřejmě různé nemoci). Zatímco v Severní Americe se lymská borelióza vyskytuje spíše ve společné formě, jednoduché nebo převládající.
Terciární fáze nastává měsíce nebo roky po naočkování. Je to známka přetrvávající nebo oživující se infekce, může být také odhalující. Tyto pozdní formy jsou rozpoznány, když tvoří typické a koherentní sady z klinického a biologického hlediska. Jsou diskutovány nebo kontroverzní, pokud klinika není charakteristická a biologie není ověřena.
Klinické formy
Existence a význam asymptomatických forem je předmětem diskuse. Jejich frekvence by byla řádově 5% séropozitivních subjektů v endemických oblastech a až 20% u rizikových populací (lesní dělníci). Tyto asymptomatické případy by naznačovaly starý kontakt s bakteriemi nebo starou infekci, která se uzdravila.
Primární fáze
Je to časná a místní fáze, která produkuje charakteristický erythema migrans , ale není systematická. Odpovídá počáteční kožní infekci lokalizované kolem bodu skusu.
Tato léze se objeví o 3 až 30 dní později. Nejčastěji se vyskytuje v dolních končetinách nebo dolní části trupu; vzácněji u hlavy (malé děti).
Jedná se o prstencový erytém s aktivním okrajem, který se odstředivě rozšiřuje, zatímco střed se vyčistí malou centrální červenou skvrnou (pokračování kousnutí klíštěte). Počáteční průměr prstenu je několik cm, poté průměrně až 15 cm, což může přesáhnout 20 cm (byl zveřejněn případ 70 cm).
Tento erythema migrans může mít určité rozdíly mezi americkou a evropskou formou.
Evropský tvarLéze je jednoduchá, mírně teplá, ale bezbolestná a bez svědění. V Evropě, kde je toto onemocnění častěji způsobeno B. afzelii nebo B. garinii , je zánět v této fázi obecně méně intenzivní než v Severní Americe a růst (migrace) erytému je zde často pomalejší.
Tento erythema migrans je obvykle izolovaný, bez horečky, bez zánětlivého syndromu. Zřídka se mohou objevit příznaky časného šíření s horečkou, bolestí, neurologickými poruchami.
Americká formaČasto se skládá z několika lézí. Střední část zůstává červená nebo tmavá a je více zatvrdlá . Jeho vnější okraj také zůstává červený, ale vzácněji se část kůže mezi středem a okrajem vrátí do normální barvy. Někdy se v místě kousnutí objeví centrální nekróza nebo vezikul, případně s přetrvávajícím intenzivním svěděním, pokud onemocnění nebylo léčeno dříve.
Častěji než v Evropě se mohou objevit příznaky časného šíření horečky, bolesti, neurologických poruch.
Jsou-li přítomny charakteristické aspekty těchto dvou forem, je erythema migrans prakticky patognomický a sám o sobě pro diagnózu postačuje.
Tento erytém migrans spontánně odezní během 4 až 6 týdnů. Při včasné léčbě je progrese rychlejší: léze zmizí za méně než týden a onemocnění neprochází do složitějších forem.
Sekundární fáze
Nejčastěji k němu dochází od několika týdnů do několika měsíců po naočkování, kdy původní léze chybí nebo je bez povšimnutí nebo bez vhodné antibiotické léčby.
Tato fáze odpovídá bakteriální diseminaci, následované zaměřením na konkrétní tkáně.
Mezi projevy dominují v Evropě neurologické poruchy („neuroborelióza“) a v Americe revmatologické poruchy („lymská artritida“). Zřídka se setkáváme s poruchami srdce, kůže a očí.
Pokud primární fáze chybí (odhaluje sekundární fázi), lze diagnózu potvrdit kombinací klinických, epidemiologických a biologických argumentů (v tomto stadiu je aktivní infekce obvykle detekovatelná v mozkomíšním moku a při sérologických testech. Relevantní, lepší než u fáze tři).
NeuroboreliózaVýskyt těchto neuroborelióz (neurologických forem lymské boreliózy) se liší podle země a regionu. V Evropě se více než 15% neuroboreliózy vyskytuje u borelióz, zatímco ve Spojených státech tento podíl nepřesahuje 8%.
V Evropě se také liší podle regionu na 100 000 obyvatel: Dánsko 0,5 případů, Švédsko 1 případ, Německo 3 případy, Alsasko 10 případů.
Nejběžnějšími formami (70 až 80% neuroboreliózy) jsou meningoradikulitida ( polyneuritida s infekcí mozkomíšního moku ). Objevují se po 3 týdnech až více než 3 měsících po kousnutí klíštěte.
Jedná se především o senzorické poruchy, častěji než motorické, v oblasti erythema migrans. Bolesti jsou silné (pálení, slzení), často v nočních hodinách a způsobují nespavost. Tyto bolesti nemají vždy přísnou kořenovou cestu . Může dojít k přidruženému poškození hlavových nervů , které se projevuje hlavně periferní paralýzou obličeje , ve třetině případů bilaterální.
Neuroborelióza je nejčastější příčinou periferní obrny obličeje u dětí.
Zřídka, v 0,5 až 8% případů, můžeme najít akutní meningitidu, akutní myelitidu, akutní encefalitidu .
U těchto akutních nebo subakutních neurologických projevů se diagnóza stanoví studiem mozkomíšního moku (CSL). Lumbální punkce pro potvrzení meningitida lymfocytární . LCS sérologie je spojena s hledáním intratekální syntézy specifických protilátek.
U dětí s periferní paralýzou obličeje je pozitivní krevní sérologie považována za dostatečnou k potvrzení diagnózy a předepsání antibiotické léčby.
Hyperalgetická radikulitida je rezistentní vůči obvyklým analgetikům. Mohou spontánně zmizet během několika týdnů nebo měsíců. S vhodnou antibiotickou terapií ustoupí rychleji za několik dní.
Lyme artritidaKloubní projevy byly počátkem znovuobjevení nemoci ve Spojených státech, kde jsou častější (60% pacientů) než v Evropě (10 až 15%). Je vidět v každém věku, ale častěji u dětí.
V Evropě jsou časné (několik dní až několik týdnů po naočkování) a nejčastěji se hojí spontánně. V Americe jsou později (v průměru 6 měsíců až 2 roky) a stávají se častěji chronickými a nesou obraz lymské artritidy. V Evropě jsou poruchy kloubů klasifikovány jako sekundární fáze, zatímco v Americe patří do terciární fáze.
Ve své nejtypičtější formě postihuje lymská artritida jeden velký kloub (mono- nebo oligoartritida), s bolestí a výpotkem synoviální tekutiny , zejména v koleni (méně často rameno, loket atd.). Toto poškození je asymetrické, opakující se (s relapsy a remisemi), někdy trvalé a při absenci léčby pravděpodobně přetrvává několik let.
Většina pacientů se uzdraví vhodnou antibiotickou terapií, ale někteří si zachovají postinfekční synovitidu , která je odolná vůči antibiotikům.
Další akceS výjimkou výrazné astenie jsou obecné poruchy vzácné. Zejména u boreliózy obvykle není horečka.
V méně než 5% případů mohou nastat srdeční poruchy z atrioventrikulárního bloku , které se projevují přerušovanými palpitacemi nebo diskomfortem. Tyto poslední poruchy jsou spontánně regresivní a velmi zřídka vyžadují umístění permanentního kardiostimulátoru . Je možná prodloužená perikarditida. Lymská borelióza by měla být systematicky testována u každého mladého pacienta s nevysvětlitelným paroxysmálním atrioventrikulárním blokem .
Ve stejném poměru můžeme najít projev zvaný boreliánský lymfocytom . Jedná se o purpurově červený uzlík, 1 až 2 cm , který se nejčastěji nachází na obličeji, ušní lalůčku, prsní dvorci nebo šourku .
V 1% případů existují různé oftalmologické poruchy: konjunktivitida , uveitida , keratitida atd.
Terciární fáze
Hranici mezi sekundární a terciární formou je obtížné stanovit. Sekundární forma se stále stává terciární nebo se terciární projevy objevují, očividně primitivní, roky po infekci.
Autoimunitní jevy by mohly tyto příznaky vysvětlit, ale přímá odpovědnost bakterií během těchto pozdních projevů zůstává diskutována.
Jedná se o chronické formy: kožní, artikulární nebo neurologické. Z klinického hlediska jsou stěží specifické (lze je nalézt i mimo lymskou boreliózu), s výjimkou chronické atrofické akrodermatitidy.
Kožní formyChronické atrofické acrodermatitis nebo ACA, dříve nazývaný také „Pick-Herxheimerova nemoc,“ je spojen s nějak lymské nemoci: zárodečná byl izolován v biopsii léze. Toto je nejzřetelnější příznak této třetí fáze, ale je vidět hlavně v Evropě a ne u všech pacientů.
ACA začíná změnou barvy a textury povrchu kůže, obvykle v oblasti horních nebo dolních končetin vystavené slunci. Atrofie vede k velmi tenkým a průhledným povrchům pokožky, které mají vzhled připomínající zmačkaný cigaretový papír a červenou až purpurovou barvu, někdy s výskytem určitých plochých lišejníků . ACA, která je původně lokalizována, se pak může postupně šířit a někdy se stát bilaterální.
Revmatologické formyJedná se o lymskou artritidu (viz část sekundární fáze), která přetrvává a je prodloužena tím, že je odolná vůči antibiotické terapii.
Neurologické formy„Pozdní neuroborelióza“ zahrnuje několik entit, včetně encefalitidy (poškození mozku) a polyneuropatií (poškození nervů). Objevují se více než 6 měsíců po kousnutí klíštěte.
Encefalitida nebo encefalomyelitida, chronická nebo pozdní, se projevuje různými poruchami: kognitivní poruchy, potíže s koncentrací, někdy spojené se stavem únavy, bolesti, svalové slabosti, motorických poruch…. Souvislost s lymskou boreliózou je rozpoznána, když se v mozkomíšním moku nachází syntéza specifických protilátek.
Polyneuropatie se nejprve objeví s vrcholy bolesti, někdy doprovázenými necitlivostí a brněním v rukou nebo nohou. Je klasicky spojován s atrofickou akrodermatitidou. Může to být také izolovaná chronická bolest kořene projevující se jako ischias.
Diskutované nebo kontroverzní formyJsou špatně srozumitelné a je obtížné je formálně spojit s boreliózou.
Byly popsány dermatologické projevy (jiné než lymfocytom a akrodermatitida ): morfea , sklerodermie , dermatomyozitida … ale souvislost s lymskou boreliózou zůstává hypotetická a diskutovaná.
Někteří pacienti mají po dobře provedené léčbě antibiotiky chronické subjektivní poruchy (bolesti hlavy, únava a bolesti kloubů), zatímco klinický a biologický cíl je ve prospěch léčby. Mluvíme pak o „syndromu po lymské borelióze“ nebo o syndromu PLDS po lymské borelióze . Odtamtud a po zmatené kontinuitě vznikl termín „chronická borelióza“. Nedefinovaný nebo špatně definovaný, sdružuje celou řadu různých chronických patologií souvisejících s lymskou boreliózou. Jedná se o tvrzení, která se ve Spojených státech objevila v 90. letech 20. století a jsou vytvářena pacienty léčenými a léčenými, ale neléčenými, jako pacienty, kteří dříve nebyli diagnostikováni nebo neléčeni na lymskou boreliózu. Toto asociativní hnutí má v úmyslu bránit tuto diagnózu a těžit z alternativních terapií.
Diagnostický
Pozitivní diagnóza
Klinické vyšetření zůstává základním prvkem diagnostického procesu lymské boreliózy. Zkoumáme pojem kousnutí klíštěte a erythema migrans, geografický původ a aktivity pacienta hodnocením více či méně charakteristik lézí. Různá vyšetření jsou organizována a interpretována podle těchto klinických údajů. V roce 2019, je diagnóza nejvíce konsensuální potvrzení založené na sérologii na dvou úrovních pro každou fázi infekce, kromě přítomnosti erythema migrans ( 1 st stupeň), které považují infekce jako jistý.
SérologieV Evropě existují sérologické diagnostické obtíže kvůli rozmanitosti patogenních druhů, jako jsou například reagenty; tudíž nedostatek standardizace. Zatímco ve Spojených státech je sérologie snáze interpretovatelná (standardní kritéria CDC ), kvůli přítomnosti velmi převládajících patogenních druhů ( v přesném slova smyslu B. Burdorgferi ). Nicméně v roce 2010 , dokonce i ve Spojených státech, „mezilaboratorní variabilita byla značná a zůstává problémem při testování lymské boreliózy . “
Během primární fáze je diagnóza pro erythema migrans výhradně klinická. V této fázi není nutná sérologie, protože produkce protilátek je stále nedostatečná. Stejně tak jsou biologická data, která jsou stále v této fázi, obvykle normální. Přítomnost významného zánětlivého syndromu by měla naznačovat další diagnózu.
Během sekundární fáze jsou diskutovány sérologická vyšetření (testy protilátek) v závislosti na kontextu. V praxi se běžně používají dvě metody: ELISA a Western Blot . Test ELISA se používá v prvním úmyslu, pokud je pozitivní nebo pochybný, musí být potvrzen Western Blot. Podání stevie nebo serrapeptázy před testem díky svému anti-biofilmovému účinku umožňuje uvolnění bakterií do krevního systému, což zvyšuje citlivost detekce.
Tato sérologie se provádí v krvi (lymfocytom, srdeční postižení, artritida atd.), V kloubní tekutině (artritida) nebo v mozkomíšním moku (neuroborelióza).
Pozitivní sérologie má patologickou hodnotu pouze v evokujícím klinickém kontextu. Naopak negativní sérologie ve stejném kontextu podporuje opakování nebo pokračování vyšetřování.
PCRÚčelem PCR je pro detekci přítomnosti fragmentu genomu Borrelia. Jedná se o volitelné vyšetření, ve druhém záměru, v pochybných případech (sugestivní klinický a epidemiologický kontext, ale negativní sérologie). Provádí se na konkrétních místech (vzorek kůže, mozkomíšní mok, kloubní tekutina) v závislosti na kontextu.
PCR je velmi specifická, ale neprokazuje aktivní infekci, protože DNA borrelií může přetrvávat i po jejich smrti (eliminace antibiotiky). Také ve Spojených státech a v Evropě zůstává sérologie v současné praxi jedinou metodou okamžitě dostupnou pro diagnostiku. V roce 2019 „žádný sérologický test neumožňuje (…) rozlišovat mezi minulou infekcí a aktivní infekcí. Role internisty je dvojí: myslet na lymskou boreliózu před fokálními a / nebo obecnými příznaky, ale také nepřisuzovat nesprávně příznaky boreliózy, které by měly otevírat pole diferenciálních diagnóz “ .
Studie prokázala, že aktivní infekci lze detekovat analýzou volně cirkulující DNA s vyšší citlivostí než sérologicky.
Diferenciální diagnostika
V primární fázi, kdy je atypická, může být erythema migrans zaměňována s numulárním ekzémem , multiformním erytémem , dermatofytózou atd. a v jihovýchodních Spojených státech na STARI (zkratka pro vyrážku spojenou s jižními klíšťaty ).
Pokud erythema migrans chybí nebo je bez povšimnutí, lze mnoho diagnóz povýšit na sekundární fázi neurologickou (virová encefalitida nebo myelitida, Guillain-Barré , paralýza obličeje a frigore , roztroušená skleróza ...), revmatologická ( revmatoidní artritida , reakce artritidy , juvenilní artritida atd.).
V pozdní fázi lze chronickou akrodermatitidu zaměňovat s poruchami souvisejícími s žilní nedostatečností nebo lokalizovanou sklerodermií. Celkové poruchy vedou k diskusi o fibromyalgii nebo chronické únavě .
Rozdíl může být proveden sérologií a skutečností, že příznaky se zlepšují při léčbě antibiotiky.
Nejsložitější situace nastane, když je pacient označen jako „ Chronická lymská borelióza “ nebo CLD Chronická borelióza. Tato entita není vědeckou komunitou uznána kvůli absenci definice těchto pacientů a neschopnosti určit přítomnost aktivních bakterií přetrvávajících po standardní léčbě.
Chronická diagnóza Lyme
Ve Spojených státech by tyto diagnózy byly prováděny v rámci sdružení „protikulturních“, laboratoří nevalidovaných diagnostických testů a lékařů samozvaných specialistů na náklonnost nebo „ Lymských gramotných lékařů“ ( LLMD) ), s aktivitami lobbujícími u Kongresu USA a internetu.
Tyto diagnózy „chronické boreliózy“ spadají do čtyř kategorií:
- Kategorie 1 je diagnóza založená pouze na nespecifických příznacích (únava, chronická bolest, kognitivní poruchy nebo poruchy nálady atd.) Bez jakékoli detekovatelné biologické poruchy. Tyto nespecifické poruchy jsou přítomny alespoň u 10% běžné populace, nesouvisí s endemickou distribucí lymské boreliózy.
- Kategorie 2 jsou pacienti s jiným onemocněním (bez ohledu na to, zda již mají v anamnéze neprokázanou lymskou boreliózu). Například pro pacienty je obtížné se s diagnózou roztroušené sklerózy vyrovnat a najít lékaře ochotného je léčit pro chronickou boreliózu.
- Kategorie 3 nemá objektivní klinické poruchy naznačující lymskou boreliózu, ale má protilátky proti B. burgdoferi . Lékaři nabízejí empirické hodnocení antibiotické terapie k léčbě jejich příznaků.
- Kategorie 4 jsou pacienti (diagnostikovaní a léčeni lymskou boreliózou) s chronickými projevy provádějícími „syndrom po borelióze“ nebo syndrom PLDS po borelióze . Jedná se o subjektivní poruchy, které mohou přetrvávat ještě rok nebo déle po léčbě. Tito pacienti představují obecnější problém stavů únavy a chronické bolesti.
Nedávná studie (2019) se snažila odhadnout počet případů chronické formy onemocnění ve Spojených státech v letech 2016 a 2020 . Jeho výsledky ukazují „vysokou a rostoucí“ prevalenci chronických forem ve Spojených státech: na základě dostupných údajů bylo v roce 2016 postiženo 69 011 až 1 523 869 osob a v roce 2020 by prevalence mohla dosáhnout 1 944 189 případů.
Léčba
Antibiotická terapie
Základní principyCílem antibiotické léčby je vyléčit klinické projevy a zabránit progresi do sekundárních a terciárních forem, které se dosáhnou úplnou eradikací borelií. Nesnažíme se získat negativní sérologii.
V praxi se používá cyklin a jako druhý řádek nebo ve zvláštních případech β-laktam ( cefalosporin ).
V primární fázi (erythema migrans) by měl být amoxicilin nebo doxycyklin předepisován nejdříve po dobu 14 až 21 dnů : pokud je to možné, do 72 hodin, aby byly výsledky lepší.
V sekundární a terciární fázi se pro neuroboreliózu používají hlavně cefalosporiny , obvykle ceftriaxon , po dobu nejméně 21 až 28 dnů; o periferní žilní cestou v případě meningoencefalitidy.
U terciárních forem mohou být v závislosti na konkrétním případě nabízeny delší doby trvání.
v Květen 2019 skupina francouzských učených společností uvádí následující názor:
"Vzhledem k kontinuu mezi lokalizovanou časnou formou a diseminovanou boreliózou a účinnosti doxycyklinu při léčbě neuroboreliózy je preferován doxycyklin jako první linie léčby erythema migrans (doba trvání 14 dnů (d). Alternativa: amoxicilin) a neuroborelióza (doba trvání 14 dní) pokud je léčba časná, 21 dní, pokud je pozdě. Alternativa: ceftriaxon). Léčba kloubních projevů lymské boreliózy je založena na doxycyklinu, ceftriaxonu nebo amoxicilinu po dobu 28 dnů . Pacienti s přetrvávajícími příznaky po vhodné léčbě by neměli dostávat prodlouženou nebo opakovanou léčbu. Několik pacientů vykazuje přetrvávající a pleomorfní příznaky po zdokumentované nebo suspektní diagnóze boreliózy. Další patologie je diagnostikována u 80% z nich. "
U přibližně 15% pacientů může antibiotická léčba způsobit Jarisch-Herxheimerovu reakci související s lýzou bakterií s exacerbací příznaků. Jedná se o mírnou, přechodnou reakci, která odezní za několik hodin nebo za jeden až dva dny.
ÚčinnostInfekce léčené v primární fázi se léčí doporučenými antibiotiky. Pokud primární fáze zůstane bez povšimnutí nebo nedostatečně léčena, onemocnění pokračuje v progresi.
Asi 10% léčených pacientů, a možná více u pacientů s neuroboreliózou, má i nadále subjektivní poruchy (únava, bolesti svalů, kognitivní poruchy atd.). Tyto poruchy přetrvávají déle než 6 měsíců po doporučené antibiotické terapii a alespoň občasně až 10 let.
Ačkoli se většina pacientů v průběhu měsíců zlepšuje, má tento stav trvalý vliv na kvalitu života. Je to „syndrom po lymské borelióze“ neboli syndrom PLDS po lymské borelióze . V této situaci kontrolované studie neukazují rozdíl mezi prodlouženou antibiotickou terapií a placebem, což naznačuje, že bakterie nemohou být zodpovědné za příznaky.
Alternativní léčba
Více či méně uznávanéPokud dlouhodobá léčba antibiotiky není řešením těchto chronických stavů, je třeba zavést nové strategie léčby; s vědomím, že téměř 40% chronických pacientů s „post-lymskou boreliózou“ je zlepšeno placebem . Pacient „po Lyme“ se poté připojí k milionům lidí po celém světě, kteří trpí únavou a chronickými bolestmi neurčeného původu.
Depresivní poruchy by tedy měly být léčeny podle obvyklých standardů a přetrvávající bolest podle multidisciplinárního přístupu podobného léčbě fibromyalgie . Existují tedy kombinace léků (analgetika, antidepresiva atd.), Behaviorální terapie , fyzioterapie a akupunktura .
K léčbě komplexních syndromů chronické bolesti nebo pooperační bolesti byly vyvinuty techniky neurochirurgického původu , známé jako neuromodulace spinální stimulací. Zdá se, že jsou schopni snížit bolest pacientů s chronickou lymskou artritidou, kteří jsou rezistentní na konvenční léčbu (léky, fyzioterapii).
Není rozpoznáno nebo se nedoporučujeNa internetu se nabízí mnoho alternativních způsobů léčby. Ústředním problémem je, že tvrdí, že léčí příznaky nemoci, pokud není prokázána její existence (studie citované v předchozím odstavci dokonce dospěly k závěru, že neexistuje). Bez prokázání účinnosti - což je logické, protože samotná existence nemoci nebyla ověřena - představují některé z nich určité riziko nežádoucích účinků.
- Antibiotická terapie se nedoporučuje, například velmi dlouhá; přerušovaný; opakováno (pro stejnou epizodu Lyme); pro koinfekce bez důkazu.
- Hyperbarická medicína .
- „Radiační nebo energetické“ terapie (které spadají do oblasti pseudovědy)
- „Nutriční“ terapie.
- Chelace těžkých kovů.
- Pyroterapie .
- Různé léky: imunoglobuliny, hormony, včelí jed ...
Fytoterapeutické přípravky nabízejí nebo distribuují různé laboratoře.
Několik rostlin, zejména ghanský chinin ( Cryptolepis sanguinolenta ) a křídlatka japonská (Polygonum cuspidatum), byly studovány americkými vědci z Johns Hopkins Bloomberg School of Public Health a testovány in vitro na kulturách Borrelia:
„I při nízkých koncentracích extrakty z těchto dvou rostlin ničily mikrokolonie borrelií a inhibovaly buněčné dělení volné formy bakterií. Za 7 dní 1% roztok ghanského chininu zničil všechny bakterie, takže antibiotika nebo jiné rostliny nemohly vymýtit všechny buňky. “
Studie ukazuje aktivitu určitých éterických olejů in vitro proti biofilmu tvořenému bakteriemi. Stevia také prokázala snížení in vitro biofilmy.
Ve Francii je jedním z nich, Tic Tox , směs éterických olejů a propolisu vyvinutá Bernardem Christopheem (1949-2016), alsaským farmaceutem specializujícím se na fyto-aromaterapii . Tento produkt byl pozastaven v roce 2012, a to až do souladu s předpisy, Národní agenturou pro bezpečnost léčivých přípravků a zdravotnických produktů (AFSSAPS), která argumentovala zejména tím, že obsahuje šalvěj lékařskou (potenciálně toxickou v závislosti na požitých dávkách) a terpen , thujon , navíc k „chybějící registraci “ (AMM).
Podle profesora Christiana Perronna , specialisty na lymskou boreliózu, by však toto rozhodnutí bylo sporné.
Prevence
Vyvarujte se vystavení klíšťatům
Primární prevence (působí přímo na případu: hostitele a vektory), je obtížné, protože rozmanitosti zásobníku zvířat. Vždy se diskutuje o působení na jeden z faktorů vzniku (viz část epidemiologie), protože pokud člověk tyto faktory identifikuje víceméně, způsob jejich vzájemné reakce není dobře znám. Například ve Spojených státech, kde se zdá, že rozmanitost nádrží je menší , se diskutuje o redukci populace jelenů ( zejména jelenů běloocasých ) jako prostředku ke snížení lidských nemocí.
Doporučenými opatřeními je zamezení expozice klíšťatům.
Lesy- Noste ochranný oděv v lese (uzavřené boty, dlouhé kalhoty vklouznuté do ponožek, košile s uzavřeným límcem a dlouhými rukávy zapnutými na manžetách; obuté kamaše pro lesnické dělníky a houbaře). Světlé oblečení vám umožní lépe vidět jakékoli klíšťata. Zakázat žabky a sandály, šortky a trička;
- pokud je to možné, vyhýbejte se velmi rizikovým oblastem (houštiny, podrost atd., zejména mokré) pobytem uprostřed cest;
- omezit zacházení se zvěří pro lovce;
- použití repelentů v rizikových oblastech je možné. Z toxikologických důvodů byla impregnace oděvů insekticidy používána jen zřídka (obtěžování a riziko vedlejších účinků);
poznámka: byly vyvinuty profesionální oděvy a bojové uniformy potažené permethrinem impregnovaným polymerem (bavlna, syntetické a směsové materiály); podle německé studie snižují riziko kousnutí o více než 95% při správném nošení oděvu. Tato ochrana trvá nejméně jeden rok. Další studie (2020) mohla prokázat pouze ochranu 65% v prvním roce a 50% ve druhém roce, bez okamžitých účinků zjištěných na zdraví nositelů oděvu. Některé druhy klíšťat (nebo stadia vývoje) jsou citlivější na permethrin než jiné. Laboratorní studie (2019) ukázal, že po 16 dnech nošení a 16 stroje mytí / suchých cyklech bylo odstraněno 50 až 90% z permethrinu, který namočeným v továrně ošetřených košile, kalhoty a ponožky z tkaniny (nyní zdrojem znečištění vody, a učinit oděv výrazně méně ochranným; po 1 hodině kontaktu s látkou 31 až 67% klíšťat stále vykazovalo normální pohyb, místo aby utekly z látky nebo tam zůstaly imobilizovány). Naproti tomu ošetřené boty, opotřebované, ale neprané, zůstaly pro klíšťata stejně toxické jako původně. - po procházkách nebo práci v lese se pečlivě prohlédněte; zejména podpaží, pupek, genitálie, záhyby kolena, aniž by u dětí zapomněly na hlavu a pokožku hlavy.
Participativní vědecká studie zahájená v létě roku 2017 ve Francii společností INRA na základě aplikace („Tick Signaling“) umožňující mapování míst, kde došlo k kousnutí klíšťat, právě ukázala, že - navzdory všem očekáváním - pokud 53% případy se týkají lesa, 1/3 (přesně 27%) kousnutí vyhlášených dobrovolně se odehrálo v zahradách soukromých domů a „pouze 10% na loukách“. Žadatelé o registraci jsou vyzváni, aby vyfotografovali klíště a poslali je poštou výzkumným pracovníkům (průměrně 54 příspěvků denně v roce)Květen 2018). Pravděpodobné zkreslení hraje ve prospěch tvrzení o lidech a publikum respondentů nepochybně nereprezentuje celou populaci. U 1254 hlášení o kousnutí u zvířat bylo 4 198 u lidí. Kousnutí se nejprve týká lidí ve věku od 20 do 40 let (30% případů) a od 40 do 60 let (26%). U 5 až 20 let tato míra klesá na 17%. Následují lidé starší 60 let (15% případů) a děti do 5 let (12% případů). U zvířat se prohlášení týkají hlavně psů (45% případů) a koček (44%) a v menší míře koní a skotu (6 a 5% případů).
Mezi opatření, která se někdy doporučují:
- udržovat své zahrady, zejména sekat vysokou trávu v frekventovaných oblastech a ničit nebo odstraňovat odumřelé listy;
- hojnost klíšťat by mohla být v některých oblastech (příměstské lesní parky a zahrady ...) snížena nárazníkovou zónou bez podestýlky bez listí (např. sypané mulčováním nebo štěrkem mezi okrajem lesa a oblastmi zvěře (dítě, piknik atd.) . ) a opatřeními zakazujícími pronikání zvířat, jako jsou divoká prasata nebo jeleni), a zároveň podporovat přirozené predátory klíšťat: ve venkovských oblastech se zdá, že kuřata , která se jimi živí, omezují jejich populaci.
- Vybavte domácí zvířata klíšťaty, pravidelně je kontrolujte, zejména po návratu z procházky v lese, a zbavte je klíšťat. Vhodné insekticidy lze stříkat na psy;
- Kočky jsou extrémně citlivé na chemikálie. Neaplikujte na ně insekticidy nebo repelenty bez rady veterináře;
- Model prediktivního rizika byl vytvořen pro psy kombinací klimatických, geografických a společenských faktorů s výsledky sérologických testů. Tento model by mohl být užitečný pro pomoc veterinářům při hodnocení rizika pro psy a možná nepřímo pro člověka.
Tato opatření nejsou vždy dostatečná a nejsou stoprocentně účinná, protože nymfy klíšťat jsou na hranici viditelnosti (1 až 2 mm ) a jejich kousnutí je bezbolestné. Kromě toho mohou domácí zvířata přivést klíšťata domů, což vede ke křížové kontaminaci lidmi.
Péče o kousnutí klíštěte
Kontaminace vyžaduje dlouhou dobu přítomnosti klíštěte na kůži. Pokud riziko začíná v první hodině, je úměrné době kontaktu, maximálně mezi 48 a 72 hodinami (krevní jídlo klíštěte trvá od 2 do 5 dnů).
Pokud je klíště odstraněno z kůže během prvních 36 hodin po jeho připojení, riziko kontaminace je považováno za nízké; méně než 1%, protože borélie ještě nejsou ve slinných žlázách klíštěte, ale v trávicím traktu. Aby mohli hostitele infikovat, musí migrovat z trávicího traktu do slinných žláz, což může trvat 2 až 3 dny , v Evropě se toto období může zkrátit.
Odstranění klíšťatLidové metody, které používají kapku různých produktů zaměřených na uklidnění, udušení nebo oddělení klíštěte, jsou příliš pomalé nebo riskují opětovné roztočení klíštěte: ether, benzín, benzín, nafta, jedlý olej, lak na nehty, teplo zapálenou cigaretou… nejde o čekání, klíště musí být proto odstraněno co nejrychleji, bez manipulace s ním.
V lékárnách se prodávají různé modely speciálních pinzet nebo druhů malých vraních nohou, které umožňují jemným otáčením klíšťata extrahovat (s menším modelem pro larvy a nymfy). Nesmíte tahat, ale jemně točit, jako byste chtěli odšroubovat, můžete klíště snadno vytáhnout, alespoň pokud nebyl příliš dlouho ukotven. Tato akce zabrání riziku opuštění pódia nebo hlavy a jejího cementu uvízlého v kůži, což může způsobit infekci nebo dokonce absces.
Při absenci stahováku klíšťat můžete pomocí jemné pinzety zatáhnout klíště, aniž byste je otáčeli nebo drtili.
Léčba ranPo odstranění klíštěte (a ne dříve, žádný produkt na připojeném klíště) by měla být rána pečlivě dezinfikována a sledována. V této fázi se profylaktická antibiotická léčba nedoporučuje pro jednoduché kousnutí klíštěte, vzhledem k nízké pravděpodobnosti kontaminace. O tom lze diskutovat v určitých konkrétních případech (těhotné ženy, osoby se sníženou imunitou atd.) Nebo dokonce v hyperendemické oblasti, kdy je klíště odstraněno pozdě a zaplaveno krví.
Totéž platí ve Spojených státech, kde po kousnutí klíštěte CDC profylaxi antibiotiky obecně nedoporučuje . Výjimky jsou v hyperendemic oblastech, kde každý kousnutý 8 let věku mohou získat jedinou 200 mg dávku a doxycyklinu do 72 hodin po vyjmutí klíštěte. Za tímto účelem musí být splněny všechny následující podmínky: žádná kontraindikace pro doxycyklin, identifikováno klíště I. scapularis, klíště s krví pohlcené krve s odhadovanou dobou připojení přes 36 hodin .
Po kousnutí klíštěte je monitorování rány nezbytné a dostatečné. V následujících dnech nebo týdnech je bezpodmínečně nutné vyhledat vhodnou antibiotickou léčbu u lékaře, pokud se objeví skvrna a postupně roste (erythema migrans). Totéž platí pro případ horečnatého stavu nebo chřipky (častěji v Americe než v Evropě).
Vakcína
Od roku 2020 již není k dispozici lidská vakcína proti lymské borelióze.
Existují veterinární vakcíny, včetně vakcín pro psy, buď na základě celých usmrcených bakterií, nebo na podjednotkách (povrchové proteiny OspA nebo OspC ).
První vakcína(Rekombinantní) vakcína, Lymerix od Smith-Kline-Beecham , byla uvedena na trh ve Spojených státech odprosince 1998 (po schválení FDA) na Únor 2002. Zamířil na jeden z nejběžnějších povrchových proteinů B. Burgorferi , OspA . Doporučuje se pro rizikové osoby v endemických oblastech a bylo distribuováno 1,4 milionu dávek. Studie prokázaly, že jeho účinnost se pohybuje v rozmezí 70 až 80% bez významných vedlejších účinků, ale nejistoty ohledně jeho dlouhodobého ochranného účinku naznačovaly, že může být nutný každoroční posilovač.
V roce 1999 se pověsti spojovaly s vakcínou s autoimunitní artritidou a vedly k soudnímu řízení, takže bylo podáno kolektivní opatření 121 žalobců. Studie CDC a FDA nepotvrzují kauzální vztah v domnění, že přínosy vakcíny převažují nad riziky. Vakcína proto zůstává k dispozici veřejnosti, ale prodej se zhroutil kvůli medializaci probíhajících studií a polemik ohledně teoretického rizika autoimunity.
V roce 2002 stáhl výrobce svou vakcínu z trhu sám, z ekonomických důvodů. V roce 2003 bylo dosaženo dohody se žalobci: zastavili všechna soudní řízení výměnou za jeden milion dolarů použitých na náhradu nákladů právníků a soudu.
Probíhající výzkumVýzkum vakcín se snaží zaměřit na nejstálejší povrchové proteiny bakterií. Vakcína tohoto typu pro Evropu a USA se připravuje.
Podle Stanleyho Plotkina musí být ideální vakcína proti lymské borelióze po dobu dvou let nejméně 80% účinná, na obou stranách Atlantiku, musí být dobře snášena, nesmí obsahovat antigenní determinant teoretického rizika a musí být použitelná u dětí. Musí to být také přijato veřejností; aby se zabránilo komunikačním chybám během aféry Lymerix , nová vakcína bude muset uspokojit společnou poptávku aktérů v oblasti veřejného zdraví a veřejnosti, aby pro tuto vakcínu existoval trh.
Laboratoř Valneva v současné době pracuje Na vakcíně pro rok 2025 a od roku 2022 začne testovat na 15 000 subjektech.
Další strategií je prolomit životní cyklus bakterií vakcínou (nebo vakcínami) zaměřenou na živočišné nádrže a / nebo vektory (klíšťata):
- v Severní Americe se uvažuje o orálním očkování zvířecího rezervoáru, jako je myš Peromyscus leucopus , na základě modelu orálního očkování lišek proti vzteklině , které se ukázalo jako velmi účinné;
- další výzkum se zaměřuje na vektor a konkrétněji na komponenty slin klíšťat. To by teoreticky mělo tu výhodu, že chrání před všemi chorobami přenášenými klíšťaty.
Ekonomické náklady
Nemoci přenášené klíšťaty (zejména lymská borelióza) mají roční náklady, které v mnoha zemích dosahují několika desítek milionů eur ročně (např. Odhadované náklady 20 milionů eur / rok pro země - nízké a 80 milionů eur / rok pro Německo pro polovinu 2010.
Společenská diskuse
Jedná se o teze a argumenty vyvinuté střídavým proudem, na rozdíl od oficiálních doporučení učených společností, které samy o sobě dosahují konsensu na mezinárodní úrovni a které přijímají všechny zdravotnické úřady v Severní Americe a Evropě.
Tento střídavý proud se objevil ve Spojených státech v 90. letech, kdy se lékaři shromáždili v International Lyme and Associated Diseases Society (ILADS), podporované sdruženími pacientů. Tento proud tvrdí, že oficiální doporučení jsou příliš omezující, že nemoc je nedostatečně diagnostikována a nedostatečně léčena. Usiluje proto o podporu nových terapeutických přístupů u veřejných orgánů, zejména uznáním „chronické lymské boreliózy“ a velmi dlouhotrvající antibiotické léčby, někdy spojené s nekonvenčními terapiemi.
V roce 2019 přezkum evropských a amerických doporučení týkajících se diagnostiky lymské boreliózy ukazuje, že podle pokynů 16 učených společností ze 7 zemí se pouze jedna liší od ostatních (německá společnost, Deutsche Borreliose-Gesellschaft, žádný uznávaný jako akademická společnost německými orgány). Závěr je takový, „Na rozdíl od vášnivé debaty, která se koná na internetu a v evropských a amerických médií, naše analýza ukazuje, že většina lékařských vědeckých doporučení spojených s vysokou kvalitativní skóre shodují v klinických diagnostických metod pro lymskou boreliózou." .
Předpoklady, o nichž se diskutuje
Termín chronický Lyme (nebo syndrom po léčbě ) může odkazovat na relapsy, příznaky, které přetrvávají po ukončení léčby antibiotiky, nebo na rozpoznané chronické komplikace připisované Lyme nemoci. Může také odkazovat na chronické formy napadené většinou lékařské komunity; nebo obojí, což je matoucí. Chronická forma onemocnění byla předmětem definic, například ve Švýcarsku v roce 2005 „(dokumentované klinické a laboratorní důkazy o předchozí infekci B. burgdorferi , kompletní průběh vhodné antibiotické léčby, příznaky včetně únavy, bolesti kloubů, bolesti svalů, kognitivní dysfunkce nebo radikulární bolest přetrvávající déle než 6 měsíců, věrohodná včasná souvislost mezi dokumentovanou infekcí B. burgdorferi a nástupem příznaků (tj. přetrvávající nebo opakující se příznaky, které začaly do 6 měsíců po ukončení doporučené antibiotické léčby pro časnou nebo pozdní lymskou boreliózu ) a vyloučení jiných somatických nebo psychiatrických příčin příznaků) “ nebo ve Spojených státech v roce 2019.
Chronická povaha, zpočátku tichá, pak odolnost vůči nemoci vůči antibiotikům může mít několik vysvětlení (vzájemně kompatibilní):
- přetrvávající „cystické“ formy bakterií ( pleomorfismus ); již v roce 1995 bylo zjištěno, že v reakci na penicilin a doxycyklin (nikoli však ceftriaxon) může mít bakterie určité formy, které umožňují její přežití v tkáních určitých pacientů „navzdory zjevně adekvátní terapii“ ; tyto perzistentní formy by mohly být podle autorů zdrojem „kontinuálního antigenního stimulu vedoucího ke stížnostem na chronickou lymskou boreliózu“ .
- L-forma (reverzibilní) bakterií (podezření v roce 1996 a potvrzuje, že se v roce 2008);
- perzistence v biofilmu , prokázáno v roce 2008.
V roce 2014 autoři usoudili, že nebylo prokázáno zapojení těchto 3 morfologických variant do chronické formy lymské boreliózy; jiní v roce 2019 věří, že pravděpodobnost, že by chronická lymská borelióza mohla nastat v důsledku přetrvávajících infekcí, je reálná.
V roce 2015 autor (Paul M. Lantos) zpochybňuje koncept „kryptoinfekcí“ (spojených s koinfekcemi, kdy klíšťata přenáší několik nemocí), zejména když bakterie, o nichž není známo, že jsou klíšťaty přenosné, dokonce i fantazijní patogeny zmínil.
U ILADS je nemoc všudypřítomná a rozšířená v neuznaných formách nebo přenosech (např. Sexuálních). ILADS v roce 2019 definoval chronickou formu lymské boreliózy jako „multisystémové onemocnění se širokou škálou příznaků a / nebo známek, které jsou přítomny nepřetržitě nebo přerušovaně po dobu nejméně šesti měsíců“ . Přetrvávajícími příznaky jsou únava, bolest, poruchy spánku, kognitivní a neurologické, které mají být léčeny dlouhodobou antibiotickou léčbou. Chronická forma je výsledkem „aktivní a nepřetržité infekce jedním z mnoha patogenních členů komplexu Borrelia burgdorferi sensu lato (Bbsl). Infekce má variabilní doby latence a příznaky a symptomy zvýšit, snížit a migrace“ . ILADS rozlišuje mezi neléčenou a dříve léčenou chronickou formou (v druhém případě s projevy chronické formy, které přetrvávají nebo se znovu objevují po léčbě a projevují se nepřetržitě nebo podle relabujícího / remitujícího vzorce po dobu šesti měsíců nebo déle). Tyto definice byly vyvinuty na základě „systematického přehledu více než 250 recenzovaných článků v mezinárodní literatuře“ . Podle nedávné studie (2015) mohou příznaky přetrvávat déle než 10 let, aniž by byly spojeny s funkčním poškozením pacienta, ani s konkrétním kmenem B. burgdorferi.
Podle prospektivní studie, která sledovala 174 mužů a 109 žen původně jasně diagnostikovaných (erythema migrans a potvrzení kultivací) po šesti měsících, 12 měsících a následně až po 20 letech, neexistuje žádný rozdíl v symptomech mezi muži a ženami pro základní příznaky Míra seroreaktivity B Burgdorferi nebo frekvence příznaků po léčbě, včetně 71 mužů a 57 žen, které bylo možné sledovat po dobu 20 let, ale „ženy se mnohem častěji než muži vrátí na následné návštěvy“ .
Pro většinu lékařské komunity by byl proud „chronické lymské boreliózy“ souborem „alternativy“ mikrobiologie, imunologie a farmakologie, šířené na internetu a v jiných médiích, smíchané s výpovědi pacientů. Tento proud by představoval 2% lékařů v Connecticutu, jedné z oblastí, kde je borelióza nejsilnější; šlo by o postoje založené na předpokladech nebo subjektivních přesvědčeních, a nikoli na ověřených vědeckých důkazech. Chronická forma onemocnění je nejčastěji vyjádřena subjektivními příznaky, různé testy (testy moči, počet lymfocytů CD 57, imunofluorescence k prokázání L forem borrelie atd.) Byly vyvinuty „specializovanými laboratořemi Lyme“ a byly by nemusí být klinicky ověřené nebo neschválené FDA .
Argumenty zastánců chronické formy vycházejí také ze zvířecího modelu ( psi , poníci atd.), Který ukazuje, že borélie mohou přetrvávat i přes vhodnou antibiotickou léčbu. Podle jejich kritiků je však tato přítomnost častá u infikovaných zvířat, aniž by způsobovala jakékoli nemoci.
Tyto vědecké argumenty jsou doprovázeny výzvami k veřejným orgánům nebo dokonce soudním řízením proti učeným lékařským společnostem, které jsou obviňovány ze skrytých vazeb s pojišťovnami za účelem omezení doby trvání, tedy náhrady antibiotické léčby. V Connecticutu proběhlo bezprecedentní vyšetřování Americké společnosti pro infekční nemoci (IDSA ), učené společnosti obviněné z porušování antimonopolních zákonů , z důvodu, že její doporučení byla jako jediná přijata zdravotnickými úřady.
Dočasný kompromis se zjevně nachází u zveřejnění doporučení ILADS na oficiálním webu v roce 2011 (revidováno v roce 2014), ale ve skutečnosti jde o web, který uvádí pouze doporučení bez jejich ověření. Oficiální americká doporučení proto zůstávají doporučeními zveřejněnými na stránkách CDC nebo NIH .
Podle profesora Lantose, člena panelu doporučení IDSA, budou takové kontroverze přetrvávat „dokud budou pacienti nadále trpět nevysvětlitelnými příznaky ovlivňujícími kvalitu jejich života“ .
Francouzská situace
Definice, limity a hodnota diagnostických prostředků pro „chronickou boreliózu“ zůstávají diskutovány. Tato otázka se stala společenským problémem kvůli kontroverzím, které vyvolává. Ve Francii by to vedlo k dvojité ztrátě důvěry „pro pacienty, kteří ztratili důvěru ve svého lékaře, pro lékaře, kteří ztratili důvěru v sebe“ v atmosféře vzájemné nedůvěry.
Sdružení pacientůMezi hlavní sdružení patří Lyme sans frontières založená v roce 2012, 700 členů ve Francii a Belgii v roce 2013, z nichž 90% je nemocných; a France Lyme vytvořili v roce 2008 a získali 400 členů v roce 2014 a 2700 členů31. března 2019. Existují i další menší sdružení s místním povoláním. Zpráva Vysokého úřadu pro zdraví (HAS) z roku 2014 uvádí, že většinu manažerů tvoří ženy a patří do kategorie vedoucích pracovníků a vyšších intelektuálních profesí.
Podle zprávy HAS z roku 2014, která cituje sociologa, existuje „ legitimní tváří v tvář“ mezi legitimitou sdružení a autoritou vědy. První hájí své znalosti osobními a intimními zkušenostmi, druhá je založena na pozorování a vědecké dedukci ( medicína založená na faktech ). Podle zprávy jsou tato sdružení stále blíže postoji antivirových vakcín než postojům sdružení bojujících proti HIV, protože „zůstávají nejčastěji napjatá svou nelibostí vůči lékařské profesi a odborníkům. A proto systém činnosti kolem problému lymské boreliózy dnes nabízí spektrum sociální legitimity bez autority “ .
Pokud tyto asociace sdílejí určité rysy s těmi, kteří bojují proti kontaminaci HIV - „ komunitární “ orientace (upadáme zpět ke konkrétní patologii), ambivalence vztahů s veřejnými orgány mezi spoluprací a konfrontací, legitimita „odbornosti“ pacientů ( „ Vložená legitimita pacienta “) versus odborné znalosti vědců a lékařské profese atd. - vyznačují se absencí univerzalismu (ve službách veřejného zdraví v dané oblasti rizika), absencí profesionalizace aktivistů, kteří mají sklon stát se uznávanými odborníky konzultovanými orgány veřejné správy, absencí sociálního kapitálu (hustota sítí vztahy s vědci, médii a politikou).
Zpráva konstatuje: „ Proti jakémukoli„ deliriu “je protest sdružení naopak naprosto racionální, což nebrání tomu, aby některé jejich argumenty byly velmi slabé.“ A „Aktivisté také hájí esencialistickou představu o vědě - tajemná na intimní zkušenost - aby si mohli nárokovat monopol na to, že se stanou oběťmi nemoci, a alespoň tomu chtějí věřit, jediní neskrývají pravdu (protože bez všeho střetu zájmů) “ .
Probíhající debatyAž do června 2018Péče ve Francii byla založena na konsensuální konferenci z roku 2006, která stanovila oficiální protokoly.
- V roce 2014 se Haute Autorité de Santé (HAS) připomněl, že „Stejně jako ostatní hráči, sdružení musí mít možnost svobodně se vyjadřovat. Musí být také poslouchány. I když není na nich, aby hovořili o vědě nebo vedli politiku, na druhé straně je na nich, aby hlas pacientů slyšeli “. Aby zachránil nezbytný dialog a důvěru, dělá HAS z lymské boreliózy nejen biomedicínský fakt, ale také sociální fakt . Nabízí otevřenější poslech příběhů a projevů pacientů prostřednictvím výzkumu společenských věd .
- V roce 2015 předložila opozice v únoru návrh zákona o této nemoci, který byl zamítnut, ale následovalo několik otázek o uznání této nemoci.
- V roce 2016 zahájil Matthias Lacoste v červnu hladovku, aby varoval zdravotnické orgány a „ právo na léčbu “. V červenci se více než sto francouzských lékařů, včetně Christiana Perronna (vedoucího oddělení infekčních nemocí v nemocnici v Garches ) a sdružení pacientů ( France Lyme , Lyme sans frontières , Lymp'act …) seskupilo ve Francouzské federaci proti vektorům nemoci. klíšťata) si stěžují na situaci, která nebere v úvahu jejich zkušenosti a jejich prožitky.
Národní plán kontroly lymské boreliózy představila v roce 2006 Marisol Touraine , tehdejší ministryně sociálních věcí a zdravotnictvízáří 2016. - V roce 2018 se kritika zaměřila na sérologický test, který se považoval za nedostatečně spolehlivý, a na existenci chronické formy, která se někdy nevyléčí 3 týdny antibiotické léčby “; s podceněním počtu chronických případů. Neoficiální uznání chronické formy by vyvolalo způsoby léčby, které jsou někdy nevhodné.
Tyto kritiky odmítá SPILF ( francouzsky mluvící společnost pro infekční patologie ), která považuje doporučení z roku 2006 za platná s ohledem na současné znalosti; totéž pro Akademii medicíny .
the20. června 2018zveřejňuje HAS nová doporučení pro management pro lymskou boreliózu. Potvrzují (jejich specifikací) již přijaté diagnostické a léčebné protokoly, ale stejně jako ve Spojených státech rozlišuje „syndrom boreliózy Lyme“ nebo PLDS Post-Lyme Disease, HAS rozlišuje „symptomatologii / perzistentní polymorfní syndrom po možném kousnutí klíštěte “nebo SPPT. Toto označení kompromisu (nedostatek konsensu) by mělo zlepšit péči o pacienty. the2. července 2018, Akademie medicíny „jasně vyjadřuje své hluboké zklamání“ z tohoto textu. Pak19. července 2018, skupina učených a odborných společností odmítá tento název SPPT schválit a řídit se jeho doporučeními.
vZáří 2018(tři měsíce po zveřejnění doporučení HAS), Jérôme Salomon ( generální ředitel pro zdraví ), stále hledající konsenzus, proto požádal Pierra Tattevina, prezidenta SPILF, „aby vyvinul nové postupy doporučení pro prevenci, diagnostiku a léčbu lymské boreliózy a dalších nemocí přenášených klíšťaty… “. HAS vysvětlil, že před zveřejněním svých doporučení se marně snažil najít shodu se SPILF. Proto zveřejnila tato doporučení bez podpisu SPILF, protože byla přesvědčena, že odráží současný stav techniky, ale poskytnutím dvou setkání ročně za účelem aktualizace doporučení s ohledem na vědecký pokrok v naději, že vyústí v doporučení. s organizací SPILF, která v roce 2019 „stále zastává názor, že screeningové testy jsou účinné“ a že neexistuje žádná chronická forma onemocnění. - V roce 2019 , na10. dubna, Senát musí vyslechnout Jérôme Salomon a Dominique Le Guludec (prezident HAS).
- the 7. května 2019Je týdenní Epidemiologické Bulletin vydává studii, která ukazuje, že v řadě případů s podezřením na diagnózu Lyme, diagnóza byla potvrzena u méně než 10% případů, s předpokládaným antibiotická léčba selhává v 80% případů, 80% pacientů, kteří měli jiná nemoc. Podle redaktora zpravodaje existuje významná nadměrná diagnostika a nadměrná léčba lymské boreliózy, což je trend zjištěný v zahraničí. To představuje etický problém v oblasti veřejného zdraví: mohou být při vytváření doporučení pro léčbu zohledněny alternativní modely, pokud neexistují přesvědčivé skutečnosti?
Výzkumná zařízení
Ve Spojených státech, kde se odhaduje, že navzdory informačním a preventivním opatřením se počet případů lymské boreliózy od roku 1990 do roku 2019 prakticky ztrojnásobil (více než 300 000 případů / rok), preventivní a léčebná opatření jsou onemocnění zadržována nedostatečnými diagnózy (s podceněním počtu případů: 30 000 oficiálně deklarovaných případů onemocnění přenášených klíšťaty ve Spojených státech ročně, ve srovnání s 300 000 ve skutečnosti), uvedl New England Journal of Medicine . Výrobce jediné dostupné vakcíny proti lymské borelióze ji stáhl kvůli klesajícím problémům s prodejem a odpovědností.
V roce 2018 utratila společnost NIH v roce 2018 pouze na lymskou boreliózu 23 milionů dolarů, celkem 56 milionů dolarů bylo přiděleno na všechna onemocnění přenášená klíšťaty. V roce 2019 , po stanovisku poradní skupiny pověřené vládou Spojených států (alarmující stanovisko a závěr o potřebě zvýšit opatření a finanční zdroje pro výzkum nemocí přenášených klíšťaty na federální úrovni), NIH vypracovalo nový strategický plán v boji proti těmto nemocem a vDubna 2019vyhlásili výzvu k předkládání návrhů na prevenci nemocí přenášených klíšťaty, do roku 2020 obdařených 6 miliony dolarů. Podle časopisu Science , vědci doufají v ještě více peněz na zlepšení diagnostiky nemoci a prostředků na její léčbu.
Biologická zbraň
Již v roce 1949 , přinesl do Spojených států v rámci Operation Paperclip programu , je nacistický vědec přeběhlík ve Spojených státech s názvem Erich Traub spolupracoval na Fort Detrick , kde se údajně infikovaného skotu, koní a prasat se slintavky a kulhavky virus. V roce 2004 vydal právník z Long Islandu , Michael Carroll, knihu nazvanou „Lab 257“, v níž tvrdil, že Erich Traub by také manipuloval s klíšťaty zvýšením jejich množství „ Borrelia “, aby byli nakažlivější v Centrum nemocí zvířat Plum Island, vojensko-biologické naleziště několik mil od pobřeží města Lyme . Klíště uniklo z ostrova, zejména na stěhovavé ptáky.
V 70. letech vypukla v Lyme County ve Spojených státech podivná epidemie bolesti kloubů. Náhlost epidemie a její relativní geografická blízkost k Centru nemocí zvířat na Plum Island vyvolala určitou formu podezření.
Republikánský zástupce v New Jersey Chris Smith přijal pozměňovací návrh, jehož cílem je zahájit vyšetřování obvinění, že zdrojem lymské boreliózy je vojenská laboratoř. „Několik knih a článků naznačuje, že rozsáhlý výzkum byl prováděn ve vojenských zařízeních USA, včetně Fort Detrick v Marylandu a Plum Island v New Yorku, za účelem použití klíšťat a dalších. Hmyzu jako biologických zbraní“.
Ale obvinění z pokusů na základě znečištění mouchy, komáři a klíšťata, byla oživena knize vydané v květnu 2019: „pokousal, tajemství historie lymské nemoci a biologických zbraní“ Kris Newby, vědec ze Stanford University , která má sama nakažená borelióza. Kris Newby ve své knize cituje zejména Willyho Burgdorfera , švýcarsko-amerického entomologa a bakteriologa, který v roce 1981 identifikoval zárodek odpovědný za lymskou boreliózu: Borrelia Burgdoferi , jehož jméno je odvozeno od jeho.
Willy Burgdofer říká, že během studené války pracoval na biologických zbraních pro americkou armádu . Mezi jeho povinnosti podle něj patřilo chovat blechy, klíšťata, komáry a další hmyz sající krev a infikovat je patogeny schopnými přenášet nemoci na člověka. A bylo by to podle Willyho Burgdofera, jednoho z těch experimentů, které by se pokazily a způsobily Lyme epidemii ve Spojených státech.
Profesor Christian Perronne , představený v médiích jako specialista na lymskou boreliózu, v roce 2016 uvedl, že exploze lymské boreliózy, skrytá „americkou armádou a vědci pod její kontrolou“ , je způsobena množením špatně kontrolovaných klíšťat obchodovaných nacisty virologický výzkumník - Erich Traub - přestoupil do Spojených států v rámci operace Paperclip na konci druhé světové války.
Dosažené osobnosti
- Avril Lavigne
- Shania Twain
- Elena Delle Donne
- Bella hadid
- Ashley Olsen
- Alec Baldwin
- Fabienský kanál
- George W. Bush
- Pierrick Fédrigo
- Justin Bieber
- Richard Gere
Poznámky a odkazy
- Gwenaël Vourc'h a kol. „ Zoonózy: Tyto nemoci, které nás vážou ke zvířatům , Éditions Quæ , kol. "EnjeuxScience",2021( ISBN 978-2-7592-3270-3 , číst online ) , Některé příklady zoonotických chorob, „Lyme borreliosis“, s. 79-81, volný přístup.
- (in) Wynne Parry, „ Iceman Mummy May Hold Earliest Early Evidence of Lyme Disease “ v živé vědě (přístup 13. března 2020 ) .
- Cosson JF (2019) Ekologie lymské boreliózy ; Veřejné zdraví, 1 (HS), 73-87.
- „ Ve Spojených státech chtějí volení představitelé vědět, zda armáda použila klíšťata jako biologické zbraně “
- (in) Owen Dyer , „ Americký Pentagon prošetřuje tvrzení, řekl jsem, že lymská borelióza je biologická zbraň uniklá ze studené války “ , BMJ , sv. 366,19. července 2019, l4784 ( ISSN 0959-8138 a 1756-1833 , PMID 31324616 , DOI 10.1136 / bmj.l4784 , číst online , přistupováno 20. července 2019 )
- (en) Robert D. Leff, Lyme Borreliosis , Cambridge, Cambridge University Press ,1993, 1176 s. ( ISBN 0-521-33286-9 ) , str. 852-854in The Cambridge World History of Human Disease, KF Kiple (eds).
- (in) Allen C. Steere , Stephen E. Malawista , David R. Snydman a Robert E. Shope , „ Epidemie oligoartikulární artritidy u dětí a dospělých ve třech komunitách v Connecticutu “ , Arthritis & Rheumatism , sv. 20, n o 1,1977, str. 7–17 ( ISSN 1529-0131 , DOI 10.1002 / art.1780200102 , číst online , přistupováno 4. července 2021 )
- (in) Johnson RC, FW Hyde GP Schmid a DJ Brenner „ Borrelia burgdorferi sp. nov .: etiologický původce lymské boreliózy » Int J Syst Bacteriol . 1984; 34: 496-497.
- Barbour, AG, W. Burgdorfer, SF Hayes, O. Péter a A. Aeschlimann. „Izolace kultivovatelné spirochety z klíšťat Ixodes ricinus ze Švýcarska“ Current Microbiology 1983; 8: 123-126.
- (in) Ryan KJ, Ray CG; Sherris Medical Microbiology ; 4 th edition (strana 434 - 437) Ed: McGraw Hill, 2004; ( ISBN 978-0-8385-8542-9 )
- E. Pilly, Infekční a tropické nemoci: všechny položky infekčních chorob , Paříž, Alinea Plus,2018, 720 s. ( ISBN 978-2-916641-66-9 ) , str. 377-378.
- (in) E. Claudia Coipan , Setareh Jahfari Manoj Fonville a G. Anneke Oei , „ Nevyvážená přítomnost multilokusového typu sekvence Borrelia burgdorferi sl v klinických projevech lymské boreliózy “ , Infection, Genetics and Evolution , sv. 42,srpna 2016, str. 66–76 ( DOI 10.1016 / j.meegid.2016.04.019 , číst online , přístup k 24. září 2020 )
- Sylvie De Martino, „ La borréliose de Lyme “, La Revue du Praticien , roč. 55,2005, str. 471-477.
- Steere AC a spol. (2016) Lyme borelióza . Nature Reviews Disease Primers, 2, 16090. doi: 10.1038 / nrdp.2016.90
- (en) Michael K. Faulde a Martin Rutenfranz , „ Vzorek napadení lidským klíšťatem , míra kousnutí klíšťat a související riziko infekce Borrelia burgdorferi sl během expozice pracovního klíštěte ve vojenském výcvikovém prostoru Seedorf v severozápadním Německu “ , na klíšťatech a nemoci přenášené klíšťaty ,září 2014( DOI 10.1016 / j.ttbdis.2014.04.009 , přístup 24. září 2020 ) ,s. 594–599
- Evison J, Aebi C, Francioli P, Péter O, Bassetti S, Gervaix A, Zimmerli S, Weber R, „ Diagnostika a léčba lymské boreliózy u dospělých a dětí: doporučení Švýcarské společnosti pro infekční nemoci: lymská borelióza 1. st. část: epidemiologie a diagnostika [ Lyme nemoc část I : epidemiologie a diagnóza ] " Rev Med Suisse , sv. 2, n O 60,2006, str. 919-24. ( PMID 16673723 , číst online [html] )
- F. Rodhain, „ Lyme nemoc: epidemiologie “, La Revue du Praticien , sv. 39, n o 15,18. května 1989, str. 1291-1293.
- Podle Le Parisien s AFP 27. dubna 2021 v 7:46 hod , „ Lymská borelióza: 30% klíšťat nesoucích infekční agens, kousnutí v zahradách na vzestupu “ , na leparisien.fr ,27.dubna 2021(zpřístupněno 28. dubna 2021 )
- (en) SM Dunham-Ems, MJ Caimano, U. Pal, CW Wolgemuth, Eggers CH, A. Balic a JD Radolf, „ Živé zobrazování odhaluje dvoufázový způsob šíření Borrelia burgdorferi Within ticks “ , J Clin Invest , sv. . 119, n o 12,2009, str. 3652–3665 ( DOI 10.1172 / JCI39401 , číst online )
- (in) Tilly K, Rosa PA, Stewart PE. „ Biologie infekce Borrelia burgdorferi “ Infect Dis Clin North Am . 2008; 22: 217-234.
- INRA , „ Výzkumná nádrž, vektor řešení: Klíčová role INRA v nemocích přenášených klíšťaty “ , na www.inra.fr ,9. května 2017(zpřístupněno 17. prosince 2017 )
- „ Marisol Touraine zahajuje národní plán boje proti lymské borelióze a chorobám přenášeným klíšťaty “, Ministerstvo solidarity a zdraví ,29. září 2016( číst online , konzultováno 17. prosince 2017 )
- Allen C. Steere , Frank Strle , Gary P. Wormser a Linden T. Hu , „ Lyme borreliosis “, Nature reviews. Disease primers , sv. 2,15. prosince 2016, str. 3. ( ISSN 2056-676X , PMID 27976670 , PMCID PMC5539539 , DOI 10.1038 / nrdp.2016.90 , číst online , přístup ke dni 30. dubna 2018 )
- (en) Dennis DT, Piesman, JF. „Přehled infekcí přenášených klíšťaty u lidí“ In: Goodman JL, Dennis DT, Sonenshine DE, eds. Klíšťové infekce lidí . Washington, DC: ASM Press , 2005.
- (v) Allen C. Steere, " Vznik Lyme Disease " , J. Clin Invest , sv. 113, n o 8,2004, str. 1093-1101 ( číst online )
- Trap D (1996) Klinické, epidemiologické, diagnostické a kontrolní aspekty lymské boreliózy u domácích zvířat . Býk. GTV., 2, 55-59
- Lamouraux, Cécile (2005), lymská borelióza u koně , obhájena veterinární doktorská práce na Lékařské fakultě v Créteil; Alfort National Veterinary School
- Meryl P. Littman , Richard E. Goldstein , Mary A. Labato a Michael R. Lappin , „ Prohlášení ACVIM o shodě malých zvířat s lymskou boreliózou u psů: diagnostika, léčba a prevence “, Journal of Veterinary Internal Medicine , sv. 20, n O 2Březen 2006, str. 422–434 ( ISSN 0891-6640 a 1939-1676 , DOI 10.1111 / j.1939-1676.2006.tb02880.x , číst online )
- Moutailler S. a kol. (2015) Hlavní nemoci přenášené klíšťaty: epidemiologie, klinika a diagnostika . In: McCoy KD, Boulanger N., eds. Klíšťata a choroby přenášené klíšťaty: biologie, evoluční ekologie, epidemiologie. IRD Éditions. doi: 10,4000 / knihy. vydání. 9047.
- Sara Moutailler , Claire Valiente Moro , Elise Vaumourin a Lorraine Michelet , „ Koinfekce klíšťat: Pravidlo spíše než výjimka “, PLoS zanedbané tropické nemoci , sv. 10, N O 3,17. března 2016( ISSN 1935-2727 , PMID 26986203 , PMCID 4795628 , DOI 10.1371 / journal.pntd.0004539 , číst online , přistupováno 18. května 2020 )
- Steere 2016, op. cit., str. 13 (ve formátu PDF).
- Djuk-Wasser MA a kol. (2016) Coinfection by Ixodes Tick-Borne Pathogens: Ecological, Epidemiologic and Clinical Consequences . Trends in Ecology and Evolution, 32, 1, pp. 30-42. doi: 10.1016 / j.pt.2015.09.008
- Muriel Vayssier-Taussat , Maria Kazimirova , Zdenek Hubalek a Sándor Hornok , „ Vznikající horizonty pro klíšťové patogeny: od vize„ jeden patogen - jedna nemoc “k paradigmatu patobiomu “, Future Microbiology , sv. 10, N O 12prosince 2015, str. 2033–2043 ( ISSN 1746-0913 , PMID 26610021 , PMCID 4944395 , DOI 10.2217 / fmb.15.114 , číst online , přistupováno 18. května 2020 )
- Johnson a kol. (2014) Závažnost chronické boreliózy ve srovnání s jinými chronickými stavy: průzkum kvality života . PeerJ, 2, e322. doi: 10,7717 / peerj.322
- M. Alcalay, „ Lyme nemoc “, La Revue du Praticien , roč. 44, N O 121944, str. 1611-1618.
- (en-US) „ Přenos lymské boreliózy “ , na www.cdc.gov (přístup 30. dubna 2018 )
- (en-US) „ Lymská borelióza, často kladené otázky (FAQ) | Lyme nemoc | CDC ” , na www.cdc.gov (přístup 14. srpna 2017 )
- " Lymská borelióza a dárcovství krve | Etablissement francais du sang “ , na dondesang.efs.sante.fr (přístup ke dni 30. dubna 2018 )
- Vayssier-Taussat M & al. (2015) Jak může multidisciplinární přístup „Jedno zdraví“ bojovat proti hrozbě patogenů přenášených klíšťaty v Evropě. Budoucí mikrobiologie, roč. 10, s. 809-818. doi: 10.2217 / fmb.15.15, viz také Jedno zdraví
- (en-US) „ Kolik lidí dostane lymskou boreliózu? | Lyme nemoc | CDC ” , na www.cdc.gov (přístup 28. dubna 2018 )
- (in) Sarah E. St. Pierre , Odette N. Gould a Vett Lloyd , „ Znalosti a potřeby znalostí o lymské borelióze mezi profesionálními a rekreačními uživateli venku “ , International Journal of Environmental Research and Public Health , sv. 17, n o 1,5. ledna 2020, str. 355 ( ISSN 1660-4601 , PMID 31948017 , PMCID PMC6981950 , DOI 10,3390 / ijerph17010355 , číst online , přístup k 24. září 2020 )
- (in) NH Ogden , C. Bouchard , J. Badcock a MA Drebot , „ Jaký je skutečný počet případů lymské boreliózy v Kanadě? ” , BMC Public Health , roč. 19, n o 1,prosince 2019, str. 849 ( ISSN 1471-2458 , PMID 31253135 , PMCID PMC6599318 , DOI 10.1186 / s12889-019-7219-x , číst online , přistupováno 26. září 2020 )
- (en) A Rizzoli , HC Hauffe , G Carpi a GI Vourc'h , „ Lyme borreliosis in Europe “ , Eurosurveillance , sv. 16, n o 27,7. července 2011( ISSN 1560-7917 , DOI 10.2807 / ese.16.27.19906-en , číst online , přístup k 28. dubnu 2018 )
- (en-US) „ LYME “ , na epidemio.wiv-isp.be (přístup 29. dubna 2018 )
- Federální úřad pro veřejné zdraví OFSP , „ Nemoci přenášené klíšťaty - situace ve Švýcarsku “ , na www.bag.admin.ch (přístup 29. dubna 2018 )
- Sentinels Network (2018) | URL = https://websenti.u707.jussieu.fr/sentiweb/
- C. Thorin , E. Rigaud , I. Capek a G. André-Fontaine , „ Séroprevalence lymské boreliózy a klíšťové encefalitidy u profesionálů vystavených ve francouzském Grand Est “, Medicine and Infectious Diseases , sv. . 38, n o 10,Říjen 2008, str. 533-542 ( DOI 10.1016 / j.medmal.2008.06.008 , číst online , přístup k 24. září 2020 )
- (in) Mathilde De Keukeleire , Annie Robert , Victor Luyasu a Benedict Kabamba , „ Séroprevalence Borrelia burgdorferi u belgických lesnických dělníků a související rizikové faktory “ , Parasites & Vectors , sv. 11, n o 1,prosince 2018, str. 277 ( ISSN 1756-3305 , PMID 29716647 , PMCID PMC5930862 , DOI 10.1186 / s13071-018-2860-2 , číst online , přístup k 24. září 2020 )
- (en) M. Cinco , F. Barbone , M. Grazia Ciufolini a M. Mascioli , „ Séroprevalence infekcí přenášených klíšťaty u lesnických strážců ze severovýchodní Itálie “ , Clinical Microbiology and Infection , sv. 10, N O 12prosince 2004, str. 1056–1061 ( DOI 10.1111 / j.1469-0691.2004.01026.x , číst online , přístup k 24. září 2020 )
- Ogden NH, Lindsay LR, Morshed M, Sockett PN, Artsob H. (2009) Vznik lymské boreliózy v Kanadě . CMAJ; 180: 1221-4
- Jacques Exbalin , Globální oteplování a jeho dopady , t. II: Případ Francie , Paříže, vydání L'Harmattan ,2014, 296 s. , S svědectví Jean Jouzel , Nicolas HULOT , Yann Arthus-Bertrand , Yves Cochet a Brice Lalonde ( ISBN 978-2-336-34951-0 a 2-336-34951-5 , OCLC 887816626 , upozornění BNF n O FRBNF43832179 , číst online ) , s. 230
- Stone, BL, Tourand, Y., & Brissette, CA (2017). Brave New Worlds: The Expanding Universe of Lyme Disease . Vektorem přenášené a zoonotické nemoci | shrnutí .
- Tougeron K, Perez G, Gillard M, Seimandi-Corda G, Balbi M a kol. (2015) Biodiverzita na lékařský předpis? Dopady ztráty biologické rozmanitosti na zdraví, příklad lymské boreliózy v Quebecu . Populární vědecké ocenění od University of Montreal v Kanadě. (hal-01162524)
- (in) Joshua Lederberg, Emerging Infections , National Academy Press ,1992( ISBN 0-309-04741-2 ) , str. 27-28
- (in) Z. Popović, S. Popović. „Riziko přechodu lesa a zoonóz“ Encyclopedia of Environmental Health , str. 803–811 ( shrnutí )
- Jean-Louis Chapuis, „ Lyme borelióza: zavedení nového hostitele, sibiřského veverky “, týdenní epidemiologický bulletin ,14. září 2010, str. 6-8
- Sapi E & al. (2019) Antibiotics: The Long-Term Persistence of Borrelia burgdorferi Antigens and DNA in the Tissues of a Patient with Lyme Disease ; Antibiotics 2019, 8 (4), 183; https://doi.org/10.3390/antibiotics8040183
- Eppes SC & Childs JA (2002) Srovnávací studie cefuroxim-axetilu versus amoxicilinu u dětí s časnou boreliózou . Pediatrics, 109, 1173–1177.
- Preac-Mursic V, Weber K, Pfister HW, Wilske B, Gross B, Baumann A & Prokop J (1989) Přežití Borrelia burgdorferi u pacientů léčených antibiotiky s lymskou boreliózou . Infekce, 17, 355–359.
- Liegner KB, Rosenkilde CE, Campbell GL, Quan TJ, Dennis DT (1992) Culture-potvrzeno selhání léčby cefotaximu a minocyklinu v případě Lyme meningoencephalomyelitis ve Spojených státech . Ve sborníku z programu a abstrakty z páté mezinárodní konference o lymské borelióze, Arlington, VA, USA, 30. května - 2. června 1992; Federace amerických společností pro experimentální biologii: Bethesda, MD, USA, 1992; Svazek A11.
- Liegner KB, Shapiro JR, Ramsay D, Halperin AJ, Hogrefe W & Kong L (1993) Recidivující erythema migrans navzdory rozšířené antibiotické léčbě minocyklinem u pacienta s přetrvávající infekcí Borrelia burgdorferi . J. Am. Acad. Dermatol, 28, 312–314.
- Steere, AC; Angelis, SM (2006) Therapy for Lyme arthritis: Strategies for the treatment of antibiotic-refractory artritis . Arthritis Rheum, 54, 3079–3086.
- Klempner, MS, Baker PJ, Shapiro ED, Marques A, Dattwyler RJ, Halperin JJ & Wormser GP (2013) Revizní studie léčby symptomů post-lymské boreliózy . Am. J. Med., 126, 665–669
- Hodzic, E.; Feng, S.; Holden, K.; Freet, KJ; Barthold, SW (2008) Perzistence Borrelia burgdorferi po antibiotické léčbě u myší . Antimicrob. Chemother Agents. | 52, 1728–1736.
- Hodzic, E.; Imai, D.; Feng, S.; Barthold, SW (2014) Obnova přetrvávající nekultivovatelné Borrelia burgdorferi po antibiotické léčbě u myší . PLoS ONE 2014, 9, e86907.
- Straubinger, RK; Summers, BA; Chang, YF; Appel, MJ (1997) Perzistence Borrelia burgdorferi u experimentálně infikovaných psů po léčbě antibiotiky . J. Clin. Microbiol, 35, 111–116.
- Berndtson, K. (2013) Přehled důkazů pro imunitní únik a trvalou infekci u lymské boreliózy . Int. J. Gen. Med, 6, 291–306.
- Žhavé uhlíky, ME; Barthold, SW; Borda, JT; Bowers, L.; Doyle, L.; Hodžić, E.; Jacobs, MB; Hasenkampf, NR; Martin, DS; Narasimhan, S .; et al. (2012) Perzistence Borrelia burgdorferi u makaků Rhesus po antibiotické léčbě diseminované infekce . PLoS ONE 2012, 7, e29914.
- Žhavé uhlíky, ME; Barthold, SW; Borda, JT; Bowers, L.; Doyle, L.; Hodžić, E.; Jacobs, MB; Hasenkampf, NR; Martin, DS; Narasimhan, S .; et al. (2012) Perzistence Borrelia burgdorferi u makaků Rhesus po antibiotické léčbě diseminované infekce . PLoS ONE, 7, e29914.
- Žhavé uhlíky, ME; Hasenkampf, NR; Jacobs, MB; Tardo, AC; Doyle-Meyers, LA; Philipp, MT; Hodzic, E. (2017) Variabilní projevy, různá seroreaktivita a perzistence po léčbě u subhumánních primátů vystavených Borrelia burgdorferi krmením klíšťaty . PLoS ONE, 12, e0189071.
- Crossland, NA; Alvarez, X .; Embers, ME Pozdní diseminovaná lymská borelióza: Přidružená patologie a následná léčba perzistence spirochet u makaků Rhesus. Am. J. Pathol. 2018, 188, 672–682.
- Hodzic, E.; Imai, DM; Escobar, E. (2019) Obecnost perzistence postmikrobiální léčby kmenů Borrelia burgdorferi N40 a B31 u geneticky citlivých a rezistentních kmenů myší . Infikovat. Immun., IAI.00442-19.
- Feng, J.; Postel.; Yuan, Y .; Yee, R.; Zhang, Y. (2019) Biofilm / perzistující / stacionární bakterie způsobují závažnější onemocnění než bakterie logické fáze - Biofilm Borrelia burgdorferi nejenže vykazuje větší toleranci k Lyme antibiotikům, ale také způsobuje závažnější patologii v modelu myší artritidy: Důsledky pro pochopení perzistence , PTLDS a selhání léčby . Discov. Med., 148, 125–138.
- Schmidli, J.; Hunziker, T.; Moesli, P .; Schaad, UB (1988) Kultivace Borrelia burgdorferi z kloubní tekutiny tři měsíce po ošetření obrny obličeje v důsledku lymské boreliózy . J. Infect. Říci. 1988, 158, 905–906.
- Häupl, T.; Hahn, G.; Rittig, M.; Krause, A .; Schoerner, C.; Schönherr, U .; Kalden, JR; Burmester, GR (1993) Persistence Borrelia burgdorferi ve vazivové tkáni od pacienta s chronickou lymskou boreliózou . Artritida. Rheum., 36, 1621–1626.
- Battafarano, DF; Combs, JA; Enzenauer, RJ; Fitzpatrick, JE (1993) Chronická septická artritida způsobená Borrelia burgdorferi . Clin. Orthop. Relat. Res., 297, 238–241.
- Middelveen, MJ; Sapi, E.; Burke, J.; Filush, KR; Franco, A .; Fesler, MC; Stricker, RB (2018) Trvalá infekce boreliemi u pacientů s přetrvávajícími příznaky lymské boreliózy . Zdravotnictví, 6, 33.
- Sylvie de Martino, „ Evropská borelióza a borelióza “, Le Concours Médical , sv. 126, n o 33,10. listopadu 2004, str. 1919-1924
- (in) Carrie D. Tibbles, „ Má tento pacient Erythema migrans? ” , Journal of the American Medical Association , sv. 297, n o 23,20. června 2007, str. 2617-2626
- Speere 2016, op. cit., str. 9-10.
- Frédéric Blanc, „ Neuroborelióza: kdy na to myslet? », La Revue du Praticien - všeobecné lékařství , roč. 21, č . 782-783,2. října 2007, str. 843-846.
- Christine Tranchant, „ Neurolyme: jak stanovit diagnózu? », La Revue du Praticien - všeobecné lékařství , roč. 33, n O 1022,Květen 2019, str. 428-429.
- Steere 2016, op. cit., str. 10-11.
- (en) Yeung C, Baranchuk A, „Diagnostika a léčba lymské karditidy“ J Am Coll Cardiol . 2019; 73: 717-26. . DOI : 10.1016 / j.jacc.2018.11.035 .
- Pilly 2017, op. cit., str. 379-380.
- Nicholas A. Crossland , Xavier Alvarez a Monica E. Embers , „ Late Diseminated Lyme Disease: Associated Pathology and Spirochete Persistence Posttreatment in Rhesus Macaques “, The American Journal of Pathology , sv. 188, n o 3,března 2018, str. 672–682 ( ISSN 1525-2191 , PMID 29242055 , PMCID 5840488 , DOI 10.1016 / j.ajpath.2017.11.005 , číst online , přistupováno 9. května 2020 )
- (in) Johannes Nemeth, „ Aktualizace švýcarských pokynů k léčbě syndromu lymské boreliózy po léčbě “ , Swiss Medical Weekly ,2016( číst online [PDF] )
- (en) Feder HM, Johnson BJ, O'Connell S. a kol. „ Kritické hodnocení„ chronické boreliózy “ „ N Engl J Med . 2007; 357 (14): 1422-30. DOI : 10,1056 / NEJMra072023 .
- Paul M. Lantos , „ Chronická lymská borelióza “, Kliniky infekčních nemocí Severní Ameriky , sv. 29, n O 2června 2015, str. 325–40 ( ISSN 0891-5520 , PMID 25999227 , PMCID PMC4477530 , DOI 10.1016 / j.idc.2015.02.006 , číst online , přístup k 3. května 2018 ).
- François Bricaire , „ Lyme nemoc “, La Revue du Praticien - Médecine générale , sv. 29, n o 934,ledna 2015, str. 55-57
- MÁ 2012 , s. 26.
- Steere 2016, op. cit., str. 12 a 32.
- (in) BA Fallon , pan Pavlicová , SW Coffino a C. Brenner , „ Srovnání výsledků sérologických testů na lymskou boreliózu od 4 laboratoří u pacientů s přetrvávajícími příznaky po léčbě antibiotiky “ , Clinical Infectious Diseases , sv. 59, N O 1215. prosince 2014, str. 1705–1710 ( ISSN 1058-4838 a 1537-6591 , DOI 10.1093 / cid / ciu703 , číst online , přístup k 26. září 2020 )
- „2018: Biofilms busters pro zlepšení detekce borrelií pomocí PCR“
- Steere 2016, op. cit., str. 11-12.
- Feyeux D & Fantin B (2019) Novinky o léčbě lymské boreliózy . The Journal of Internal Medicine, 40 (4), 226-231 | shrnutí .
- "Lancet, prosinec 2019: Detekce bezbuněčné DNA Borrelia burgdorferi ve vzorcích lidské plazmy pro lepší diagnostiku rané lymské boreliózy"
- (in) Eugene D. Shapiro, „ Lyme Disease “ , The New England Journal of Medicine , sv. 370, n o 18,1 st 05. 2014, str. 1724-1731.
- Paul G Auwaerter , Johan S Bakken , Raymond J Dattwyler a J Stephen Dumler , „ Antiscience a etické obavy spojené s obhajobou lymské boreliózy “, The Lancet. Infekční nemoci , sv. 11, n o 9,září 2011, str. 713-719 ( ISSN 1473-3099 , PMID 21867956 , PMCID PMC4489928 , DOI 10.1016 / S1473-3099 (11) 70034-2 , číst on-line , přístup k 03.5.2018 )
- Joanna Ścieszka , Józefa Dąbek a Paweł Cieślik , „ syndrom po lymské borelióze “, Reumatologia , sv. 53, n o 1,2015, str. 46–48 ( ISSN 0034-6233 , PMID 27407225 , PMCID 4847307 , DOI 10.5114 / reum.2015.50557 , číst online , přistupováno 4. června 2020 )
- (in) Michael T. Melia, „ Čas pro jiný přístup k lymské borelióze a dlouhodobé příznaky “ , The New England Journal of Medicine , sv. 374, n o 13,31. března 2016, str. 1277-1278.
- (in) Allison DeLong a Mayla Hsu , „ Odhad kumulativního počtu případů lymské nemoci po léčbě v USA, 2016 a 2020 “ o BMC Public Health ,prosince 2019( ISSN 1471-2458 , PMID 31014314 , PMCID PMC6480773 , DOI 10.1186 / s12889-019-6681-9 , přístup 24. září 2020 ) ,s. 352
- „ Konsenzuální konference o lymské borelióze 2006 “ , na infikovatiologie.com (přístup 4. května 2018 )
- (en) B. Jaulhac, A. Saunier, E. Caumes, K. Bouiller, Gehanno JF et al. , „ Lymeská borrelióza a dalších nemocí klíšťaty. Pokyny francouzských vědeckých společností (II). Biologické, léčba, přetrvávající příznaky po prokázané nebo podezření na lymskou boreliózu “ , Medicine and Infection Diseases ,31. května 2019( DOI 10.1016 / j.medmal.2019.05.001 )
- Thomas Butler , „ Reakce Jarisch-Herxheimer po antibiotické léčbě spirochetálních infekcí: přehled nedávných případů a naše chápání patogeneze, “ American Journal of Tropical Medicine and Hygiene , sv. 96, n o 1,11. ledna 2017, str. 46–52 ( ISSN 0002-9637 , PMID 28077740 , PMCID PMC5239707 , DOI 10.4269 / ajtmh.16-0434 , číst online , přistupováno 4. května 2018 )
- Steere 2016, op. cit., str. 16.
- Steere 2016, op. cit., str. 17.
- Simpson EL, Duenas A, Holmes MW, Papaioannou D, Chilcott „Stimulace míchy pro chronickou bolest neuropatického nebo ischemického původu: systematický přehled a ekonomické hodnocení“; J. Health Technol Assess. 2009 březen; 13 (17): iii, ix-x, 1-154. ( shrnutí )
- Shui Y, Tao W, Huang D, Li Y, Fan B. „Stimulace míchy pro chronickou bolest způsobenou boreliózou“ ; Lékař bolesti. 2012 listopad; 15 (6): 511-4. ( shrnutí )
- Paul M. Lantos , Eugene D. Shapiro , Paul G. Auwaerter a Phillip J. Baker , „ Neortodoxní alternativní terapie nabízené k léčbě lymské boreliózy “, Clinical Infectious Diseases: An Official Publication of the Infectious Diseases Society of America , sv. 60, N O 1215. června 2015, str. 1776–1782 ( ISSN 1058-4838 , PMID 25852124 , PMCID PMC4490322 , DOI 10.1093 / cid / civ186 , číst online , přistupováno 4. května 2018 )
- Steere 2016, op. cit., str. 17 a 33.
- (en-US) Natalie S. Marzec , Christina Nelson , Paul Ravi Waldron a Brian G. Blackburn , „ Vážné bakteriální infekce získané během léčby pacientů s diagnostikovanou chronickou lymskou boreliózou - USA “ , MMWR. Týdenní zpráva o morbiditě a mortalitě , roč. 66, n o 23,16. června 2017, str. 607–609 ( ISSN 0149-2195 a 1545-861X , DOI 10,15585 / mmwr.mm6623a3 , číst online , přistupováno 8. května 2018 )
- (in) Matthew Wood, The Book of Herbal Wisdom , North Atlantic Books , Berkeley, California, 1997 ( ISBN 978-1-55643-232-3 ) .
- Wolf-Dieter Storl ( přeložil z němčiny Christophe Bernard), Léčení Lyme nemoci přirozeně: holistická léčba a praktické využití , Paříž, Guy Trédaniel ,2013( 1 st ed. 2011 německý c / o Weltbild pod názvem " Borreliose natürlich heilen: ganzheitliche Behandlung und Anwendungen praktische " a následně v roce 2012 holandský pod názvem " Od ziekte van Lyme " ), 274 str. ( ISBN 978-2-8132-0618-3 a 2-8132-0618-0 , upozornění BnF n o FRBNF43668365 , online prezentace )
- (de) Petra Gutmann , „ Borreliose: Natürliche Therapie “ , zpravodaj A. Vogel , Teufen „9. Heilpflanzen, die helfen“ ,2014( číst online [Zecken, Borreliose, FSME: Informationen über Begriffe und Behandlung von Lyme Borreliose und FSME]) Podívejte se na divoký teasel ( dipsacus silvestris ), kočičí dráp ( uncaria tomentosa ).
- (en) Brorson O, Brorson SH, „ Extrakt z grapefruitových semen je silný in vitro prostředek proti pohyblivým a cystickým formám Borrelia burgdorferi sensu lato “ , Infection , sv. 35, n o 3,2007, str. 206-8. ( PMID 17565468 ) [ číst online ] : kliknutím na kartu Pohled dovnitř přečtete první dvě stránky textu.
- https://www.frontiersin.org/articles/10.3389/fmed.2020.00006/full
- https://www.lanutrition.fr/lyme-deux-plantes-qui-tuent-la-bacterie-borrelia
- "Chronizované: některé éterické oleje mají silnou aktivitu proti stacionární fázi a biofilmu Borrelia burgdorferi"
- "Hranice v medicíně: Selektivní éterické oleje z koření nebo kulinářských bylin mají vysokou aktivitu proti stacionární fázi a biofilmu Borrelia burgdorferi"
- „2015, Ncbi: Účinnost výtažku z celých listů Stevia Rebaudiana proti různým morfologickým formám Borrelia Burgdorferi in Vitro“
- Guilhem Denis , „ Klíšťata: zakázaný lék proti Tic Tox “, Evropa 1 ,27. ledna 2012( číst online ) „ Agentura pro zdraví (Afssaps) právě zakázala prodej produktu, který společnost Nutrivital představuje jako preventivní nebo léčebný prostředek proti kousnutí klíšťaty (borelióza, borelióza atd .). Afssaps poznamenává, že tento produkt je předmětem propagace poukazující na jeho terapeutické účinky, zatímco nemá rozhodnutí o registraci léčivého přípravku a že také představuje riziko neurotoxicity , i když je užíván krátkodobě orálně. "
- Rozhodnutí Afssaps [PDF] , 2012.
- Pryska Ducoeurjoly , „ Soubor: zákaz Tic Tox přichází v kontroverzním kontextu “, Otevření: doba občana „Lymská borelióza“,2. března 2013( číst online ) Rozhovor s profesorem Christianem Perronnem , specialistou na lymskou boreliózu, vedoucím oddělení infekčních nemocí v nemocnici Raymond-Poincaré v Garches (92), prezidentem Specializované komise pro přenosné nemoci při Vysoké radě pro veřejné zdraví (HCSP).
- Rand PW & spol. (2004) Hojnost Ixodes scapularis (Acari: Ixodidae) po úplném odstranění jelenů z izolovaného pobřežního ostrova endemického pro lymskou boreliózu . J. Med. Entomol. 41, 779–784
- Gilbert, L. a kol. (2012) The effect of deer management on the abundance of Ixodes ricinus in Scotland . Škola. Appl. 22, 658–667
- Levi, T. a kol. (2012) Jelen, predátoři a výskyt lymské boreliózy. Proc. Natl. Acad. Sci. USA 109, 10942–10947
- KJ Kugeler , RA Jordan , TL Schulze a KS Griffith , „ Zabrání utracený jelenec běloocasý prevenci boreliózy? », Zoonózy a veřejné zdraví , sv. 63, n o 5,srpna 2016, str. 337-45. ( ISSN 1863-1959 , PMID 26684932 , PMCID PMC4912954 , DOI 10.1111 / zph.12245 , číst online , přistupováno 5. května 2018 )
- (in) Meagan F. Vaughn a Steven R. Meshnick , „ Pilotní studie hodnotící účinnost dlouhotrvajícího oděvu impregnovaného permethrinem pro prevenci klíšťat “ , Vector-Borne and Zoonotic Diseases , sv. 11, n o 7,července 2011, str. 869–875 ( ISSN 1530-3667 a 1557-7759 , DOI 10.1089 / vbz.2010.0158 , číst online , přístup k 24. září 2020 )
- (en) Robert Prose , Nicole E Breuner , Tammi L Johnson a Rebecca J Eisen , „ Kontaktní dráždivost a toxicita oděvu ošetřeného permethrinem pro Ixodes scapularis, Amblyomma americanum a Dermacentor variabilis Ticks (Acari: Ixodidae) “ , Journal of Medical Entomology ,24. května 2018( ISSN 0022-2585 a 1938-2928 , PMID 29800259 , PMCID PMC6119117 , DOI 10.1093 / jme / tjy062 , číst online , přístup k 24. září 2020 )
- (in) Michael K. Faulde Martin Rutenfranz Alexander Keth a Jürgen Hepke , „ Pilotní studie Hodnocení účinnosti továrně ošetřeného, dlouhotrvajícího permethrinu impregnovaného oděvu pro prevenci kousnutí klíšťaty Během expozice na pracovišti klíště ve vysoce zamořených vojenských výcvikových prostorech , Německo “ , Parasitology Research , sv. 114, n O 2února 2015, str. 671–678 ( ISSN 0932-0113 a 1432-1955 , DOI 10.1007 / s00436-014-4232-y , číst online , přístup k 24. září 2020 )
- (in) Meagan F. Vaughn , Sheana Whelan Funkhouser , Chang Feng Lin a Jason Fine , „ Long-trvající uniformy impregnované permethrinem “ , American Journal of Preventive Medicine , sv. 46, n o 5,Květen 2014, str. 473–480 ( DOI 10.1016 / j.amepre.2014.01.008 , číst online , přístup k 24. září 2020 )
- (in) Cedar Mitchell , Megan Dyer , Feng Chang Lin a Natalie Bowman , „ Ochranná účinnost dlouhotrvajícího oblečení impregnovaného permethrinem proti klíšťatům v roce Endemická borelióza: Randomizovaná kontrolní zkouška mezi pracovníky ve venkovním prostředí “ , Journal of Medical Entomology , sv. 57, n o 5,7. září 2020, str. 1532–1538 ( ISSN 0022-2585 a 1938-2928 , DOI 10.1093 / jme / tjaa061 , číst online , přístup k 24. září 2020 )
- (en) Neeta P Connally , Dominic A Rose , Nicole E Breuner a Robert Prose , „ Dopad nošení a praní / sušení oděvů ošetřených permethrinem na jejich kontaktní dráždivost a toxicitu pro Nymphal Ixodes scapularis (Acari: Ixodidae) Ticks “ , Journal of Medical Entomology , sv. 56, n o 1,8. ledna 2019, str. 199–214 ( ISSN 0022-2585 a 1938-2928 , PMID 30165532 , PMCID PMC6326861 , DOI 10.1093 / jme / tjy138 , číst online , přístup k 24. září 2020 )
- Dávejte pozor na klíšťata: zahrady v ohrožení , zprávy od TWC France;
- (en-US) „ Prevence klíšťat u lidí | Lyme nemoc | CDC ” , na www.cdc.gov (přístup 5. května 2018 )
- (en) Piesman J, Eisen L. „ Prevence chorob přenášených klíšťaty “ Annu Rev Entomol . 2008; 53: 323--43.
- (in) Ginsberg HS, M Butler, Zhioua E. „ Účinek oplocení na vyloučení jelena je hojný výskyt Amblyomma americanum (Acari: Ixodidae) na ostrově ohně “ New York, USA, J Vector Ecol . 2002; 27: 215-21,13,14.
- (en-US) Daphne Cybele , „ Tick Control: How Flock of chickens may be your Best Bet “ , na Wide Open Pets ,11. května 2019(přístup 12. července 2019 )
- (en-US) „ Prevence klíšťat u vašich domácích mazlíčků | Lyme nemoc | CDC ” , na www.cdc.gov ,11. srpna 2017(zpřístupněno 5. května 2018 )
- Watson SC, Liu Y, Lund RB, Gettings JR, Nordone SK, McMahan CS a kol. (2017) Bayesovský časoprostorový model pro predikci prevalence protilátek proti Borrelia burgdorferi, původci lymské boreliózy, u domácích psů v sousedících Spojených státech. PLoS ONE 12 (5): e0174428. https://doi.org/10.1371/journal.pone.0174428
- Gétaz L, Loutan L, Mezger N, „ Nemoci přenášené klíšťaty odtud a odkudkoli [ Nemoci přenášené klíšťaty místně i ze zahraničí ] “, Rev Med Suisse , sv. 8, n o 340,2012, str. 974-6. ( PMID 22662624 , číst online [html] )
- (en-US) „ Odstranění a testování klíšťat | Lyme nemoc | CDC ” , na www.cdc.gov ,10. srpna 2017(zpřístupněno 5. května 2018 )
- Pokyn k pomalému otáčení jehel hodinek je jasně napsán na krabičce obsahující dva „odstraňovače klíšťat“ vyráběné a prodávané v lékárnách z laboratoří Clément-Thékan v Montrouge (Francie). Ve skutečnosti musíte zvolit směr otáčení a otočit přístroj v tomto směru, o dvě nebo tři otáčky nebo více, je-li to nutné, aniž byste během operace změnili směr, aby klíště vypadlo. Proti směru hodinových ručiček (pokud jde o odšroubování) by bylo vhodnější pro praváky, a druhé (jako pro šroubování) pro leváky: často kladené otázky týkající se kleští na klíště .
- (in) „ tick bite profylaxis (str. 20) “ , na cdc.gov (zpřístupněno 5. května 2018 )
- Monica E. Embers a Sukanya Narasimhan , „ Očkování proti lymské borelióze: minulost, přítomnost a budoucnost “, Frontiers in Cellular and Infection Microbiology , sv. 3,12. února 2013( ISSN 2235-2988 , PMID 23407755 , PMCID PMC3569838 , DOI 10.3389 / fcimb.2013.00006 , číst online , přistupováno 6. května 2018 )
- (in) Angela K. Shen , Paul S. Mead a Charles B. Beard , „ Vakcína proti lymské borelióze - perspektiva veřejného zdraví “ , Clinical Infectious Diseases , sv. 52, n O suppl_3,1 st 02. 2011, s247 - s252 ( ISSN 1537-6591 a 1058-4838 , DOI 10.1093 / cid / ciq115 , číst online , přístup k 24. září 2020 )
- L. E. NIGROVIC a KM THOMPSON , „ Lymská vakcína: varovný příběh “, Epidemiology and Infection , sv. 135, n o 1,ledna 2007, str. 1–8 ( ISSN 0950-2688 , PMID 16893489 , PMCID PMC2870557 , DOI 10.1017 / S0950268806007096 , číst online , přistupováno 6. května 2018 )
- (in) Hanner, M., W. Schüler, A. Meinke, U. Lundberg, Plos One Návrh a vývoj nové vakcíny na ochranu proti Lyme borelióze , PLoS ONE 9 (11): e113294. Doi: 10,1371 / journal.pone.0113294.
- (in) Stanley A Plotkin, „ Need for a New Lyme Disease Vaccine “ , The New England Journal of Medicine , sv. 375, n o 10,8. září 2016, str. 911-913
- Joseph Martin , „ Vakcína proti Lyme: francouzská laboratoř usiluje o komercializaci do roku 2025 “ , v časopise RSE Magazine (přístup 4. srpna 2020 ) .
- Maria Gomes-Solecki , „ Blokování přenosu patogenů u zdroje: vakcíny zaměřené na rezervoáry proti Borrelia burgdorferi na bázi OspA “, Frontiers in Cellular and Infection Microbiology , sv. 4,26. září 2014( ISSN 2235-2988 , PMID 25309883 , PMCID PMC4176399 , DOI 10.3389 / fcimb.2014.00136 , číst online , přístup k 24. září 2020 )
- Cees C Van den Winjngaard a kol. (2017) Náklady na lymskou boreliózu . European Journal of Public Health, 27, 3, pp. 538-547. doi: 10,1093 / eurpub / ckw269
- Lohr IB (2015) Epidemiologie a náklady na nemocniční péči o lymskou boreliózu v Německu: Poučení z analýzy databáze využití zdravotní péče . Klíšťata a choroby přenášené klíšťaty, 6, 1, s. 56-62. doi: 10.1016 / j.ttbdis.2014.09.004
- Alison Tonks , „ Lyme wars, “ British Medical Journal , roč. 335, n O 7626,3. listopadu 2007, str. 910–912 ( ISSN 0959-8138 , PMID 17974685 , PMCID PMCPMC2048873 , DOI 10.1136 / bmj.39363.530961.AD , číst online , přistupováno 9. června 2019 )
- C. Eldin , A. Raffetin , K. Bouiller a Y. Hansmann , „ Přehled evropských a amerických pokynů pro diagnostiku lymské boreliózy “, Medecine Et Maladies Infectieuses , sv. 49, n O 2března 2019, str. 121–132 ( ISSN 1769-6690 , PMID 30528068 , DOI 10.1016 / j.medmal.2018.11.011 , číst online , přistupováno 9. května 2020 )
- (in) J Nemeth , E Bernasconi , U Heininger a pan Abbas , „ Aktualizace švýcarských pokynů k léčbě syndromu lymské boreliózy po léčbě “ , Swiss Medical Weekly ,5. prosince 2016( ISSN 1424-7860 a 1424-3997 , DOI 10.4414 / smw.2016.14353 , číst online , přístup k 24. září 2020 )
- (in) Samuel Shor , Christine Green , Beatrice Szantyr a Steven Phillips , „ Chronická lymská borelióza: Definice ILADS založená na důkazech pracovní skupiny “ , Antibiotics , sv. 8, n O 4,16. prosince 2019, str. 269 ( ISSN 2079-6382 , PMID 31888310 , PMCID PMC6963229 , DOI 10,3390 / antibiotika8040269 , číst online , přístup k 24. září 2020 )
- A. Kersten , C. Poitschek , S. Rauch a E. Aberer , „ Účinky penicilinu, ceftriaxonu a doxycyklinu na morfologii Borrelia burgdorferi “, Antimicrobial Agents and Chemotherapy , sv. 39, n o 5,Květen 1995, str. 1127–1133 ( ISSN 0066-4804 , PMID 7625800 , PMCID PMC162695 , DOI 10.1128 / aac.39.5.1127 , číst online , přístup k 24. září 2020 )
- (in) Vera Preac Mursic Sylvia Reinhardt , Bettina Wilske a U. Busch , „ Výcvik a pěstování variant sféroidu L-formy Borrelia burgdorferi “ , Infection , Vol. 24, n o 3,Květen 1996, str. 218–226 ( ISSN 0300-8126 a 1439-0973 , DOI 10.1007 / BF01781096 , číst online , přístup k 24. září 2020 )
- (in) Judith Miklossy Sandor Kasas Anne D Zurn a Sherman McCall , „ Persistující atypické a cystické formy Borrelia burgdorferi a lokální zánět u lymské neuroboreliózy “ , Journal of Neuroinflammation , sv. 5, n o 1,2008, str. 40 ( ISSN 1742-2094 , PMID 18817547 , PMCID PMC2564911 , DOI 10.1186 / 1742-2094-5-40 , číst online , přístup k 24. září 2020 )
- Paul M. Lantos , Paul G. Auwaerter a Gary P. Wormser , „ Systematický přehled morfologických variant Borrelia burgdorferi nepodporuje roli při chronické lymské borelióze “, Klinické infekční nemoci: oficiální publikace Americké společnosti pro infekční choroby , sv. 58, n o 5,1 st 03. 2014, str. 663–671 ( ISSN 1058-4838 , PMID 24336823 , PMCID PMC3922218 , DOI 10.1093 / cid / cit810 , číst online , přistupováno 8. května 2018 )
- Natalie Rudenko , Maryna Golovchenko , Katerina Kybicova a Marie Vancova , „ Metamorfózy spirochet boreliózy: fenomén borelií přetrvává “, Parasites & Vectors , sv. 12,16. května 2019( ISSN 1756-3305 , PMID 31097026 , PMCID 6521364 , DOI 10.1186 / s13071-019-3495-7 , číst online , přistupováno 18. května 2020 )
- Paul Lantos se prezentuje jako specialista na používání GIS pro epidemiologii; Hlavní autor zprávy (2010) panelu pro hodnocení Lyme Disease Guidelines Review pro Americkou společnost pro infekční nemoci. Spolupředsedal panelu (30 členů) o pokynech pro lymskou boreliózu (autorem je Americká akademie neurologie, Americká vysoká škola revmatologie a Společnost pro infekční nemoci v Americe).
- (in) Erica Weitzner , Donna McKenna , John Nowakowski a Carol Scavarda , „ Long-term Assessment of Post-Treatment Symptoms in Pacienti s kulturou potvrzenou časnou boreliózou “ , Clinical Infectious Diseases , sv. 61, N O 1215. prosince 2015, str. 1800–1806 ( ISSN 1058-4838 a 1537-6591 , PMID 26385994 , PMCID PMC4657537 , DOI 10.1093 / cid / civ735 , číst online , přístup k 24. září 2020 )
- (in) Erica Weitzner , Paul Visintainer a Gary P. Wormser , „ Porovnání mužů a žen s kulturou potvrzenou časnou lymskou boreliózou při prezentaci a 11–20 let po diagnóze “ , Diagnostic Microbiology and Infectious Disease , sv. 85, n O 4,srpna 2016, str. 493–495 ( DOI 10.1016 / j.diagmicrobio.2016.04.012 , číst online , přístup k 24. září 2020 )
- (in) „ Minulé události prosazování lymské nemoci “ .
- (in) „ Posouzení důkazů a doporučení pokynů u lymské boreliózy: klinická léčba známých kousnutí klíšťat, vyrážek a přetrvávající migrény erythema. | National Guideline Clearinghouse “ , na www.guideline.gov (přístup k 8. února 2017 )
- Y. Hansmann, „ Existuje chronická borelióza?“ », La Revue du Praticien , roč. 66,září 2016, str. 711-714.
- HAS 2014 , str. 41-42
- „ Zpráva o činnosti duben 2018 - březen 2019 “ , na francelyme.fr (přístup 26. července 2019 )
- MÁ 2014 , s. 44.
- MÁ 2014 , s. 46.
- „ konsensus 2006 “
- MÁ 2014 , s. 39.
- MÁ 2014 , s. 46-47 ..
- „ Lymská borelióza: Matthias požaduje hladovku, právo na vyléčení “, The Obs ,2016( číst online , konzultováno 11. května 2018 )
- „ Lymská borelióza: poplašný výkřik 100 lékařů:„ Nouze “, The Obs ,2016( číst online , konzultováno 11. května 2018 )
- „ Lyme nemoc: dlouhý boj profesora Perronna “, leparisien.fr ,3. února 2017( číst online , konzultováno 11. května 2018 )
- " Lymská borelióza:" Musel jsem vydávat svůj spis jako zvíře " ", leparisien.fr ,3. února 2017( číst online , konzultováno 11. května 2018 )
- „ shrnutí plánu na rok 2016 “
- „ Lymská borelióza: Naléhavá potřeba aktualizovat doporučení “ [video] , na Medscape (přístup 3. července 2020 ) .
- „ Lyme nemoc: Proč je Francie tak pozdě “, The Huffington Post ,13. července 2016( číst online , konzultováno 11. května 2018 )
- „ Lyme nemoc: poloha SPILF - Lyme nemoc: poloha “ , na www.infectiologie.com (přístup 8. února 2017 )
- „ Závěry o lymské borelióze “ , na adrese academie-medecine.fr (přístup k 7. května 2018 )
- „ Haute Autorité de Santé - lymeské borreliózy a dalších nemocí klíšťaty “ , na www.has-sante.fr (přístupné 05.07.2018 )
- „ Tisková zpráva z 2. července 2018:„ Aktualizace Haute Autorité de Santé (HAS) o lymské borelióze: reakce a zklamání z National Academy of Medicine “- National Academy of Medicine | Instituce ve své době “, National Academy of Medicine | Instituce ve své době ,2. července 2018( číst online , konzultováno 4. srpna 2018 )
- „Tisková zpráva od všech učených společností podílejících se na zvládání nemocí přenášených klíšťaty“, 19. července 2018 .
- Science et Avenir (2019) Lyme nemoc: situace se stává všudypřítomnou ; Olivier Hertel; 04/08/2019
- Ex pro frankofonní lékařskou literaturu: se Scholar
- Nesmí být zaměňována s nedostatečným hlášením, nemoc lze diagnostikovat a léčit (správně nebo nesprávně), aniž by byla hlášena sledovacím systémům. Viz https://www.cdc.gov/lyme/stats/humancases.html
- „ Týdenní epidemiologický bulletin, 7. května 2019 “ , na invs.santepubliquefrance.fr (přístup 9. června 2019 )
- medicalXpress (2018) Zjištěné mezery v prevenci a léčbě chorob přenášených klíšťaty zveřejněné 6. září 2018
- Paris Match , „ Lyme nemoc: maskovaný zabiják 1/2 “ , na parismatch.com (přístup k 25. červnu 2021 )
- „ Je šíření lymské boreliózy způsobeno americkými vojenskými experimenty?“ » , Na www.franceinter.fr (konzultováno 26. června 2021 )
- „ Vytvořila americká armáda lymskou boreliózu?“ » , On Sciences et Avenir (zpřístupněno 25. června 2021 )
- „ Mohl by být špatný experiment příčinou epidemie lymské boreliózy ve Spojených státech?“ » , On SudOuest.fr (zpřístupněno 25. června 2021 )
- Adrien Sénécat, „ Kdo je ve skutečnosti Christian Perronne, doporučující lékař spiklenců?“ : vedoucí oddělení infekčních nemocí v nemocnici Garches je vědeckou podporou dokumentu Hold-up a stoupencem „alternativních teorií “, Le Monde , 18. – 19. listopadu 2020 ( číst online , konzultováno 6. dubna 2021 ), Viz sekce s názvem „Adept na alternativní teorie “ .
- Isabelle Léouffre (článek aktualizováno5. ledna 2017), „ Lyme nemoc: maskovaný zabiják (1/2) “, Paris Match „Realita nebo legenda? Předpokládá se, že borelióza je způsobena genetickou manipulací s klíšťaty “,14. června 2016( číst online , konzultováno 7. dubna 2021 ).
- Anne-Laure Barret, „ Lymská borelióza, spiknutí aplikované na roztoče “, Le Journal du dimanche , 18. září 2016 s úpravou a aktualizací 21. června 2017 ( číst online , konzultováno 28. dubna 2020 ).
- „ Lyme, imaginární nemoc? », Actu.fr - L'Orne Hebdo , Normandie,26. května 2016( číst online , konzultováno 6. dubna 2021 ).
- ladepeche.fr, „ V slzách líčí Avril Lavigne svůj boj proti borelióze “, La Dépêche ,30. června 2015( číst online , konzultováno 3. července 2020 ).
- „ Avril Lavigne o lymské borelióze:„ Byly to nejhorší roky mého života “- Elle “ , na elle.fr ,12. září 2018(zpřístupněno 3. července 2020 ) .
- RTL Newmedia , „ Shania Twain s lymskou boreliózou zůstala bez řeči:„ Opravdu jsem si myslela, že je to konec mé kariéry “ “, RTL People ,17. července 2017( číst online , konzultováno 23. září 2018 )
- (in) Steve Ginsburg, „ Lyme nemoc nikdy daleko od myšlenek na hvězdu WNBA Delle Donne “ , Yahoo,15. září 2015(zpřístupněno 15. září 2015 )
- (en) http://www.dailymail.co.uk/tvshowbiz/article-3265978/Bella-Anwar-Hadid-battling-Lyme-disease-mom-Yolanda-Foster-reveals.html
- „ 8 hvězdiček obětí lymské boreliózy “ na webu Medicite.fr ,11. prosince 2017(zpřístupněno 5. července 2018 )
- „ Lymská borelióza: hvězdy postižené touto chorobou “ , na Doctissimo.fr (přístup k 5. července 2018 )
- (in) „ Alec Baldwin si myslel, že„ zemře na lymskou boreliózu “. Co je třeba vědět o nemoci přenášené klíšťaty “ na webu Health.com (přístup k 25. prosinci 2018 )
- „ Lyme nemoc: hvězdy postižené nemocí “ , na Doctissimo (přístup k 25. prosinci 2018 )
- „ Lyme nemoc: cyklista na vysoké úrovni se téměř zastavil kvůli klíšťatům “ , na www.pourquoidocteur.fr (přístup k 30. červenci 2019 )
- " Bush-byl-léčen-na-boreliózu-bílý-dům "
- „ Fédrigo trpělo bakteriální infekcí “ , na velochrono.fr ,27. července 2011(zpřístupněno 27. července 2011 )
- Prisma Media , „ Justin Bieber odhaluje, že má lymskou boreliózu - tady je “ , na Ici.fr (přístup 9. ledna 2020 )
- " richard-gere-lyme-choroba "
Podívejte se také
Bibliografie
- " MÁ." Lyme borelióza " ,2014(zpřístupněno 11. května 2018 ) .
- Judith Albertat , Lyme nemoc: moje cesta k obnovení zdraví , Vergèze, Thierry Souccar ,2012, 224 s. ( ISBN 978-2-36549-001-6 ).
- Chantal Perrin a Roger Lenglet , případ lymské boreliózy: vyšetřování , Arles, Actes Sud ,2016, 155 s. ( ISBN 978-2-330-05800-5 , online prezentace ).
- Christian Perronne , The Truth About Lyme Disease: Hidden Infection, Shattered Lives: Towards a New Medicine , Paris, Odile Jacob ,2017, 298 s. ( ISBN 978-2-7381-3509-4 , online prezentace ).
Filmografie
- Ryszard Hunka, scénář a režie; Erna Buffie & Merit Jensen-Carr, produkce; Sandra Moore, vedoucí výroby; David McGunigal, nakladatelství; Annick Bergeron, vyprávění, Tajemství lymské boreliózy , Canada Media Fund / Rogers Documentary and Cable Network Fund / CBC / France 5 ,10. října 2013„Za poslední desetiletí se v Kanadě šíří alarmující rychlostí lymská borelióza, záhadné onemocnění přenášené klíšťaty. Dokument zkoumá tuto zničující metlu, často špatně diagnostikovanou, a proto špatně zacházenou, což stále vyvolává kontroverze. Vyšetřování lékařské záhady. » ( Číst online [video] )
- Lyme nemoc: když útočí klíšťata! Francouzský dokumentární vysílání vysílaný ve Francii 5 v roce 2014 a produkovaný v roce 2014, 52 '. Webová stránka (popis) .
- Axel v zemi imaginárních pacientů , francouzský dokumentární vysílání na France 3 Pays de la Loire, v listopadu 2020, 52 min . „ Axel v zemi imaginárních pacientů “ , na france.tv .
Související články
externí odkazy
- Národní průzkum mapování kousnutí pro Francii
- „ Lymská borelióza “ , na ministerstvu sociálních věcí a zdravotnictví (Francie) ,18. ledna 2017(zpřístupněno 26. ledna 2017 )
- Jean-Paul Krivine , „ Lymská borelióza: mezi psychózou a nepravdivých informací “ , SPS n o 321 , na pseudo-sciences.org , AFIS,července 2017(zpřístupněno 15. srpna 2017 )
- Aurélie Haroche , „ Nemoci„ no Lyme “: naše společnost ignorovala utrpení „ on Medicine International Journal ,28. března 2018(zpřístupněno 6. dubna 2018 )
- https://socialyme.com blog a informace o borelióze
- Autoritní záznamy :
- Sdělení v obecných slovnících nebo encyklopediích :
- Zdroje související se zdravím :
- Tezaurus NCI
- Orphanet
- (en) Ontologie nemocí
- (en) DiseasesDB
- (en + es) Informační centrum o genetických a vzácných onemocněních
- (en) Lékařské předměty
- (en + es) MedlinePlus
- (cs + sk) WikiSkripta