Rakovina prsu
Rakovina prsu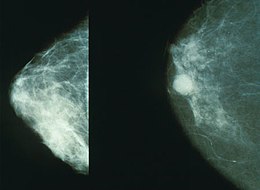 Mamogram zobrazující rakovinu prsu vpravo.
Mamogram zobrazující rakovinu prsu vpravo.
| Specialita | Onkologie |
|---|
| CISP - 2 | X76 |
|---|---|
| ICD - 10 | C50 |
| CIM - 9 | 174 - 175 , V10.3 |
| OMIM | 114480 |
| NemociDB | 1598 |
| MedlinePlus | 000913 |
| eMedicína | 1947145, 345979 a 1276001 |
| eMedicína |
med / 2808 med / 3287 radio / 115 plast / 521 |
| Pletivo | D001943 |
| Lék | Ethinylestradiol , fluoxymesteron ( v ) , vinblastin , kapecitabin , dexrazoxan , idarubicin , methotrexát , karboplatina , paklitaxel , mitoxantron , vinorelbin , trastuzumab , anastrozol , toremifen ( v ) , letrozol , exemestan , epirubicin , docetaxel , tamoxifen , diethylstilbestrol , irinotekan , cisplatina , estradiol , cyklofosfamid , chlorambucil , methyltestosteron ( v ) , melfalan , sargramostim ( v ) , leuprorelin , fulvestrant ( v ) , doxorubicin , ifosfamid , testolakton ( v ) , fluorouracil , aminoglutethimid ( v ) , megestrol ( v ) , goserelin acetát ( en ) , nandrolon , neratinib , tamoxifen , vinorelbin a eribulin |
| UK pacient | Prsu-rakovina-pro |
Rakoviny prsu je zhoubný nádor z prsní žlázy . Jinými slovy, je to rakovina , která začíná v buněčných jednotek, jejichž funkcí je vylučovat mléko, na ducto-lobulární jednotky z prsu , a to především v ženách . 8 z 10 rakovin prsu se objeví po 50 letech.
První rakovina na světě, v roce 2016 postihuje 1,8 milionu žen ročně na celém světě, včetně 50 000 žen ve Francii. Očekává se, že u jedné z osmi žen bude během jejího života diagnostikována rakovina prsu. Léčba rakoviny prsu se v průběhu let dramaticky zlepšila, což vedlo k více případům remise.
5 až 10% těchto druhů rakoviny má dědičný genetický původ ; 85 až 90% případů (tzv. Sporadická nebo nedědičná forma ) má environmentální nebo neznámý původ. Významný podíl sporadické rakoviny prsu je vyvolán užíváním hormonů, estrogenu a progesteronu obsažených v antikoncepci nebo při léčbě menopauzy. Rizikovými faktory jsou také konzumace alkoholu , cukru, mléčných výrobků, hydrogenovaných tuků , obezita , nedostatek fyzické aktivity. Tuto rakovinu by také podpořilo pozdní první těhotenství a absence kojení .
Léčba bude podle protokolů vyžadovat chirurgický zákrok, radioterapii, chemoterapii, kombinace těchto ošetření může být doplněna hormonální terapií.
Epidemiologie
Riziko se významně zvyšuje s věkem mezi 30 a 60 lety; potom je homogenní mezi 60 a 80 lety; průměrný věk diagnózy je 61 let.
Existují určité predisponující genetické faktory i hormonální faktory.
Je třeba poznamenat, že ve Spojených státech od roku 2003 a také ve Francii výskyt významně poklesl (o necelých 9%) , což by odpovídalo nižšímu užívání hormonální substituční léčby v menopauze .
V roce 2002 bylo hodnoceno téměř 1,1 milionu nových případů s více než 400 000 úmrtí na rakovinu prsu. Zdá se, že výskyt neustále roste s více než 1,6 miliony nových případů v roce 2010 a 425 000 úmrtí. Téměř čtyři miliony žen mají rakovinu prsu . Četnost histologických vyšetřeníkončících u „rakoviny prsu“ závisí především na intenzitě screeningu (viz nadiagnostika ). Úmrtnost ve vyspělých zemích od 90. let významně poklesla. V dalších zemích nadále roste.
Rakovina prsu ve Francii
Francie patří k zemím, kde je velmi vysoká v celosvětovém měřítku výskyt rakoviny prsu, a kde je výskyt rakoviny prsu se rychleji během období 1980-2005 zvýšily (2,4 na 100 000 žen za rok), s kapkou v tomto poměru mezi lety 2000 a 2005 (+ 2,1 na 100 000 žen ročně).
- Rakovina prsu způsobila v roce 2000 každý rok přibližně 11 000 úmrtí, úmrtnost je stabilní (11 201 úmrtí v roce 2005).
- Jedna z osmi žen je ve Francii postižena rakovinou prsu.
- Představuje více než jeden ze 3 nových případů rakoviny (36,7% v roce 2008) ze všech nových typů rakoviny u žen.
- V roce 2000 bylo každý rok diagnostikováno přibližně 50 000 nových typů rakoviny prsu.
- V roce 2005 to bylo 49 814, což odpovídá jednomu z nejvyšších výskytů v Evropě. Tato míra se ve Francii zvýšila v průměru o 2,4% ročně po dobu 25 let (od roku 1980 do roku 2005).
- Méně než 10% rakoviny prsu se vyskytuje před 40 lety, 25% před 50, téměř polovina před 65 rokem.
- Téměř 10% žen má rakovinu prsu. 75% nových zjištěných případů se týká žen starších 50 let a tento počet se neustále zvyšuje: 35 000 v roce 1995 , 42 000 v roce 2001 .
Tato rakovina je součástí jedné ze tří rakovin, u nichž se přežití zvýšilo, protože míra přežití se na počátku dvacátých let zvýšila z 80% na 87%, podle společné zprávy Institutu pro dohled nad veřejným zdravím, sítě Francim. Národní institut pro rakovinu a nemocnice v Lyonu.
Rakovina prsu ve východní Asii
Rakovina prsu v ČíněU žen v Číně je rakovina prsu nejčastější a hlavní příčinou úmrtí na rakovinu. Úmrtnost na rakovinu prsu se v posledních letech zvýšila. Údaje z druhé a třetí čínské národní retrospektivní studie příčin smrti odhadují, že úmrtnost na rakovinu prsu vzrostla v letech 1990–1992 a 2004–2005 z 3,84 na 100 000 na 5,09 na 100 000 obyvatel. V roce 2008 bylo diagnostikováno přibližně 169 000 nových případů rakoviny prsu a šlo o nejčastěji diagnostikovaný typ rakoviny u čínských žen. Ve stejném roce byla úmrtnost na rakovinu prsu 5,7 na 100 000 obyvatel, což vedlo k přibližně 44 900 úmrtím.
Rakovina prsu v JaponskuPodle studie publikované v roce 2009 je výskyt rakoviny prsu v Japonsku historicky mnohem nižší než v západních zemích; v letech 1998-2002 v Ósace je míra 32,0 na 100 000 žen, ve srovnání s mírou 105,6 na 100 000 kavkazských žen na Havaji a 107,5 na 100 000 japonských žen na Havaji. Autor konstatuje vyšší spotřebu sójových potravin v Japonsku než v západních zemích a její vliv na míru rakoviny prsu v zemi.
Rizikové faktory
Sporadické (nefamiliární) rakoviny
5 až 10% diagnostikovaných karcinomů prsu je geneticky náchylných k karcinomu prsu. Neznámé druhy rakoviny tvoří zbývajících 90 až 95%. Třetině z nich v západních zemích by mohla zabránit změna životního stylu.
Možné mechanismyMnoho molekul nebo koktejlů molekul se zdá být schopných vyvolat nebo podporovat rakovinu prsu; týkající se příslušných mechanismů:
- Inhibice systému reakce na poškození DNA by mohla být zapojena do poloviny rakoviny prsu, zejména těch, které jsou iniciovány nebo usnadňovány hormony používanými pro hormonální léčbu menopauzy.
- Protein ( Akt1 ) je nadměrně exprimován u 50% sporadických karcinomů prsu. Mohlo by proto predisponovat k rakovině prsu a / nebo by mohlo být zapojeno jinými procesy (environmentálními a negenetickými). Aktivace AKT1 účinně vede k inhibici sekvestrací proteinu BRCA1 v cytoplazmě ; pokud však tento protein již nemůže pronikat a cirkulovat v jádru, DNA se již neopravuje (jako v případě nepřítomnosti genu BRCA1 v případě mnoha dědičných rakovin). AKT1 je také aktivován hormony, u nichž je podezření, že způsobují rakovinu prsu (chronicky u žen na dlouhodobé hormonální terapii na bázi estrogenu). V tomto případě může dojít k narušení nemutovaného genu BRCA1, což má za následek zvýšené riziko rakoviny prsu.
- Podobně další protein; Zdá se, že se na progresi těchto druhů rakoviny podílí „proteinová kináza CK2“ ( enzym důležitý pro plasticitu epiteliálních buněk ); změna aktivity tohoto proteinu je doprovázena transformací epiteliálních buněk na rakovinné buňky (mobilnější a zdroj metastáz). Zdá se, že tento protein normálně brání buněčnému mechanismu zvanému „ Přechod z epitelu do mezenchymu “ (EMT; proces vývoje epiteliálních buněk do mezenchymálního stavu a mobility, doprovázený rezistencí na některá protinádorová léčiva ). Tento enzym kombinuje dva prvky; „katalytická podjednotka“ (CK2α) a „regulační podjednotka“ (CK2β). Dysfunkce podjednotky CK2β, umožňující EMT, se zdá být zapojena do produkce metastáz pro tento typ rakoviny.
Rakovina prsu je často hormonálně závislá rakovina: faktory, které zvyšují hladinu estrogenu, jsou proto ohroženy. V zásadě se riziko rakoviny prsu zvyšuje s počtem menstruačních cyklů, ať už umělých ( pilulka estrogen-progestogen ) nebo přírodních.
Hormonální substituční léčba menopauzy významně zvyšuje riziko vzniku rakoviny prsu.
Pozdní menopauza a předčasná puberta fungují zvýšením počtu menstruačních cyklů, a tím i hladin estrogenu. Faktory předčasné puberty jsou: dětská obezita , zvýšená konzumace živočišných bílkovin (maso, mléko ), konzumace sladkých nápojů, expozice endokrinním disruptorům .
Neplodnost nebo pozdní plodnostŽeny, které neměly děti nebo které měly první těhotenství pozdě (po 30 letech), mají významně zvýšené riziko vzniku rakoviny prsu ve srovnání s těmi, které měly alespoň jedno dítě před 30 rokem. Ve skutečnosti jsou pro prsa nejnebezpečnější cykly předcházející prvnímu těhotenství, které se narodilo. Těhotenství chrání prsa změnou prsních buněk ve směru větší diferenciace. Diferencované buňky jsou méně citlivé na karcinogeny, zejména hormonální. Těhotenství tedy funguje jako vakcína proti estrogenu. Čím dříve toto první těhotenství nastane, tím lépe to funguje.
Znečišťující látky a jiné endokrinní disruptoryEndokrinní společnost v prohlášení napsal mezinárodních odborníků, zdůrazňuje rovnoběžnost mezi zvýšení výskytu rakoviny prsu za posledních 50 let a proliferaci endokrinních disruptorů , syntetické chemické látky s estrogenní nebo estrogenním účinkem. Karcinogenní. Tyto nesčetné produkty (nejznámější jsou DES , DDT , bisfenol A a dioxiny ) z různých zdrojů ( pesticidy , průmyslové chemikálie, plasty a změkčovadla , paliva a další chemikálie všudypřítomné v životním prostředí), jsou hlavním zdrojem obav endokrinologů . Tak, děvčata, kteří byli vystaveni vysokým dávkám v děloze v roce 1960 k DDT mají riziko čtyřnásobný rakoviny prsu Podle studie zveřejněné v polovině-2015. Jídlo hraje hlavní roli.
Endokrinní společnost vydává řadu doporučení zaměřených na
- lépe porozumět účinkům endokrinních disruptorů (mimo jiné prostřednictvím základního výzkumu a klinických studií);
- uplatnit zásadu předběžné opatrnosti ;
- prosazovat zapojení jednotlivců a zapojení učených společností do propagace problému;
- provádět legislativní změny.
Ze špatně pochopených důvodů zvyšuje obezita riziko rakoviny prsu, zejména rychlého šíření této rakoviny. To bylo prokázáno in vivo i in vitro ; tedy když jsou nádorové buňky ( myší nebo lidské) společně kultivovány se zralými adipocyty, zvyšují tyto buňky invazivní schopnosti rakoviny. Obecně by obezita zdvojnásobila riziko rakoviny prsu.
Obezita, zvýšením množství tukové tkáně, zvyšuje hladinu estrogenu v krvi tím, že aktivuje enzym nazvaný aromatázy . To ve skutečnosti přeměňuje hormony androgenního typu na estrogen . To pokračuje i po menopauze ; Jedna studie ukázala zvýšené riziko rakoviny prsu u postmenopauzálních žen na základě jejich přírůstku hmotnosti.
Adipocyty kultivované s rakovinovými buňkami vykazují modifikovaný fenotyp, pokud jde o odtučňování, a pokles markerů adipocytů spojený s abnormální aktivací charakterizovanou nadměrnou expresí proteáz , zejména metaloproteinázy -11, a prozánětlivých cytokinů ( interleukin-6 (IL-6) ) nebo IL-1β.
Naopak, nádorové buňky rakoviny prsu modifikují tukové buňky ( adipocyty ) prsu. Ty vylučují zejména prozánětlivé faktory, včetně interleukinu 6 (který in vitro stačí k tomu, aby sám způsobil metastázy rakovinných buněk). To by mohlo vysvětlit, proč obezita zvyšuje riziko metastáz a rychlého šíření této rakoviny. Zbývá pochopit determinanty dialogů mezi rakovinnými buňkami a adipocyty a větší nádory a / nebo zahrnující přispívající lymfatické uzliny vykazují vyšší hladiny IL-6. v okolním nádoru t adipocyty.
Peritumorální adipocyty vykazují modifikovaný fenotyp a biologické vlastnosti dostatečně specifické na to, aby se nazývaly adipocyty spojené s rakovinou (nebo CAA pro adipocyty spojené s rakovinou ).
Spotřeba živočišných tuků a také trans-mastných kyselin (které jsou součástí složení mnoha přípravků v potravinářském průmyslu) se ukázaly jako rizikové faktory. Tento vztah mezi úrovní požitého živočišného tuku a rakovinou prsu je znám již dlouho. Méně zřejmý je vliv polynenasycených lipidů
Studie (Inserm-Gustave-Roussy, 1995-1998) ukázala, že riziko rakoviny prsu se zvyšuje o téměř 50% u žen s vysokou hladinou trans mastných kyselin v krvi , produktů, které mohou být přítomny ve zpracovaných potravinách. Jako jsou průmyslové chleby a sušenky, pečivo, koláče, brambůrky, těsto na pizzu.
Mléčné výrobkyNěkolik vědeckých studií zachovává mléko jako rizikový faktor pro rakovinu závislou na hormonech, jako je rakovina prostaty, vaječníků a prsu. Zvýšené riziko by bylo spojeno se zvýšením hladiny IGF-1 v krvi, což samo o sobě silně souvisí s konzumací mléka. Spojení se tedy jeví jako prokázané ve fázi před menopauzou a také se zdá být v souladu s absencí rakoviny pozorovanou v populaci s Laronovým syndromem , který neprodukuje IGF-1 . Koncentrace IGF-1 se velmi liší v závislosti na typu mléka (kráva, koza, ovce atd.), Pokud je lehké, nebo na způsobu chovu přežvýkavců ( hovězí somatotropin ). Jiné studie však spíše stanoví ochrannou roli související s obsahem mléka ve vitaminu D a / nebo vápníku.
Spotřeba alkoholu a tabákuZvýšené riziko a frekvence rakoviny prsu je alespoň částečně spojeno se zvýšením konzumace alkoholu u žen;
- Četné studie prokázaly, že konzumace alkoholu (ať je to cokoli; víno , pivo nebo tvrdý alkohol ) zvyšuje riziko rakoviny prsu. Toto riziko se zvyšuje v průměru o 30% u tří sklenic alkoholu denně. Metaanalýzy potvrdily roli alkoholu v genezi nebo usnadnění rakoviny prsu. Jedna studie zjistila, že toto riziko je nadhodnoceno, ale bylo vyvráceno metaanalýzou založenou na 98 případových kontrolách a prospektivních studiích.
- Riziko se zvyšuje přibližně o 10% na 10 g dalšího konzumovaného alkoholu v průměru za den s různými genetickými citlivostmi v závislosti na jednotlivci, určité subpopulace vystavené jiným karcinogenním rizikovým faktorům mohou být na něj také citlivější. Toto riziko se zhoršuje dalšími faktory: nad 50 let, v postmenopauzální fázi, ovlivnění benigním onemocněním prsu, nádor zahrnující estrogenové receptory a / nebo pokročilé / invazivní nádory.
- Toto riziko se při chronické konzumaci alkoholu zdvojnásobuje (u žen s normálním indexem tělesné hmotnosti (BMI <25), zatímco často zmiňovaným faktorem je obezita).
- Důsledky alkoholu jako karcinogenního faktoru nebo kofaktoru na prsa mohou být poměrně rychlé, protože statistiky ukazují, že dopad nedávné konzumace je významnější než dopad staré konzumace.
Existuje souvislost mezi kouřením a výskytem této rakoviny.
Nedostatek vitaminu D.Vitamin D a jeho farmaceutické analogy mají antiproliferační a pro-diferenciační účinky. Je proto důležitý pro prevenci a léčbu rakoviny obecně. Může zejména omezit nadměrnou produkci estrogenu působením na aromatázu .
Rakovina prsu je často spojena s nízkou hladinou vitaminu D (nedostatek nebo nedostatečnost v 78% případů podle studie provedené u 145 pacientů). Nadměrná úmrtnost na rakovinu (včetně rakoviny prsu) u Afroameričanů se připisuje jejich pigmentaci kůže, která v těchto zeměpisných šířkách blokuje více ultrafialového záření, než je nutné, a významně brání produkci vitaminu D. Francouzská studie vývoje více než 10 let u téměř 68 000 žen potvrdila důležitost souvislosti mezi nedostatkem vitaminu D a nástupem rakoviny prsu. Analýza indexu expozice UV záření u těchto žen ukázala, že pouze ti, kteří byli nejvíce vystaveni UV záření, dosáhli dostatečné ochrany proti rakovině prsu, aby měl příjem potravy měřitelný dopad; u všech ostatních tým INSERM dospěl k závěru, že čím dále na sever žijete, tím obtížnější je dosáhnout této hranice vitaminu D, která chrání před rakovinou prsu.
Je to neurčitý termín pro jakékoli onemocnění prsu. Obecně je vyhrazeno pro benigní abnormality, které mohou vést k záměně s nádorem, a proto ospravedlnit vzorek ( biopsii ) k jejich přesné identifikaci. Některé mohou podporovat následnou rakovinu a vyžadují pravidelné sledování.
Hustý vzhled na mamografu, zvláště pokud je rozsáhlý, by významně zvýšil riziko vzniku rakoviny prsu.
jinýHistoricky to bylo zjištěno u žen, které podstoupily mnoho fluoroskopií, když byla plicní tuberkulóza velmi častá. Toto riziko bylo zjištěno také u japonských žen, které byly ozářeny neletálními dávkami během jaderných výbuchů v Hirošimě nebo Nagasaki . To je v podstatě začátek XXI tého případech století radiační terapii na hrudi při léčbě některých nádorových onemocnění - Hodgkinovu chorobu zejména - u mladých žen, u nichž je riziko výskytu karcinomu prsu v podstatě. Určité nové způsoby radiologických vyšetření, jako je koronární CT , mohou vést k dostatečnému ozáření ke zvýšení rizika rakoviny prsu desetiletí po provedení vyšetření.
Noční práce může zvýšit riziko vzniku rakoviny prsu. Toto riziko bylo v Dánsku legálně uznáno a je předmětem finanční kompenzace.
Kojení působí jako ochrana před rakovinou prsu, zejména usínáním vaječníků a snižováním počtu cyklů.
Ukončení těhotenství nezvyšuje riziko rakoviny prsu
V bohatých zemích (jinde o tomto bodě neexistují žádné studie) souvisí nadprůměrná výška při narození s budoucím rizikem vzniku rakoviny prsu. Může být zahrnuta expozice plodu určitým hormonům podílejícím se na růstu (bude potvrzeno). 5% rakoviny prsu u žen narozených v rozvinutých zemích je přímo postiženo.
U mužů1% rakoviny prsu vyvíjí muž. Ve stejné fázi je prognóza totožná. Přesto je mléčná žláza u mužů velmi malá, diagnóza je často pozdě, takže v pokročilém stadiu je detekováno mnohem více rakovin doprovázených postižením kůže nebo hlubokými rovinami (T4). Riziko vzniku rakoviny prsu se zvyšuje u mužů s rodinnou anamnézou rakoviny prsu, zejména pokud existuje mutace v genech BRCA1 a BRCA2.
Rodinné rakoviny
5 až 10% diagnostikovaných karcinomů prsu jsou karcinomy prsu s genetickými predispozicemi, tj. Ve Francii ročně postižených 2 000 až 4 000 lidí, 550 až 1 000 úmrtí. V roce 2008 bylo deset genů spojeno se zvýšeným rizikem rakoviny prsu. Devět je spojeno se systémem reakce na poškození DNA. Desátý kóduje protein, který inhibuje působení enzymu AKT1 (enzym, jehož inhibice také hraje roli u negenetických rakovin). Dva z těchto deseti genů (nazývané BRCA1 a BRCA2) jsou samy zodpovědné za polovinu těchto geneticky predisponovaných rakovin, nebo 2,5 až 5% všech rakovin prsu.
VlastnostiNejčastěji se tento typ rakoviny prsu objevuje u ženy bez zvláštních zdravotních problémů. Velmi zřídka je žena nositelkou známého genetického onemocnění.
Několik příznaků může naznačovat rakovinu prsu s genetickou predispozicí :
- Mladý věk (v průměru 43 let místo 60 let v nepřenosných formách);
- Rodinná anamnéza rakoviny prsu;
- Rakoviny vyskytující se v obou prsou postupně nebo současně;
- Vzhled druhé rakoviny ve vaječníku ;
- Medulární histologický typ rakoviny.
Je autosomálně dominantního typu . U ženy je přítomnost jediné mutace genu vystavena 80% riziku vzniku rakoviny prsu (místo 10% bez mutace).
Riziko, které ženy podstupují z rodiny, kde je abnormální gen, závisí na tom, zda jej zdědily nebo ne. Pokud zděděný gen není abnormální, riziko je stejné jako u ostatních žen; pokud bude gen mutován, bude mít 70% až 80% pravděpodobnost, že dostane rakovinu prsu. Problém je podobný pro rizika rakoviny vaječníků nebo tlustého střeva . V některých rodinách lze tyto druhy rakoviny pozorovat u přímé linie (babička, matka, dcera) nebo u blízkých příbuzných (teta, sestra, bratranec). Tyto rakoviny se obvykle vyskytují v první části jejich života.
Genetický test může zvýraznit toto riziko, ale test na mutovaného genu je pouze určité, pokud je pozitivní (v tomto případě by měly být všechny příbuzní následovat). Tento velmi specializovaný akt by měl být vyžadován pouze pro rodiny, jejichž manželky pravděpodobně představují dědičnou chorobu , což je doloženo konzultací onkogenetiky, která stanoví genealogický strom této rodiny.
Zapojené genyje identifikováno několik genů, ale dva hlavní jsou:
- BRCA1 na chromozomu 17 . Bylo již popsáno více než 500 mutací nebo variací sekvencí.
- BRCA2 na chromozomu 13 . Bylo spočítáno více než 100 různých mutací.
Pouze část všech těchto mutací zvyšuje rizikový faktor pro rakovinu. Tyto mutace z BRCA2 (1, 1460), se vyskytují častěji než mutací BRCA1 (1 v roce 1960). Tyto mutace způsobují kromě nadměrného rizika rakoviny prsu také nadměrné riziko rakoviny vaječníků.
Pravděpodobnost vzniku rakoviny prsu u nosiče mutace BRCA1 je přibližně 65% před věkem 70 let (45% u nositelů mutace BRCA2 ).
Vývoj rakoviny nesoucích mutace BRCA1 je stále špatně pochopen: zhoršení podle některých, pro jiné, podobná závažnost pro nosiče mutací BRCA2 nebo bez nositelů mutací.
Prevalence těchto mutací zůstává nízká u pacientek s rakovinou prsu (méně než 4% u BRCA1 , i když u askenkenských Židů je dvojnásobná).
Dalšími příslušnými geny jsou PALB2, který se podílí na stabilizaci BRCA2 , ATM , CHEK2 , RAD51C , BARD1 nebo TP53 .
Genetické poradenstvíV některých zemích může každá žena, která si to přeje, využít genetické poradenství k určení rizika dědičného rakoviny. Pokud je pravděpodobnost genetické predispozice větší než 25%, je těmto pacientům nabídnuta molekulární diagnostika. Tento molekulární výzkum je zvláště prediktivní, pokud známe mutaci u rodiče, který již trpí rakovinou prsu, s genetickou predispozicí.
Dohled nad vysoce rizikovými ženamiŽeny ohrožené genetickou predispozicí nebo nositeli mutace jsou sledovány týmy klinického dohledu každých 6 měsíců od 20 let a každoroční mamografií od 30 let . Mezi faktory zvyšující riziko patří existence duktálního karcinomu in situ , považovaného za prekancerózní formu, a lobulárního karcinomu in situ , který je mírnější, ale u 20 až 30% identifikovaných případů se z něj může vyvinout rakovina.
Promítání
Detekce a léčba nádorů, pokud jsou velmi malé (průměr menší než centimetr), je možné díky mamografii a pravidelnému monitorování. To snižuje riziko úmrtí a umožňuje méně těžké a méně traumatické ošetření než chemoterapie , „zmrzačení“ chirurgického zákroku (ablace). Je to mezi 50 a 74 lety, kdy jsou ženy tomuto typu rakoviny nejvíce vystaveny. Mamogram každé dva roky umožňuje efektivní screening, který však vystavuje nebezpečí overdiagnosis odpovídající falešně pozitivního : žena je považována za rakovinu prsu, když není, vystavovat ho tedy k neoprávněnému zacházení se všemi vedlejšími účinky a rizika které následují. Přínos tohoto screeningu musí být proto pečlivě zdokumentován. Podle metaanalýzy z roku 2003 lze v některých případech prokázat významné snížení screeningové úmrtnosti; stejná metaanalýza však uvádí dvě další konkurenční studie, které neprokázaly žádné významné snížení. Tato existence snižování rizik je však kritizována.
Ve Francii zasílá resortní nebo meziresortní řídící struktura všem ženám ve věku 50 až 75 let každé dva roky pozvánku na mamograf zdarma (100% finanční podpora ze strany sociálního zabezpečení). Pozvánku lze zaslat na žádost praktického lékaře , gynekologa nebo samotné ženy. Návštěva musí být provedena u akreditovaného radiologa, člena sítě specializující se na screening nastavenou na úrovni oddělení. Tato strategie je založena zejména na znalecké zprávě vypracované v letech 2001-2 odborem pro hodnocení technologií Národní agentury pro hodnocení a akreditaci zdravotní péče. Stanovený cíl této zprávy zahrnoval připomenutí platných francouzských doporučení. Zpráva dospěla k závěru, že jelikož neúčinnost screeningové mamografie nebyla prokázána, měla by být zachována doporučení používaná pro screening rakoviny prsu.
Ultrazvuku spojena s mamografie mohou detekovat větší počet rakoviny, ale je spojena s číslem větším z falešných pozitiv (biopsie zneplatnění diagnózu rakoviny). Místo tohoto vyšetření ve screeningové strategii tedy zbývá vyhodnotit.
Zobrazování magnetickou rezonancí (MRI) by také slibný test s vyšší citlivostí než mamografie.
Self - zkouška byla velmi populární screening technika v roce 1980 a 1990, stále doporučuje, není však ukázal jako účinný.
Použití infračervené termografie pro detekci je vyšetření s menšími vedlejšími účinky (bez záření), s lepší citlivostí , méně falešnými poplachy a dřívější detekcí než mamografie. Náklady na termografii by byly také výrazně nižší než náklady na screening mamografem, jehož roční rozpočet je 250 milionů eur. V roce 2017 se však termografie ve Francii stěží používala. Tato technika ukázala svou jednoduchost prostřednictvím novinky.
Po 75 letech nebyla prokázána výhoda systematického screeningu. Ve věku od 70 do 75 let se jeví jako slabý. Před 50 lety je zájem diskutabilní, bez prokázaného poklesu úmrtnosti.
Nadměrná diagnóza
Před menopauzou se systematické vyšetření neprokázalo jako účinné, protože jsou časté minimální podezřelé abnormality. Zdá se, že nevýhody v tomto případě převažují nad výhodami, s výjimkou rizikových žen.
Riziko systematického screeningu spočívá v nesprávné diagnóze a v důsledku toho k neodůvodněné léčbě s následnými náklady a rizikem. Tomu se říká overdiagnosis . U rakoviny prsu může mamografie vést k významné míře nadměrné diagnózy. Tento podíl by se mohl pohybovat od jednoho z deseti k jednomu ze čtyř nebo dokonce ke každému ze dvou. Poměr mezi počtem zachráněných životů a počtem žen s nadměrnou diagnózou (částečně odrážející tzv. Poměr přínosů a rizik vyšetření) se může lišit od 1 ku 2 k 1 z 10.
Vysvětlení těchto nadměrných diagnóz není jednoznačné: nesprávná interpretace dokumentů, rakovina velmi pomalé evoluce nebo dokonce spontánní regrese určitých maligních nádorů.
Podle oddělení chronických onemocnění Francouzského institutu pro dohled nad veřejným zdravím by však tyto analýzy měly v budoucnu umožnit ještě účinnější screening s cílem identifikovat rakoviny, které se budou vyvíjet z těch, které zůstanou latentní, aniž by se zpochybňovalo výhoda samotného screeningu.
Hustá prsa
U hustých nebo extrémně hustých prsou může být mamogram neúčinný při detekci rakoviny. Studie měřily, že mamogramy nedokážou najít rakovinu u téměř jedné třetiny až poloviny případů žen s hustými prsy .
Hustá prsní tkáň narušuje schopnost najít rakovinu pomocí mamogramu. Hustá prsní tkáň, která působí jako mrak, je bílá a může maskovat rakovinu, která se také jeví jako bílá.
Hustotu prsou lze měřit pomocí BI-RADS pomocí skórovacího systému 1-4. Tento systém umožňuje radiologům měřit a popisovat hustotu prsou
BI-RADS 1: Hustá prsní tkáň <25% BI-RADS 2: Hustá prsní tkáň mezi 26 a 50% BI-RADS 3: Hustá prsní tkáň mezi 51 a 75% BI-RADS 4: Hustá prsní tkáň> 75%
Téměř polovina žen ve Spojených státech má hustá prsa. V některých státech mají radiologové zákonnou povinnost poskytovat ženám hustotu prsou, aby mohli se svým zdravotnickým týmem informovaně hovořit o tom, jaké další testy mohou potřebovat.
Pět faktů o husté tkáni v prsu:
. 40% žen má hustá prsa. . hustota prsou je jedním z nejspolehlivějších prediktorů neúčinnosti mamografie při detekci existující rakoviny. . mamografie podle studií nezjistila existující rakovinu ve třetině až polovině případů podle studií u hustých prsou. . Hustota prsou je dobře zavedeným prediktorem rizika rakoviny prsu. . vysoká hustota prsou je vyšší rizikový faktor než mít dva příbuzné prvního stupně s rakovinou prsu.
Ultrazvuku v kombinaci s mamogram mohou detekovat číslo vyšší rakovin pro husté a hyper husté prsa. Na ultrazvuku jsou některé druhy rakoviny prsu černé a lze je proto detekovat. Ultrazvuk prsu sám o sobě není dostatečný pro screening na rakovinu prsu.
Dalším typem skenování je MRI.
Ve Spojených státech byl vyvinut jiný typ analýzy, aby se překonala neúčinnost mamogramů pro screening rakoviny hustých prsou. Breast Molecular Imaging (MBI) je vysoce účinný sekundární diagnostický nástroj .
I při negativním výsledku mamogramu u žen s hustými prsy (nebo u žen s vysokým rizikem rakoviny prsu) je třeba zvážit další testování MBI.
Obrázek MBI představuje aktivní molekulární funkční analýzu tkání v důsledku odběru radioaktivního indikátoru injikovaného do žil. Na těchto obrázcích se zdravá tkáň, hustá či nikoli, jeví černě a nemocná tkáň bíle, kvůli rychlejší absorpci paprsků gama obsažených v objímce radio-stopovače.
Diagnostický
Klinický
Palpace prsu je prvním provedeným vyšetřením. Díky své anatomické poloze jsou prsa snadno hmatatelná, zejména jsou-li střední nebo malé velikosti. Doporučuje se, aby pacientky tento test prováděly samy rutinně na konci menstruace.
Během palpace je podezření z nálezu uzlíku , který lze detekovat palpací od průměru asi 1 cm . Nepravidelnost nemusí být bolestivá, ale jakékoli nedávné abnormality by měly zvláště upoutat pozornost pacientky a jejího lékaře.
Mezi nesrovnalostmi, které může pacientka sledovat sama:
- dolíček nebo vráska, která vyhlazuje povrch prsou se vzhledem „pomerančové kůry“;
- deformace bradavky zatažením dovnitř;
- ekzémový vzhled bradavky, která se stává červenou, křupavou nebo erodovanou;
- výtok z bradavek, zvláště pokud je krvavý nebo načernalý.
Pozorování jednoho z těchto příznaků by mělo velmi rychle vést k lékařské konzultaci. Pouze lékař však bude moci posoudit, která další vyšetření jsou nutná, protože všechny tyto příznaky se nevyskytují pouze v případě rakoviny. Uzlík může být benigní povahy:
- když je pevné konzistence, může to být adenofibrom, který se vyvinul v mléčné žláze. To by se mohlo vyvinout v důsledku specifického bakteriálního prostředí, které se později může, ale nemusí, stát adenokarcinomem .
- když má tekutou povahu, může to být cysta .
Mamografie
Lékař se může rozhodnout, že první diagnózu potvrdí mamografem . Ultrazvuk je doplňková zkouška, která může pomoci lokalizovat poruchu pro usnadnění odstranění nebo rozpoznat, zda se jedná o kapaliny naplněné cysty, ale nikdy nemůže nahradit mamogram. Mamografie, prováděná pravidelně a jako součást screeningových programů , umožňuje diagnostikovat onemocnění v dostatečně rané fázi, aby byla léčba co nejkonzervativnější a zároveň účinná. Ve skutečnosti, pokud je velikost nádoru menší než 1–2 cm, je šance na uzdravení téměř 100%.
Potvrzení diagnózy
Pokud všechna vyšetření stále neumožňují zajistit dobrou diagnózu a pokud pochybnosti přetrvávají, je nutné zvážit vzorek odebraný nejčastěji velkou jehlou (trokar) v lokální anestezii bez hospitalizace. Vzorek nebo biopsie se často provádí pod ultrazvukovým nebo rentgenovým průvodcem ; pak mluvíme o biopsii vedené ultrazvukem a stereotaxické biopsii prsu. Diagnóza jistoty bude vyrobena patologických studii z odebraného vzorku.
Posouzení prodloužení
Hledání metastáz je zásadní ve strategii léčby rakoviny prsu. Navzdory mnoha provedeným studiím nebo důkladným znalostem určitých výzkumů však v současné době neexistuje validovaná strategie pro systematické hledání metastáz u rakoviny prsu.
Většina doporučení v současné době navrhuje rozšíření, včetně rentgenového vyšetření hrudníku, ultrazvuku jater a scintigrafie kostí. U velmi malých nádorů může být toto hodnocení volitelné. Na druhou stranu, u pokročilých nádorů (zánětlivé, multifokální nádory, významná invaze lymfatických uzlin) je počáteční riziko metastáz vysoké a může ospravedlnit důkladnější posouzení zahrnující celotělovou počítačovou tomografii (CT) a prsu .
Velikost nádoru, existence metastatické lymfadenopatie, přítomnost postižení kůže nebo hrudní stěny nebo vzdálené metastázy umožňují stanovit klinickou klasifikaci rakoviny prsu.
| Klasifikace TNM | Popis |
|---|---|
| Tx | Nádor, který nelze posoudit nedostatkem informací |
| T0 | Žádný důkaz primárního nádoru |
| Tis | Duktální karcinom in situ nebo lobulární karcinom in situ nebo Pagetova choroba bradavky bez základního nádoru |
|
T1 T1a T1b T1c |
Nádor menší než 2 cm v největším rozměru - T <0,5 cm - T mezi 0,5 a 1 cm - T mezi 1 a 2 cm |
| T2 | Nádor větší než 2 cm a menší než 5 cm v největším rozměru |
| T3 | Nádor větší než 5 cm v největším rozměru |
|
T4 T4a T4b T4c T4d |
Nádor jakékoli velikosti s rozšířením: - k hrudní stěně - edém kůže nebo ulcerace nebo permeační uzlík - k kůži a hrudní stěně Rakovina zánětu |
Různé typy rakoviny prsu a karcinomu
Klasifikace WHO
Anatomopatologická studie ukazuje existenci různých typů rakoviny prsu. Podle Světové zdravotnické organizace níže uvedená tabulka ukazuje histologickou klasifikaci rakoviny prsu používanou ve všech onkologických centrech.
Stejně jako u jiných epiteliální nádor, tam jsou rakoviny in situ . Nejběžnější odrůdou rakoviny prsu je duktální typ .
| Neinfiltrující epiteliální nádory |
| Duktální karcinom in situ (intrakanální) (DCIS) |
| Lobulární karcinom in situ (LCIS) |
| Infiltrující epitelové nádory |
| Invazivní duktální karcinom NS (žádná jiná indikace) |
| Invazivní duktální karcinom s převládající intrakanální složkou |
| Invazivní lobulární karcinom |
| Mucinózní (koloidní) karcinom |
| Dřeňový karcinom |
| Papilární karcinom |
| Tubulární karcinom |
| Adenoidní cystický karcinom |
| Juvenilní sekretující karcinom |
| Apokrinní karcinom |
| Metaplastický karcinom dlaždicových buněk |
| Metaplastický karcinom vřetenového typu |
| Chondroidní a kostní metaplastický karcinom |
| Metaplastický karcinom smíšeného typu |
| Pagetova choroba bradavky |
Zánětlivá rakovina
Zánětlivá rakovina prsu je velmi vzácná forma rakoviny prsu (1–4%), která se rychle vyvíjí během několika dní nebo týdnů. Šíří se lymfatickou cestou rychle, aniž by měl čas na vytvoření nádoru. Blokování lymfatických cév rakovinnými buňkami je příčinou různého stupně lokálního zánětu prsu. Diagnóza abscesu prsu je často zmiňována zpočátku, zejména proto, že zobrazování (mamografie a ultrazvuk) je často negativní. Jakékoli přetrvávání více či méně bolestivého zarudnutí prsu vyžaduje biopsii, která sama potvrdí onemocnění. Léčba je primárně založena na chemoterapii, kterou nedávný pokrok umožnil vyléčit v mnoha případech.
Histologická a molekulární klasifikace
V kontextu výzkumu rakoviny prsu se rozlišují čtyři typy rakoviny prsu podle morfologie a přítomnosti tří molekulárních markerů: estrogenového receptoru (ER) a nadměrné exprese receptoru. Progesteronu (PR) a Marker HER2 , přičemž druhým je receptor typu EGFR. Výsledné čtyři třídy jsou:
- Bazální nebo trojitý negativní: ER- / PR- / HER2-
- Nadměrná exprese HER2: ER- / PR- / HER2 +
- Luminal A: ER + / PR + / HER2-
- Luminal B: ER + / PR + / HER2 +
Název bazálního a luminálního typu vychází z podobnosti nádorů s odpovídajícími normálními tkáněmi epitelu prsu. Obecně mají bazální a nadměrně exprimující nádory HER2 špatnou klinickou prognózu.
Studie založené na systematickém používání čipů DNA v kohortách pacientů byly také schopny izolovat různé podpisy genové exprese a rakoviny prsu luminálního typu mají tendenci exprimovat geny a proteiny GATA3 , KRT19, než to dělají bazální typy na druhé straně nevyjadřují je, ale mimo jiné ETS1 a CD44 .
Ošetření
Stejně jako u všech druhů rakoviny jde ideálně (z lékařského hlediska) o chirurgické odstranění nádoru, což současně umožňuje stanovit diagnózu s jistotou. Dalším problémem je provést rozšíření : přítomnost či nepřítomnost postižených lymfatických uzlin , přítomnost nebo nepřítomnost metastáz.
Mrzačení prsou však obecně také u žen odpovídá psychologickému a sociálnímu zmrzačení, přičemž prsa jsou jedním z nejsilnějších symbolů ženskosti. Některé ženy mohou toto mrzačení zažít jako popření své ženskosti, a tím i své osobnosti.
Existují také další způsoby léčby, jako je chemoterapie , radioterapie a hormonální terapie , které lze v některých případech použít ke zmenšení nádoru před operací. Účinnost a rizika každého typu léčby závisí na typu rakoviny, jejím rozsahu a místě.
Terapeutická strategie
Existuje mnoho způsobů léčby rakoviny prsu, ale pro optimální léčbu je nutné je vždy individualizovat. Genomická analýza rakoviny prsu by tedy odhalila asi padesát různých typů rakoviny prsu, z nichž každý typ nebo skupina by byla náchylná ke konkrétní cílené terapii.
U lokalizovaného karcinomu prsu má léčba téměř vždy léčebný cíl. Je založen na čtyřech terapeutických zbraních, kterými jsou chirurgie, chemoterapie, radioterapie a hormonální terapie. Chirurgie je zásadním krokem při léčbě rakoviny prsu, přičemž jiné způsoby léčby jsou obvykle zaměřeny pouze na snížení rizika relapsu. Budou proto indikováni, pokud je toto riziko významné a pokud je předpokládaný přínos léčby dostatečný, protože všechny tyto způsoby léčby mají vedlejší účinky. Očekávaný přínos proto musí být zvážen proti riziku komplikací.
U metastatického karcinomu prsu: v této fázi vývoje je velmi vzácné nabídnout léčebnou léčbu. Moderní léčba však často umožňuje prodloužit přežití o několik let. Nelze zde podrobně popsat různé možné terapeutické strategie, protože závisí na velkém počtu faktorů. Léčba metastatického karcinomu prsu začíná chemoterapií a hormonální terapií. Chirurgickou nebo radioterapeutickou léčbu metastatických míst lze zvážit buď pro léčebné účely, pokud jsou všechna místa přístupná k léčbě (např .: jednotlivé jaterní nebo vertebrální metastázy), nebo pro paliativní účely ( např.: Ozáření bolestivé kosti způsobené metastázami).
Existuje celá řada genetických markerů, které korelují s prognózou rakoviny prsu, a proto mohou potenciálně vést léčbu.
Z molekulárních markerů závažnosti a prognózy rakoviny prsu také existují. Metalothioneinu (MT) je jeden. Snadno se váží na určité kovy a jsou kódovány alespoň 10 funkčními geny MT, které jsou spojeny s proliferací buněk rakoviny prsu, zejména invazivních duktálních karcinomů prsu. Díky tomu je TM prognostický biomarker pro rakovinu prsu detekovatelný imunohistochemicky . Čím více TM se exprimuje v rakovině prsu, tím závažnější je rakovina.
Některá ošetření (alkylační činidla nebo tamoxifen ) mohou být inhibována nadměrnou expresí metalothioneinu (například u pacienta, který trpí otravou těžkými kovy)
Chirurgická operace
Odstranění nádoruExistují tři typy chirurgie prsu: lumpektomie (odstranění nádoru), segmentektomie (odstranění části prsu) a mastektomie (odstranění celého prsu).
V případech, kdy je nádor ošetřen dostatečně brzy, je možný minimální chirurgický zákrok (konzervativní chirurgický zákrok). Někdy musíte odstranit celý prsa. Rekonstrukční chirurgii lze provádět současně nebo sekundárně.
- Ilustrace rekonstrukční chirurgie prsu: zotavení části svalů břicha ( restus abdominus ) k rekonstrukci prsu, National Cancer Institute .
Tato technika spočívá v odstranění lymfatických uzlin umístěných v axilární dutině (na úrovni podpaží). Tato operace má mnoho vedlejších účinků, protože tato ablace destabilizuje lymfatickou síť , což může vést k výskytu lymfedému (velké paže). Technika sentinelové uzliny byla implementována s cílem omezit tyto vedlejší účinky .
Technika sentinelových uzlůU nádoru je sentinelová uzlina první, která dostane lymfodrenáž.
Sentinelové uzliny je identifikován injekcí barviva, též doplněno radioaktivní koloid. Poté je stažen, aby bylo možné provést anatomopatologickou studii. Pokud je studovaná lymfatická uzlina zdravá, tato technika se vyhne nutnosti uchýlit se k axilární disekci (odstranění téměř všech lymfatických uzlin v oblasti), což by vedlo k významným následkům. Může být aplikován na pacienty s nádorem menším než 3 centimetry a postihuje až 70% z nich.
Tato technika je ověřena s chybovostí menší než 10%.
Prevence pooperační bolestiSnížení rizika chronické pooperační bolesti lze dosáhnout provedením lokoregionální anestézie v době operace. Tři až dvanáct měsíců po operaci rakoviny prsu lze předcházet chronické pooperační bolesti u jednoho ze sedmi lidí ( počet léčených osob ). I když jsou tyto výsledky povzbudivé, vycházejí z důkazů nízké úrovně.
Monitorování po operaciPo počátečním ošetření je nezbytné, aby byl pacient pravidelně sledován.
Další vyšetření nejsou nutná, ale každoroční bilaterální mamografie je nezbytná, zejména v případě konzervativní operace. V závislosti na konkrétním případě jej lze kombinovat s dalšími doplňkovými vyšetřeními definovanými podle jednotlivých případů.
I optimálně léčený karcinom prsu se může opakovat lokálně nebo na dálku ( metastázy ). Opakování se může objevit roky po počáteční léčbě, proto je důležité udržovat dohled.
Radioterapie
Snižuje úmrtnost na tuto rakovinu, ale vyžaduje bezchybnou techniku, aby se snížilo ozáření zdravých tkání, což může vést k nadměrné úmrtnosti na kardiovaskulární patologii. Rozlišuje se mezi radioterapií na prsou a radioterapií v oblastech lymfatických uzlin. V případě konzervativního chirurgického zákroku by měla být vždy provedena radioterapie, protože významně snižuje riziko lokální recidivy. Radioterapie bude o to důležitější, čím je žena mladší. V případě úplného odstranění prsu je v určitých případech indikována radioterapie, aby se snížilo riziko lokální recidivy. Ozáření gangliových řetězců závisí na umístění nádoru a výsledku anatomo-patologického vyšetření ganglií.
Dlouhodobé vedlejší účinkyPodle studie sledující více než 500 000 žen se riziko úmrtí v důsledku radioterapie ve srovnání s rizikem kardiovaskulární úmrtnosti nezvýší až do třetího desetiletí po léčbě.
Evropská studie o rizicích pro plod v souvislosti s radioterapií nebo chemoterapií pro léčbu rakoviny ukázala, že plody, jejichž matky byly během těhotenství léčeny, nemají více srdečních vad než jedno neexponované dítě.
Aby bylo možné identifikovat rizika fibrózy prsu vyvolaná radioterapií, byl vyvinut společností Inserm test pro měření „rychlosti radioaktivně vyvolané lymfocytární apoptózy (TALRI)“. Čím vyšší je hladina TALRI, tím nižší je riziko fibrózy prsu.
Chemoterapie
Spočívá v podávání protinádorových léků ve stanovených intervalech, obvykle každé 3 týdny. Počet cyklů adjuvantní chemoterapie (chemoterapie prováděná po chirurgickém zákroku) pro rakovinu prsu je mezi 4 a 6. Výhodou adjuvantní chemoterapie oproti chirurgické léčbě bez chemoterapie je významné snížení úmrtnosti a nižší míra recidivy. V případě postižení axilárních lymfatických uzlin je v současné době referenčním schématem kombinujícím 3 cykly chemoterapie s antracyklinem (Farmorubicin °) a cyklofosfamidem (Endoxan °), poté 3 cykly s docetaxelem (Taxotere °). U rakoviny bez invaze axilárních lymfatických uzlin umožňuje také hledání faktorů se špatnou prognózou, které mohou vysvětlit nepříznivý výsledek (vysoký histologický stupeň, žádné hormonální receptory, velikost nádoru větší než 15 nebo dokonce 10 mm atd.) Atd.) k indikaci „adjuvantní chemoterapie.
V případě pokročilého nebo zánětlivého nádoru je někdy nutné zahájit léčbu chemoterapií ( neoadjuvantní chemoterapií ), aby se zmenšila velikost nádoru a případně umožnila konzervativní operace.
Neo-adjuvantní chemoterapie se také používá k omezení velikosti excize: lumpektomie je někdy dostačující, když byla původně plánována mastektomie s adjuvantní chemoterapií.
V této druhé indikaci se celková mortalita, doba do zhoršení onemocnění a rychlost vzdálené recidivy neliší od adjuvantní chemoterapie, lokoregionální recidivy jsou však častější. V současné době neexistuje standardní protokol neoadjuvantní chemoterapie.
Nevýhody: celková únava, nevolnost a zvracení, dočasné vypadávání vlasů. Liší se podle použitých produktů a jsou stále lépe a lépe kontrolovány.
Bylo prokázáno, že řada přípravků je účinná při adjuvantní léčbě rakoviny prsu a má referenční protokol, ale na trh vstupují a / nebo jsou studovány další přípravky.
Cílené terapie
Trastuzumab revoluci v léčbě mnoha pacientů. Vyhodnocují se další léky. Tyto molekuly se často vyznačují dobrou tolerancí, jsou to však obzvláště drahé produkty.
TrastuzumabNěkteré rakoviny prsu nadměrně exprimují gen Her2 (týká se to přibližně 25% rakoviny prsu, často se špatnou prognózou, protože Her2 - nebo CerbB2 - je membránový receptor, který umožňuje aktivovat jednu z cest pro zvýšenou buněčnou proliferaci). Rakovinné buňky pak vykazují onkogenní závislost , které jsou závislé na svém přežití na fungování signální dráhy indukované Her2 . To je inhibováno trastuzumabem (Herceptin °), monoklonální protilátkou, která blokuje tento receptor. Herceptin byl poprvé použit v utišující situaci. V této souvislosti Herceptin umožnil v průměru zdvojnásobit dobu přežití těchto pacientů. Kromě adjuvantní chemoterapie snižuje Herceptin infuze každých 21 dní po dobu 12 měsíců riziko relapsu u pacientů s HER2 + o polovinu a úmrtnost přibližně o třetinu.
Od listopadu 2017, Ontruzant, Biotechnologický lék z trastuzumabu , který uspořádal první registraci vydané Evropskou komisí , což umožňuje její rozdělení v Evropské unii , jakož i v Norsku , na Islandu a Lichtenštejnsku. .
BevacizumabV roce 2007 byl bevacizumab ( Avastin ) použit u metastazujícího karcinomu prsu (registrace ve Francii v roce 2007, metastatický lék první linie). Jedná se o anti- VEGF monoklonální protilátku dodávanou infuzí. Selektivně se váže na tento růstový faktor a blokuje tak neo- angiogenezi . V kombinaci s paklitaxelem tato léčba zdvojnásobuje dobu odezvy (čas do progrese onemocnění). Na druhou stranu nedochází k prodloužení doby přežití.
Nicméně, ve Francii, v květnu 2011 se Haute Autorité de Santé k závěru: „S ohledem na nízký zisk v přežití bez recidivy a nedostatek zlepšení v celkovém přežití s bevacizumab / taxanového kombinaci ve srovnání s taxanem je Výhoda přidání bevacizumabu k paklitaxelu je dnes méně dobře zavedená. Tento zájem je omezen na pacienty, kteří jsou negativní na receptory HER2 , estrogen a progesteron . " .
LapatinibLapatinib ( Tyverb ) vzhledem k tomu, perorální léčba je intracelulární inhibitor tyrosin kinázové aktivity receptoru HER2 a HER1 (EGFR). U pacientů s nadměrnou expresí HER2, v progresi nádoru pod herceptinem a již užívajících antracykliny a taxany, kombinace lapatinib- kapecitabin zdvojnásobuje dobu odezvy ve srovnání se samotným kapecitabinem, aniž by to mělo prospěch z celkového přežití. Registrace byla získána v roce 2008.
Hormonální terapie
Asi u dvou třetin rakoviny prsu mají rakovinné buňky přebytek hormonálních receptorů. O nádoru se pak říká, že je citlivý na hormony, protože estrogen stimuluje rakovinovou proliferaci prostřednictvím těchto receptorů. U rakoviny prsu bude hormonální léčba působit buď snížením hladiny estrogenu v krvi, a tedy stimulací hormonálních receptorů (kastrace, antiaromatázy), nebo blokováním hormonálních receptorů ( antiestrogen ).
Potlačení vaječníků- chirurgické, laparotomií nebo laparoskopií
- záření vytvořením 12 až 16 Gray ve 4 až 8 frakcích na malé pánvi poté, co byla ultrazvukem identifikována poloha vaječníků;
- Lékařské, obvykle s použitím agonistů LHRH
- Leuprorelin , Enantone LP 3,75 mg / 4 týdny
- Goserelin , Zoladex 3,6 mg / 4 týdny
- Poznámka: Decapeptyl nemá rozhodnutí o registraci pro rakovinu prsu.
-
Tamoxifen 20 mg d -1
- Mechanismus: částečný antagonista estradiolového receptoru
- Opatření: proveďte endometriální vyšetření 1 / rok, zkontrolujte funkci jater a triglyceridů, dávkujte estradiol do plazmy a přidejte LHRH, pokud je zvýšena, účinná antikoncepce (teratogenní).
-
Fulvestrant 250 mg IM každých 28 dní
- Mechanismus: antagonista estrogenového receptoru bez částečného agonistického účinku.
Použití tamoxifenu je výhodné, pokud jsou v nádoru estrogenové receptory bez ohledu na věk pacienta. Optimální doba aplikace adjuvantní hormonální terapie tamoxifenem je 5 let při dávce 20 mg d -1 . Užívání tamoxifenu snižuje riziko recidivy o 8% a riziko úmrtí o 5%.
AntiaromatázyOd roku 2004 mohou být ženám po menopauze nabízeny nové molekuly. Jedná se o inhibitory aromatázy . Dvě nejvíce hodnocené molekuly jsou anastrozol a letrozol . Jejich profil toxicity se liší od tamoxifenu. Podávání těchto dvou molekul umožňuje snížit recidivy po operaci rakoviny prsu, bez přínosu z hlediska celkového přežití ( oproti tamoxifenu).
-
Letrozol , Femara 2,5 mg d -1
- Mechanismus: nesteroidní inhibitor aromatázy
- Opatření: hustota kostí, dyslipidémie
-
Anastrozol , Arimidex 1 mg
- Mechanismus: Nesteroidní inhibitory aromatázy
- Opatření: hustota kostí, dyslipidémie
-
Exemestan , Aromasin 25 mg
- Mechanismus: inhibitor steroidní aromatázy
- Opatření: hustota kostí, dyslipidémie
Prevence: jak snížit riziko
Vědět, že rakovina prsu je hormonální onemocnění, se teoreticky předpokládá, že bude účinná jakákoli akce nebo terapie zaměřená na snížení doby a intenzity expozice estrogenu nebo endokrinním disruptorům napodobujícím tyto estrogeny.
Akce nebo události snižující riziko
Ke snížení rizika vzniku rakoviny prsu lze přijmout několik typů opatření.
Gynekologické volbyRizikové faktory mají společného jmenovatele: zvýšení hormonální impregnace žen: přímé, pro hormonální léčbu menopauzy, estrogen-progestogenové pilulky, zvýšení počtu menstruačních cyklů (nízký počet těhotenství nebo krátké doby kojení), nebo nepřímo zvýšením aktivity aromatázového enzymu v tuku, na alkohol, nadváhu, nedostatek fyzické aktivity. Lze tedy navrhnout primární prevenci rakoviny prsu zahrnující úpravu životního stylu
Volba antikoncepční pilulkyTímto způsobem upřednostňujete pilulky, které neobsahují ovariální aktivitu blokující estrogen.
První těhotenství v raném věkuSnižování věku prvního těhotenství snižuje riziko rakoviny prsu, protože cykly mezi pubertou a prvním těhotenstvím se z tohoto pohledu jeví jako nejnebezpečnější. První těhotenství, které proběhlo v termínu, by fungovalo jako vakcína proti rakovině tím, že by diferencovalo tkáně, což by je učinilo méně náchylnými k hormonům. Těhotenství tedy funguje jako vakcína proti estrogenu. Čím dříve toto první těhotenství nastane, tím lépe to funguje.
Prodloužené kojeníDlouhodobé kojení (protože „spánek“ vaječníků ) snižuje riziko. Podle WCRF zprávy , kojení přináší výhody bez ohledu na to, kdy se rakovina vyvine (pre- nebo post- menopauza ).
Vyhýbání se menopauzální hormonální terapii (HRT)„Hormonální léčba menopauzy je nyní považována za rizikový faktor pro rakovinu prsu, zejména pokud se užívá déle než 5 let,“ uvedl Le Figaro v roce 2008.
Volba životního stylu Ztráta váhyObezita a nadváha zvyšují riziko rakoviny prsu. Profesor Pierre Kerbrat (centrum Eugène-Markýz, Rennes) odhadoval v roce 2008, že boj proti obezitě žen by zabránil 13 000 novým případům rakoviny prsu v Evropské unii ročně.
Tělesné cvičeníPodle profesora Kerbrata by cvičení 30 minut fyzické aktivity, 5 dní v týdnu, snížilo počet nových případů o 30% až 40%. Ochranný účinek pochází jak z boje proti obezitě, tak z působení cvičení na hormonální sekreci. Americké studie rovněž prokázaly jeho preventivní účinek proti opětovnému výskytu onemocnění.
Snižování spotřeby alkoholuRiziko rakoviny prsu se zvyšuje s příjmem alkoholu. Mírná konzumace alkoholu zvyšuje riziko o 20% až 30%. Přesněji řečeno, riziko se zvyšuje o 10%, když se denní spotřeba alkoholu zvýší o 10 g alkoholu (tj. Jedna sklenice).
Možnosti jídlaSnížili by riziko.
- Provedeno pomocí dotazníků od 334 850 žen ve věku 35 až 70 let a zahrnuto do kohorty EPIC (European Prospective Investigation into Cancer and Nutrition) (doba sledování: 11,5 roku), studie ze dnedubna 2013ukazuje, že neexistuje žádná souvislost mezi konzumací flavonoidů a lignanu ( fytoestrogeny ) a rizikem rakoviny prsu bez ohledu na to, zda se bere v úvahu stav menopauzy a stav hormonálních receptorů .
Trans-mastné kyseliny v krvi zvyšují u ženy riziko rakoviny prsu téměř o 50%. Tyto trans mastné kyseliny se používají ve zpracovaných potravin, jako jsou chleba a průmyslových sušenky, pečivo, dorty, lupínky, pizzy průmyslové těstoviny.
- Zelený čaj a / nebo sója mohla (jsou) mají ochranné vlastnosti (což by vysvětlovalo skutečnost, že v Evropě 1 z 12 žen rozvíjet tuto rakovinu, proti jednomu na 80 v Japonsku, kde jsou spotřebovány tyto potraviny) .
- Zdá se, že po nástupu rakoviny prsu zdvojnásobení konzumace ovoce a zeleniny nesnižuje riziko recidivy.
- Suplementace omega 3 byla testována v roce 2008, aby se zjistilo, zda zlepšuje chemoterapii.
- Neužívání hormonální léčby by snížilo riziko rakoviny prsu.
- Ošetření typu SERM ( tamoxifen , raloxifen ) by riziko snížilo. Tyto léky však mají významné vedlejší účinky (zvýšení počtu tromboembolických onemocnění pro tyto dvě molekuly, rakovina endometria pro tamoxifen) a je třeba ještě určit jejich místo.
„Preventivní“ chirurgická léčba
Preventivní chirurgická léčba byla navržena u žen s rodinnou anamnézou rakoviny prsu s mutací v genech BRCA1 nebo BRCA2. U těchto žen se riziko rakoviny prsu pohybuje mezi 40 a 85% před dosažením věku 80 let. Chirurgické návrhy jsou buď odstranění obou prsou s bilaterální ooforektomií nebo bez ní , nebo samotná bilaterální ooforektomie.
Současné observační studie o preventivní bilaterální mastektomii (MBP) ukazují, že by mohla snížit výskyt rakoviny prsu a / nebo úmrtí, i když tyto studie mají metodická omezení. Spokojenost po tomto postupu se zdá být dobrá, s klesajícími obavami z rakoviny doprovázenými sníženým obrazem těla a sexuálními pocity. U žen, které měly rakovinu v jednom prsu, se zdá, že odstranění druhého prsu snižuje výskyt rakoviny, ale účinek na dlouhodobé přežití je nejistý kvůli pokračujícímu riziku recidivy nebo metastázování původní rakoviny.
Psychologické aspekty
Zjištění, že máte rakovinu, může být velmi obtížné vyrovnat se, protože tato zpráva byla dlouho považována za zprávu o bezprostřední smrti. Kromě toho hospitalizace, chirurgický zákrok a adjuvantní léčba zásadním způsobem mění život pacienta. Je proto nezbytné poskytnout pacientům odpovídající psychologickou podporu, která obvykle zahrnuje účast ve skupinách pacientů, kteří procházejí stejnými utrpeními.
Rakoviny prsu diagnostikované pozdě jsou však často velmi zmrzačené. U žen toto mrzačení prsů obecně odpovídá psychologickému a sociálnímu mrzačení. Prsa, která je jedním z nejsilnějších symbolů ženskosti , může u některých žen toto mrzačení pociťovat jako popření jejich ženskosti, a tedy i jejich osobnosti.
Vztah páru často trpí následky nemoci. V období po léčbě může pacient nebo jeho partner vyjádřit negativní emoce, například výčitky. Odborníci by měli tento typ situace brát vážně, protože mohou souviset s psychickými poruchami, jako je deprese. Podle Nicolase Faveze, Sarah Ciro Notari, Tanie Antonini a Lindy Charvozové se tento typ situace pravděpodobně objeví v raných stadiích onemocnění, i když je lékařská prognóza optimistická. V této souvislosti lze nabídnout rekonstrukční chirurgii doprovázenou psychologickou péčí.
Rakovina prsu proto není jen zdravotním problémem. Ovlivňuje život, tělo a sebevědomí. Když žena obdrží rozsudek nad „rakovinou prsu“, opouští ordinaci lékaře se strachem v břiše a má mnoho otázek o tom, jaký bude její život v budoucnu. Jak o tom mluvit se svými příbuznými? Jak se vypořádat s vypadáváním vlasů a vypadáním obočí? Jak se dostat z domova a čelit očím ostatních? Jak se můžete i nadále starat o své děti? Bude si stále moci nějaké dát? Ztratí práci? Co se stane s jejím vztahem s mužem v jejím životě? Tolik otázek, málo možností pro dialog, mnoho tabu. Ženy často na toto onemocnění ustoupí, což je dokonce škodlivé pro úspěch léčby.
Je třeba udělat ještě mnoho pro správnou komunikaci s pacienty a jejich rodinami, ale také pro konkrétní zlepšení zdravotní péče poskytované ženám a obecně pro kvalitu jejich života.
V populární kultuře
Komická umělkyně Marie Reno podporuje akce na zvýšení povědomí o rakovině prsu svou vtipnou písní Attention to your boob! .
Poznámky a odkazy
- https://www.francetvinfo.fr/sante/cancer/cancer-du-sein-il-y-a-une-vraie-recrudescence_1815585.html
- André Cicolella, rakovina prsu. Ukončení epidemie , ed. Les Petits Matins, 2016.
- (in) PM Ravdin, Cronin KA, Howlader N et al. „ Snížení výskytu rakoviny prsu v roce 2003 ve Spojených státech “ , New Eng J Med , 2007; 356: 1670-1674
- „Snížení výskytu rakoviny prsu v letech 2005 a 2006 ve Francii: paradoxní jev“ Cancer Bulletin , 2008; 95: 11-5
- (in) Forouzanfar MH, KJ Foreman, Delossantos AM et al. „ Rakovina prsu a děložního čípku ve 187 zemích mezi lety 1980 a 2010: systematická analýza “ , Lancet , 2011
- Boyle a Ferley, 2004
- WCRF - statistika rakoviny prsu
- IARC - Informační list o rakovině prsu
- Source Inserm 2008, konzultováno 2008 10 04
- „Antoine Spire mluví s Davidem Khayatem za Le Monde de l'Education“ výňatky z článku publikovaného v dubnu 2006 v Le Monde de l'Education
- „rakovina prsu Advanced: sliby nové léčby“ na futura-sciences.com
- Institute for Public Health Surveillance (InVS) INSERM
- „ Rakovina prsu: k méně intenzivní ošetření “ (k dispozici na 1. st října 2015 )
- National Cancer Institute, Breast Cancer, April 2008 update.
- „ Rakovina: ve Francii se zlepšuje přežití “ na sante.lefigaro.fr (přístup 2. února 2016 )
- Wang B, He M, Wang L, Engelgau MM, Zhao W, Wang L. Screening rakoviny prsu u dospělých žen v Číně, 2010. Prev Chronic Dis 2013; 10: 130136. DOI: https://dx.doi.org/10.5888/pcd10.130136
- (in) Nagata, Chisato, „ Faktory , které je třeba vzít v úvahu ve vztahu mezi příjmem sójového isoflavonu a rizikem rakoviny prsu “ , J Epidemiol , sv. 20, n O 22009, str. 83-89 ( ISSN 1349 až 9092 , DOI 10,2188 / jea.JE20090181 , číst on-line )
- Wooster R, Weber BL. Rakovina prsu a vaječníků . N Engl J Med 2003; 348: 2339-47
- kurz obecné rakoviny P r JF HERON
- Loibl S, Poortmans P, Morrow M, Denkert C, Curigliano G, Breast cancer , Lancet, 2021; 397: 1750-1769
- Isabelle Plo, Corentin Laulier, Fabienne Lebrun, Laurent Gauthier, Fabien Calvo a Bernard Lopez. AKT1 inhibuje homologní rekombinaci indukcí cytoplazmatické retence BRCA1 a RAD51 . Výzkum rakoviny. 15. listopadu 2008.
- [Podporovala hormonální léčba rakovinu prsu? Tisková zpráva CEA]
- komuniké / Výzkum na University Joseph-Fourier (Grenoble) ; [CK2: důležitá role v progresi nádorů mléčné žlázy] ; 10. května 2012
- Clavel-Chapelon F, Kumulativní počet menstruačních cyklů a riziko rakoviny prsu: výsledky kohortní studie E3N francouzských žen , Cancer Causes and Control, 2002; 13: 831-838
- Beral V, Rakovina prsu a hormonální substituční léčba ve studii milionů žen , Lancet, 2003; 362: 419-27
- Dívky dosáhly puberty dříve než kdy dříve
- (in) Merrill RM Fugal S Novilla LB, Raphael ™, „ Riziko rakoviny spojené s časným a pozdním věkem matky při prvním narození “ , Gynecol Oncol , sv. 96, n o 3,2005, str. 583-93. ( PMID 15721398 , DOI j.ygyno.2004.11.038 )
- (en) Faupel-Badger JM, Arcaro KF, Balkam JJ, Eliassen AH, Sherman ME et al. , „ Poporodní remodeling, kojení, a riziko rakoviny prsu: shrnutí z National Cancer Institute-sponzorované dílny “ , J Natl Cancer Inst , vol. 105, n o 3,2013, str. 166-74. ( PMID 23264680 , PMCID PMC3611853 , DOI 10.1093 / jnci / djs505 , číst online [html] )
- (en) Diamanti-Kandarakis E, Bourguignon JP, Giudice LC a kol. , „ Endokrinní narušující chemikálie: endokrinní Society vědecká tvrzení “ , Endocr. Rev. , sv. 30, n O 4,Červen 2009, str. 293–342 ( PMID 19502515 , PMCID 2726844 , DOI 10.1210 / er.2009-0002 )
- Romain Loury (2015) Za rakovinou prsu, DDT , 16. června 2015
- "Dr de Lorgeril - Příčiny rakoviny prsu byly konečně zjištěny. Jak se chránit?"
- Tukové buňky a rakovina prsu - nebezpečná kombinace (podle tiskové zprávy CNRS) 2011/04/05
- Rakovina prsu: požaduje se preventivní kampaň v Le Figaro , 23. října 2008, strana 11
- Zvýšené riziko rakoviny prsu u postmenopauzálních žen na základě jejich přírůstku hmotnosti
- Béatrice Dirat; Adipocyty spojené s rakovinou vykazují aktivovaný fenotyp a přispívají k invazi rakoviny prsu ; Cancer Research, doi: 10.1158 / 0008-5472.CAN-10-3323 Cancer Res 1. dubna 2011 71; Souhrn 2455 )
- B. Dirat a kol. Výzkum rakoviny , 1 st 04. 2011
- Studie ukazující korelaci mezi rakovinou prsu a spotřebou živočišných tuků z roku 1986
- Studie o identifikovaných faktorech rakoviny ve Španělsku
- Příjem tuku v potravě a riziko rakoviny prsu: případová studie v Číně
- Závěry práce podle INSERM a Institut Gustave-Roussy zaměřené na hodnocení role různých mastných kyselin na vývoj rakoviny prsu, z krevních testů shromážděných od roku 1995 do roku 1998 mezi 25000 z 100000 žen následuje jako rámci tzv studie E3N .
- (in) růstový faktor zvyšuje riziko rakoviny
- (in) Mléko, mléčné výrobky a příjem laktózy a riziko rakoviny vaječníků: Metaanalýza epidemiologických studií , International Journal of Cancer , sv. 118, číslo 2, str. 431-441
- (in) Variace plazmatického inzulinu podobného růstového faktoru-1 a inzulínového růstového faktoru vázajícího protein-3: Osobní a životní styl (USA)
- „Andes Report, p76 / 210“
- (in) „Spotřeba syrového nebo ohřátého mléka od různých druhů: Hodnocení možných nutričních a zdravotních přínosů, str. 4/14
- (in) „Sdružení obsahu IGF-1 s plnotučným mlékem s nízkým obsahem tuku a nízkým obsahem tuku v Mexiku“
- (in) Příjem mléčných výrobků, vápníku a vitaminu D a riziko rakoviny prsu
- (in) Mléčné výrobky a riziko rakoviny prsu
- [PDF] Zpráva Alkohol a riziko rakoviny (60 stran), National Cancer Institute a Nacre network, 2007)
- Xue F, Willett WC, Rosner BA, Hankinson SE, Michels KB, Kouření cigaret a výskyt rakoviny prsu , Arch Intern Med, 2011; 171: 125-133
- (en) Lundqvist J, M Norlin, Wikvall K, „ 1α, 25-dihydroxyvitamin D (3) vykazuje tkáňově specifické účinky na metabolismus estrogenu a androgenu “ , Biochim Biophys Acta ,ledna 2011( PMID 21262387 , DOI 10.1016 / j.bbalip.2011.01.004 )
- (en) Napoli N, Vattikuti S, Ma C a kol. , „ Vysoká prevalence nízké vitaminu D a pohybového stížností u žen s rakovinou prsu “ , prsu J. , sv. 16, n O 6,2010, str. 609–16 ( PMID 21070438 , DOI 10.1111 / j.1524-4741.2010.01012.x )
- (in) Grant WB, Peiris AN, „ Role of possible serum 25-hydroxyvitamin D in black-white Health Disparities in the United States “ , J Am Med Dir Assoc , sv. 11, n o 9,listopadu 2010, str. 617–28 ( PMID 21029996 , DOI 10.1016 / j.jamda.2010.03.013 )
- (in) Engel P Fagherazzi G, S Mesrine, Boutron-Ruault MC, Clavel-Chapelon F, „ Společné účinky dietního vitaminu D a vystavení slunci jsou rizikem rakoviny prsu: výsledky francouzské kohorty E3N “ , Cancer Epidemiol. Biomarkery Předchozí , sv. 20, n o 1,ledna 2011, str. 187–98 ( PMID 21127286 , DOI 10.1158 / 1055-9965.EPI-10-1039 )
- (in) Mamografická hustota a riziko detekce rakoviny prsu a Norman F. Boyd, Helen Guo, Lisa J. Martin, Limei Sun, Jennifer Stone, Eve Fishell, Roberta A. Jong, Greg Hislop, Anna Chiarelli, Salomon Minkin, Martin J. Yaffe, New Eng J Med , 2007; 356: 227-236
- (en) Travis LB, Hill D, Dores GM, Gospodarowicz M, van Leeuwen EF, Holowaty E et al. " Kumulativní absolutní riziko rakoviny prsu u mladých žen léčených pro Hodgkinův lymfom " J Natl Cancer Inst . 2005; 97: 1428-37
- (in) Einstein AJ, Henzlova MJ, Rajagopalan S, „ Odhad rizika rakoviny související s radiační expozicí z 64- řezné počítačové tomografie koronární angiografie “ JAMA 2007; 298: 317-323
- (in) Kolstad HA, „ Práce na noční směny a riziko rakoviny prsu a dalších druhů rakoviny - kritický přehled epidemiologických důkazů “ Scand J Work Around Health . 2008; 34: 5-22
- Chronicky se měnící světelné cykly zvyšují riziko rakoviny prsu u myší
- (en) Wise J, „ Dánští pracovníci na noční směny s rakovinou prsu podle data kompenzace “ BMJ . 2009; 338: b1152
- (in) Stuebe AM, Willett WC, Fei Xue, Michels KB, „ Kojení a výskyt premenopauzálního karcinomu prsu ,“ Arch Intern Med . 2009; 169 (15): 1364-1371
- „Dobrovolné ukončení těhotenství nezvyšuje riziko rakoviny prsu“ (WHO, zveřejněno online v červnu 2000)
- Silva IdS, Stavola BD, McCormack V, Kolaborativní skupina pro prenatální rizikové faktory a následné riziko rakoviny prsu (2008), „ Velikost porodu a riziko rakoviny prsu: Re-analýza údajů jednotlivých účastníků z 32 studií “ ( archiv • Wikiwix • Archive.is • Google • Co dělat? ) (Přístup 2. srpna 2017 ) . PLoS Med 5 (9): e193
- Národní institut proti rakovině, rakovina prsu u mužů .
- Maalej M, Hentati D, Messai T, Kochbati L, El May A, Mrad K, Romdhane KB, Ben Abdallah M, Zouari B. Rakovina prsu v Tunisku v roce 2004: komparativní klinická a epidemiologická studie. Býčí rakovina. Únor 2008; 95 (2): E5-9.
- Antoniou A, Pharoah PD, Narod S et als. Průměrná rizika rakoviny prsu a vaječníků spojená s mutacemi BRCA1 nebo BRCA2 zjištěnými v sériích nevybraných pro rodinnou anamnézu: kombinovaná analýza 22 studií , Am J Hum Genet, 2003; 72: 1117-1130
- Robson ME, Chappuis PO, Satagopan J, et al. Kombinovaná analýza výsledku po rakovině prsu: rozdíly v přežití na základě stavu mutace BRCA1 / BRCA2 a podávání adjuvantní léčby , Breast Cancer Res 2004; 6: R8-R17
- Rennert G, Bisland-Naggan S, Barnet-Griness O, et al. Klinické výsledky rakoviny prsu u nositelů mutací BRCA1 a BRCA2 , N Engl J Med 2007; 357: 115-123
- John EM, Miron A, Gong G a Als. [2007; 298 (24): 2869-2876 Prevalence patogenních nosičů mutací BRCA1 v 5 rasových / etnických skupinách v USA ], JAMA, 2007; 298: 2869-2876
- Antoniou AC, Casadei S, Heikkinen T et al. Riziko rakoviny prsu v rodinách s mutacemi v PALB2 , N Engl J Med, 2014; 371: 497-506
- In situ rakovina prsu na webu asociace pro screening rakoviny v Meurthe et Moselle, konzultována 13. ledna 2016
- „Rakovina prsu: iluze screeningu“, Coisne S a Lemarchand F., La Recherche , 395, březen 2006: 44-48
- Humphrey LL, Helfand M, Chan BKS, Woolf SH, Screening rakoviny prsu: Souhrn důkazů pro pracovní skupinu preventivních služeb USA , Ann Intern Med , 2002: 137: 347-360
- Výsledky dvoumístního testu mamografického screeningu nejsou kompatibilní se současnými oficiálními švédskými statistikami o rakovině prsu . Zahl PH, Peter C. Gøtzsche , Andersen JM, Maehlen J. Dan Med Bull. 2006 listopad; 53 (4): 438-40.
- Berg WA, Blume JD, Cormack JB, Kombinovaný screening s ultrazvukem a mamografií vs. samotná mamografie u žen se zvýšeným rizikem rakoviny prsu JAMA, 2008; 299: 2151-2163
- Leach MO, Boggis CR, Dixon AK a kol. Screening pomocí magnetické rezonance a mamografie britské populace s vysokým familiárním rizikem rakoviny prsu: prospektivní multicentrická kohortní studie (MARIBS) , Lancet, 2005; 365: 1769-78
- Kösters JP, Peter C. Gøtzsche , Pravidelné samovyšetření nebo klinické vyšetření pro včasnou detekci rakoviny prsu , Cochrane Database of Systematic Reviews 2003, 2. vydání. Č.: CD003373. DOI: 10.1002 / 14651858.CD003373
- "Niramai využívá termální zobrazování a AI k revoluci v diagnostice rakoviny prsu"
- „You tube, Prsní termografie“
- „You tube: Mammography and Thermal Imaging“
- „Ncbi, 2014: Nový model pro inteligentní detekci rakoviny prsu na termogramových obrázcích.“
- „Březen 2017: Podpůrný neinvazivní nástroj pro diagnostiku rakoviny prsu pomocí termografické kamery jako senzoru“
- „10 Systematic Reviews in Pharmacy, Vol 9, 1. vydání, leden-prosinec, 2018, Vliv termografie na detekci rakoviny prsu“
- „2012, Břidlice: Rakovina prsu: francouzský skandál?“
- "Termografie pro detekci rakoviny prsu"
- "Infračervené zobrazování prsou - přehled, str. 18/22"
- [článek - [související] „Francie-informace, 2019: Britská turistka objevila rakovinu prsu ... při návštěvě muzea“]
- Warner E, Screening rakoviny prsu , N Engl J Med, 2011; 365: 1025-1032
- Miller AB, To T, Baines CJ, Wall C, Canadian National Breast Screening Study-1: Mortality rakoviny prsu po 11 až 16 letech sledování: randomizovaná screeningová studie mamografie u žen ve věku 40 až 49 let , Ann Intern Med, 2002; 137: 305-312
- Moss SM, Cuckle H, Evans A, Johns L, Waller M, Bobrow L, Vliv mamografického screeningu od 40 let na úmrtnost na rakovinu prsu při sledování 10 let: randomizovaná kontrolovaná studie , Lancet, 2006; 368: 2053-2060
- Zackrisson S, Andersson I, Janzon L, Manjer J, Garne JP, Míra nadměrné diagnostiky rakoviny prsu 15 let po ukončení mamografické screeningové studie Malmö: následná studie , BMJ, 2006; 332: 689-92
- Welch HG, Schwartz LM, Woloshin S, Důsledky screeningu na rakovinu prsu: 1 ze 4 rakovin detekovaných mamografií jsou pseudokancery , BMJ, 2006; 332: 727
- Jørgensen KJ, Peter C. Gøtzsche , Overdiagnosis ve veřejně organizovaných mamografických screeningových programech: systematický přehled trendů výskytu , BMJ, 2009; 339: b2587
- Zahl PH, Maehlen J, Welch HG, Přirozená historie invazivních karcinomů prsu detekovaných screeningovou mamografií , Arch Intern Med, 2008; 168: 2311-6
- [1] .
- "Porucha bakterií Methylobacterium v rakovinné prsní tkáni"
- „EverZen: Jaká je míra přežití rakoviny prsu?“
- od Cabarrot E. Přirozená historie rakoviny prsu. Lékařsko-chirurgická encyklopedie . Vědecké a lékařské edice Elsevier SAS, Paříž. Gynecology, 865-A-10, 2000.
- Zánětlivý karcinom prsu: otázky a odpovědi na webových stránkách National Cancer Institute .
- (in) X. Dai , „ Klasifikace vnitřního podtypu rakoviny prsu, klinické použití a budoucí trendy “ , Am J Cancer Res , sv. 5, n o 10,15. září 2015, str. 2929–2943 ( číst online ).
- (in) E. Charaffe-Jauffret , „ Profilování genové exprese buněčných linií prsu identifikovalo potenciální nové bazální markery “ , Oncogene , sv. 25,6. dubna 2006, str. 2273–2284 ( číst online ).
- „Genomická revoluce“ , 1 min 33 s / 3 min
- „Cílená terapie 3m39 / 5m33“
- van 't Veer LJ, Dai H, van de Vijver MJ a Als. Profilování genové exprese předpovídá klinický výsledek rakoviny prsu , Nature, 2002; 415: 530-536
- Paik S, Shak S, Tang G a Als. Multigenový test k předpovědi recidivy tamoxifenem ošetřeného karcinomu prsu s negativními uzlinami , N Engl J Med, 2004; 351: 2817-2826
- Wang Y, Klijn JG, Zhang Y a Als. Profily genové exprese k předpovědi vzdálených metastáz primárního karcinomu prsu negativního na lymfatické uzliny , Lancet, 2005; 365: 671-679
- Význam MA, Somji S, Lamm DL, Garrett SH, Slovinský F, Todd JH, Význam DA. Nadměrná exprese metalothioneinové izoformy 3 je spojena s rakovinou prsu, která má špatnou prognózu . Am J Pathol 159: 21–26, 2001.
- Nartey N, Cherian MG, Banerjee D. Imunohistochemická lokalizace metalothioneinu v lidských nádorů štítné žlázy . Am J Pathol 129: 177–182, 1987.
- Haerslev T, Jacobsen K, Nedergaard L, Zedeler K. Imunohistochemická detekce metalothioneinu v primárních karcinomech prsu a jejich metastázách v axilárních lymfatických uzlinách. Pathol Res Pract 190: 675–681, 1994. 64.
- Haerslev T, Jacobsen K, Zedeler K. Prognostický význam imunohistochemicky detekovatelného metalothioneinu v primárních karcinomech prsu. APMIS 103: 279–285, 1995.
- Fresno M, Wu W, Rodriguez JM, Nadji M. Lokalizace metalothioneinu v karcinomech prsu. Imunohistochemická studie. Virchows Arch A Pathol Anat Histopathol 423: 215–219, 1993.
- 5. mezinárodní konference o Metalothionein SYMPÓZIUM Papíry Metalothionein jako prognostického biomarkeru v rakovině prsu Boon-Huat Bay, Rongxian Jin, Jingxiang Huang a Puay-Hoon Tan ( „ Shrnutí “ ( Archiv • Wikiwix • Archive.is • Google • Co dělat? ) (přístup 2. srpna 2017 ) a „celý článek PDF (6 stránek) “ ( Archiv • Wikiwix • Archive.is • Google • Co dělat? ) (přístup 2. srpna 2017 ) )
- Ioachim E, Tsanou E, Briasoulis E, Batsis Ch, Karavasilis V, Charchanti A, Pavlidis N, Agnantis NJ. Klinickopatologická studie exprese hsp27, pS2, katepsinu D a metalothioneinu u primárního invazivního karcinomu prsu . Prsa 12: 111–119, 2003.
- Surowiak P, Matkowski R, Materna V, Gyorffy B, Wojna A, Pudełko M, Dziegiel P, Kornafel J, Zabel M. Elevated metalothioneinu (MT) exprese v invazivní duktální karcinom prsu předpovídá tamoxifen odpor . Histol Histopathol 20: 1037–1044, 2005.
- [PDF] Webové stránky Národní organizace liberálních sester
- Mansel RE, Fallowfield L, Kissin M a kol. Randomizovaná multicentrická studie biopsie sentinelové uzliny versus standardní axilární léčba operabilního karcinomu prsu: studie ALMANAC , J. Natl Cancer Inst. , 2006; 98: 599-609
- Erica J Weinstein , Jacob L Levene , Marc S Cohen a Doerthe A Andreae , „ Místní anestetika a regionální anestézie versus konvenční analgezie pro prevenci přetrvávající pooperační bolesti u dospělých a dětí “, Cochrane Database of Systematic Reviews ,21. června 2018( ISSN 1465-1858 , PMID 29926477 , PMCID PMC6377212 , DOI 10.1002 / 14651858.cd007105.pub4 , číst online , přístup k 21. červenci 2020 )
- (en) Clarke M, Collins R, S Darby et al. „Účinky radioterapie a rozdíly v rozsahu chirurgického výkonu u časného karcinomu prsu na lokální recidivu a 15leté přežití: přehled randomizovaných studií“ Lancet 2005; 366: 2087-106
- (en) Henson KE, McGale P, Taylor C, Darby SC. „Úmrtnost na srdeční choroby a rakovinu plic související s radiací více než 20 let po radioterapii na rakovinu prsu“ British Journal of Cancer 20. prosince 2012 DOI : 10.1038 / bjc.2012.575
- „ Rakovinu lze léčit během těhotenství “ (přístup 2. října 2015 )
- „ Rakovina prsu: krevní test k předpovědi dopadu radioterapie “ , v časopise Santé (přístup 27. ledna 2016 )
- (en) Romond EH, Perez EA, Bryant J et al. „Trastuzumab plus adjuvantní chemoterapie pro operabilní HER2-pozitivní karcinom prsu“ N Engl J Med. 2005; 353: 1673-84
- " Medscape France - Lékařské informace a zdroje pro lékaře | Medscape France ” , na francais.medscape.com (přístup 4. září 2018 )
- (en-GB) John Wiley & Sons Ltd a The Atrium, Southern Gate , „Společnost Ontruzant se uvádí na trh jako první biologicky podobný přípravek Herceptin ve Velké Británii | Pharmafile ” , na www.pharmafile.com (přístup 4. září 2018 )
- (en) Miller K, Wang M, Gralow J a kol. "Paclitaxel plus bevacizumab versus paklitaxel samotný pro metastatický karcinom prsu" N Engl J. Med. 2007; 357: 2666-76.
- Shrnutí stanoviska Haute Autorité de Santé (Francie), květen 2011
- (en) Geyer a kol. „Lapatinib plus Capecitabine pro HER2-pozitivní pokročilý karcinom prsu“ ( Archiv • Wikiwix • Archive.is • Google • Co dělat? ) (Přístup 2. srpna 2017 ) N Engl J Med. 2006; 355: 2733-43.
- Pro Anastrozol , rakoviny endometria menší, méně cerebrovaskulární ischemie, méně hluboká žilní trombóza, ale více zlomeniny a bolesti kloubů. U letrozolu méně žilních tromboembolických příhod, ale více artralgie, zlomenin, srdečních problémů a vysokého cholesterolu
- Colditz, GA a Bohlke, K. (2014), Priority pro primární prevenci rakoviny prsu. CA: A Cancer Journal for Clinicians, 64: 186–194. doi: 10,3322 / caac.21225
- Monografický program IARC klasifikuje kombinované kombinované antikoncepce a monopauzální hormonální terapii jako karcinogeny , tisková zpráva Mezinárodní agentury pro výzkum rakoviny , 29. července 2005.
- (en) Chavez-MacGregor M Elias SG, Onland-C Moret a kol. Riziko rakoviny prsu po menopauze a kumulativní počet menstruačních cyklů , Cancer Epidemiology Biomarkers & Prevention, 2005; 14: 799-804
- „Rakovina prsu: jsou požadovány preventivní kampaně“ Le Figaro , 23. října 2008
- (in) E. Riboli et al ". Populační studie a sběr údajů o evropském prospektivním výzkumu rakoviny a výživy (EPIC) " Výživa pro veřejné zdraví , sv. 5, n O 6B,2002, str. 1113-1124 ( PMID 12639222 , číst online [html] , přistupováno 16. dubna 2013 )
- (in) R. Zamora-Ros et al., „ Příjem flavonoidů a lignanů ve stravě a riziko rakoviny prsu představují riziko selonové menopauzy a stavu hormonálních receptorů ve studii European Prospective Investigation into Cancer and Nutrition (EPIC) „ Výzkum a léčba rakoviny prsu ,2013( PMID 23572295 , číst online [html] , přístup k 16. dubnu 2013 )
- Závěr studie Zdravé stravování a život žen (WHEL), publikovaná v létě 2007 v JAMA
- Experiment provedený společností INSERM v Tours (zdroj: Science et Avenir z dubna 2008)
- Bevers, Therese B, Důkazy pro raloxifen jako látku snižující riziko rakoviny prsu u postmenopauzálních žen , JNCCN, 2007; 5: 817-822
- Nelson HD, Smith MB, Griffin JC, Fu R, Užívání léků ke snížení rizika primárního karcinomu prsu , Ann Intern Med, 2013; 158: 604-614
- (in) Nora E Carbine , Liz Lostumbo Judi Wallace a Henry Ko , „ Mastektomie snižující riziko pro prevenci primárního karcinomu prsu “ , Cochrane Database of Systematic Reviews ,5. dubna 2018( PMID 29620792 , PMCID PMC6494635 , DOI 10.1002 / 14651858.CD002748.pub4 , číst online , přistupováno 13. května 2019 )
- (in) Nicolas Favez , Sarah Cairo Notari , Tania Antonini a Linda Charvoz , „ Přichycení a uspokojení točivého momentu jako prediktory vyjádřené emoce u žen čelících rakovině prsu a jejich partnerů v bezprostředním pooperačním období “ , British Journal of Health Psychology , let. 22, n o 1,1 st 02. 2017, str. 169–185 ( ISSN 2044-8287 , DOI 10.1111 / bjhp.12223 , číst online , přístup k 23. srpnu 2017 )
- „ Marie Reno - Růžový říjen - Vrchol novinky - 27. září 2019 - Marie Réno - Vrchol novinky na Rire & Chansons - Rire & Chansons “ , na Rire & Chansons.fr (přístup 7. října 2019 )
Podívejte se také
Související články
- Prsa
- Rakovina vaječníků
- Rakovina dělohy
- Mastektomie , protéza
- Mitoxantron
- Kognitivní poruchy po chemoterapii
- Atossa
- Oncotype DX
- Seintinelles
externí odkazy
- Autoritní záznamy :
- Poznámky v obecných slovnících nebo encyklopediích : Brockhaus Enzyklopädie • Encyklopedie Britannica
- Zdroje související se zdravím :
- Verze ICD-10: 2016
- MalaCards
- Národní onkologický institut
- Tezaurus NCI
- Orphanet
- (en) Mezinárodní klasifikace primární péče
- (en) Ontologie nemocí
- (en) DiseasesDB
- ( fr ) Mendelovo dědictví u lidí
- ( fr ) Mendelovo dědictví u lidí
- (sv) internetový lék
- (en + es) MedlinePlus
- (no + nn + nb) Store medisinske leksikon
- Rakovina prsu na webových stránkách zdravotního pojištění
- www.cancerdusein.org Stránka „Asociace proti rakovině prsu, Parlons-en! », Na počátku měsíce října Rose ve Francii od roku 1994 zvyšovala povědomí o boji proti rakovině prsu a včasném odhalení
- Rakovina prsu na webových stránkách Národní federace pro boj proti rakovině
- Kategorie rakoviny prsu v adresáři dmoz
- GRCS, skupina pro výzkum rakoviny prsu výzkumného centra CHUM v Montrealu
- Radio Curie Informační webradio věnované ženám s rakovinou prsu a jejich blízkým