Epilepsie
Epilepsie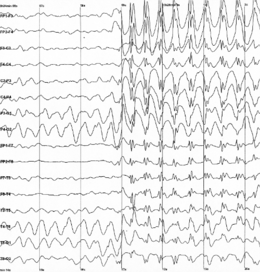 Elektroencefalogram charakteristický pro epileptické záchvaty.
Elektroencefalogram charakteristický pro epileptické záchvaty.
| Specialita | Neurologie a epileptologie |
|---|
| CISP - 2 | N88 |
|---|---|
| ICD - 10 | G40 - G41 |
| CIM - 9 | 345 |
| Nemoci DB | 4366 |
| MedlinePlus | 000694 |
| eMedicína | 1184846 |
| eMedicína | neuro / 415 |
| Pletivo | D004827 |
| Příčiny | Novorozenecká asfyxie ( in ) |
| Léky | Acetazolamid , primidon , zonisamid ( v ) , diazepam , fosfenytoin ( v ) , karbamazepin , retigabin , clonazepam , perampanel ( v ) , ethosuximid , felbamát ( v ) , oxkarbazepin , clobazam , gabapentin , lamotrigin , lacosamid , Brivaracetam ( v ) , vigabatrin , topiramát , fenytoin , levetiracetam , fenobarbital , pregabalin , brivaracetam ( en ) , karbamazepin , feneturid ( en ) , topiramát , methuxuximid ( en ) , methylfenobarbital ( en ) , vigabatrin , ethotoin ( en ) a felbamát ( en ) |
Epilepsie , nazývaný také zlo epilepsii , je onemocnění, neurologická , která postihuje více než 50 milionů lidí po celém světě. Je definována jako skupina nemocí, jejichž společným bodem je mozková predispozice ke generování epileptických „záchvatů“ zvaných „nevyprovokovaných“, to znamená spontánních, nevysvětlených bezprostředním kauzálním faktorem.
Epileptický záchvat je charakterizován přechodným funkčním poškozením v populaci neuronů v důsledku epileptického „výtoku“:
- buď omezeno na oblast mozku (tzv. „částečná“ krize);
- nebo zahrnující obě mozkové hemisféry současně (tzv. „generalizovaná“ krize).
Epilepsie obvykle začíná během dětství nebo dospívání, nebo po 65. roce věku, vzácněji po 30. roce života. U starších osob zvyšuje riziko srdečních onemocnění a cévní mozkové příhody. Jedna třetina pacientů trpí refrakterní epilepsií a mají záchvaty navzdory použití antiepileptik.
Predisponujícím faktorem může být genetický, lézivní (mozková léze přítomná od narození, malformativní nebo získaná během života, jako je cévní mozková příhoda nebo komplikace těžkého poranění hlavy ), toxický (některé léky, jako je tramadol, který snižuje prahovou hodnotu pro epileptologen) nebo jako (například abnormalitu elektroencefalogramu lze považovat za predisponující).
Neexistuje jediná epilepsie, ale mnoho různých forem, které způsobují epileptické záchvaty, které jsou samy o sobě velmi rozmanité; nejčastější jsou generalizované tonicko-klonické záchvaty zvané křeče , myoklonické záchvaty, absence epilepsie , jednoduché parciální záchvaty, komplexní parciální záchvaty.
Epilepsie se vyznačuje dvěma základními rysy:
- jeho charakter je buď „generalizovaný“ (záchvaty se okamžitě týkají dvou mozkových hemisfér), nebo „částečný“ (záchvaty se týkají pouze omezené populace neuronů);
- jeho etiologie („ idiopatická “ nebo „ genetická “ a „ symptomatická “ nebo „ strukturální / metabolická “ podle staré a nové terminologie).
U lidí s epilepsií je nástup záchvatu často způsoben neobvyklou únavou, nedostatkem spánku nebo úzkostí. V menšině takzvaných „fotosenzitivní“ případy, přerušované světlo stimulace (například záblesková nebo „záblesk světla“ ), může být příčinou záchvatů.
Etymologie
V řečtině slovo epilepsie nebo epilepsie znamená: „akt zabavení, zmocnění se něčeho, útoku, odposlechu, náhlého zastavení“. Pochází ze starořečtiny: „ἐπιλαμβάνειν“ (epilambanein), což znamená „zaskočit“.
Termín „ mal comitial “ pochází ze skutečnosti, že římská komitace musela být přerušena, když někdo měl krizi považovanou za ekvivalent špatných záštit , Římané byli velmi pověrčiví.
Příčiny
Existuje mezinárodní klasifikace epilepsií (in) . Příčin epilepsie je velmi mnoho, každý může být zasažen epileptickým záchvatem, aniž by „byl epileptik“. Řada podmínek snižuje odolnost proti šíření úrazu elektrickým proudem v mozku. Za epileptický záchvat by byl zodpovědný pokles epileptogenního prahu.
Příležitostné záchvaty, ke kterým dochází za určitých podmínek, mohou být způsobeny zejména febrilními křečemi, hypoglykemií , iontovými poruchami , hypokalcémií , hyponatrémií , alkoholismem , akutní intoxikací, vysazením alkoholu, předávkováním léky ( teofylin ) nebo vysazením antiepileptik ( benzodiazepiny ).
Symptomatické epilepsie mohou být způsobeny mozkovým nádorem , mozkovou mrtvicí , encefalitidou , traumatem hlavy a Alzheimerovou chorobou (jde o neznámou komplikaci, ale nesystematickou a v pokročilém stádiu této patologie). V případě traumatu hlavy cerebrální kontuze se ztrátou vědomí po traumatu bez prokázaného poškození mozku zdvojnásobuje riziko vzniku epilepsie. Toto riziko se zvyšuje více než 10 let po první nehodě.
Mezi další typy epilepsie patří kryptogenní epilepsie (viz výše syndromy epilepsie), u nichž existuje podezření na organickou příčinu, ale které nelze prokázat, idiopatická epilepsie (není známa nebo existuje podezření na příčinu), Huntingtonova chorea (vyskytuje se většinou u mladých lidí) a epilepsie u v kontextu syndromu kruhového chromozomu 20 .
Existují rodinné formy epilepsie, které naznačují genetickou příčinu, ale není snadné ji studovat: záchvat u jednotlivce může nastat z několika důvodů a ne všechny křeče jsou způsobeny epileptickým onemocněním, ale při překročení epileptogenního prahu; epileptická onemocnění jsou pouze postižení mající jako důsledek pokles této prahové hodnoty na neobvykle nízkou úroveň. Tento práh lze snadno překročit během malých provokací, s nimiž se setkáváme v každodenním životě ( půst , alkohol, únava, silné drogy atd.).
Ukazuje se, že autoimunitní onemocnění jsou predisponujícím faktorem pro epilepsii.
Zdá se, že prenatální expozice alkoholu zvyšuje riziko epilepsie.
Febrilní záchvaty v pediatrii mohou také vést k rozvoji epilepsie, ale tato příčina je poměrně vzácná. Ve skutečnosti se u přibližně 1 ze 40 dětí vyvine epilepsie po epizodách febrilních křečí v pediatrii.
Diagnostický
Příznaky a symptomy
Epilepsie je neurologický příznak způsobený dočasnou dysfunkcí mozku; někteří to říkají „zkraty“. Během záchvatu neurony (nervové buňky v mozku) náhle produkují abnormální elektrický výboj v určitých oblastech mozku.
Přestože epilepsie postihuje velké množství jinak zdravých lidí, prevalence této poruchy je běžná u lidí s mentální retardací. Naopak 30% dětí s epilepsií má také vývojové zpoždění. U dětí je poranění mozku po narození spojeno s vysokou prevalencí epilepsie (75%).
První epileptický záchvat může mít kdokoli, ale v polovině případů už nikdy nebude. Jediný záchvat není známkou epileptiky (až 10% světové populace jej má během svého života). Onemocnění je definováno výskytem nejméně dvou spontánních záchvatů. Ve skutečnosti musí být záchvaty opakovány, aby se jednalo o epilepsii. Mít jediný záchvat v životě tedy neznamená, že máte epilepsii.
U dětíU dětí epilepsie v adolescenci ustupuje v šesti z deseti případů, kdy se nervové obvody již vyvinuly. Ve dvou z deseti dalších případů lze léky vysadit po několika letech léčby bez záchvatu.
Valium a fenobarbitalu halt zprvu zabavení dítěte, ale může zhoršit po několika ošetření. Tyto léky skutečně posilují působení GABA , mediátoru mozkové inhibice, který normálně umožňuje chloridovým iontům (negativním) vstoupit do neuronu vazbou na jeho GABAR receptor (molekulový kanál). U laboratorních potkanů se však ukázalo, že GABA - po několika záchvatech - je zodpovědná za nadměrnou akumulaci chloridových iontů v neuronech. GABA pak způsobuje nadměrný výdej chloridových iontů (výdej zvýšený fenobarbitalem ). Kromě toho, jak krize postupuje, transportér KCC2 - který vylučuje chloridové ionty - funguje méně dobře, zatímco NKCC1 - další kotransporter, který vylučuje chloridové ionty - nadále funguje. Časné diuretikum předepsané s fenobarbitalem , zpomalením aktivity NKCC1, by snížilo riziko krize.
Zobecněné krizeTonicko-klonický záchvat neboli „ grand mal “ představuje nejpozoruhodnější formu epileptického záchvatu. Pacient náhle ztrácí vědomí a jeho tělo vykazuje projevy vyvíjející se ve třech fázích: tonická fáze, způsobující ztuhnutí, kontrakce všech svalů končetin, trupu a obličeje včetně okulomotorických a žvýkacích svalů ; klonická fáze způsobující křeče, poruchy kontrakcí stejných svalů a zotavení, stertorózní fáze ( ztráta vědomí trvající několik minut až několika hodin), charakterizovaná hlučným dýcháním v důsledku bronchiální kongesce. Tato fáze je fází intenzivní relaxace, během níž je možné, ale nikoli systematické, ztrácet moč . Návrat k vědomí je pozvolný, často dochází k postkritickému zmatku a absenci vzpomínky na krizi.
Absence
| Specialita | Neurologie a epileptologie |
|---|
| CISP - 2 | N88 |
|---|---|
| ICD - 10 | G40.3 , G41.1 |
| Nemoci DB | 4366 |
| MedlinePlus | 000694 |
| eMedicína | 1184846 |
| Pletivo | D004827 |
| Příčiny | Novorozenecká asfyxie ( in ) |
| Léky | Acetazolamid , primidon , zonisamid ( v ) , diazepam , fosfenytoin ( v ) , karbamazepin , retigabin , clonazepam , perampanel ( v ) , ethosuximid , felbamát ( v ) , oxkarbazepin , clobazam , gabapentin , lamotrigin , lacosamid , Brivaracetam ( v ) , vigabatrin , topiramát , fenytoin , levetiracetam , fenobarbital , pregabalin , brivaracetam ( en ) , karbamazepin , feneturid ( en ) , topiramát , methuxuximid ( en ) , methylfenobarbital ( en ) , vigabatrin , ethotoin ( en ) a felbamát ( en ) |
Absence jsou častou formou epilepsie a týkají se téměř výhradně dětí (do puberty ). Projevují se náhlou ztrátou kontaktu se sklovitým pohledem, reaktivitou na podněty , klonickými jevy (mrknutí víček , křeče obličeje, žvýkání), někdy tonikem (ztuhnutí kmene) nebo vegetativním (ztráta moči, hypersalivace ) . V typických nepřítomnostech je ztráta vědomí a návrat k vědomí náhlý, absence trvá několik sekund. Pády na zem jsou vzácné. V některých případech nepřítomnosti nepředcházejí ani varovné příznaky, ani jí nenasleduje konkrétní pocit. Bez vnějšího svědectví epileptický člověk také někdy nemá možnost vědět, že dostal záchvat. Jsou současné s charakteristickou aktivitou EEG : špičkové vlny 3 Hz, dvoustranné, symetrické a synchronní.
Bez léčby lze absence opakovat desetkrát až stokrát denně.
Myoklonus , také příčinou, projevuje náhlým záškuby, rytmické, intenzivní, bilaterální nebo jednostranné a synchronní, na paže nebo nohy , bez ztráty vědomí, ale způsobuje zem padá.
Diagnóza však není vždy zřejmá. Tak synkopa srdečního původu, se může projevit, kromě ztráty vědomí, klonické pohyby. Implantabilní srdeční Monitor tak může opravit celou řadu chybných diagnóz epilepsie, které jsou „vyléčeny“ umístěním na kardiostimulátoru .
Částečné záchvatySymptomatologie je extrémně polymorfní (symptomů může být mnoho): epileptické ohnisko je ohraničeno na omezenou oblast mozku a způsobuje klinické příznaky korelované s postiženou oblastí. Známky mohou být kterékoli z následujících:
- z halucinací smyslovým (zrakový, chuťové, závrať)
- abnormální pohyby (fokální tonicko-klonická krize) nebo ochrnutí svalů končetin, hlavy, hlasu atd.
- poruchy citlivosti (necitlivost, parestézie )
- psychiatrické poruchy, jako je dysmnesie ( flashbacky nebo ecmnesia ), psychotické halucinace, metamorphopie (pocit zkreslení předmětů) a fobické úzkosti
- jazykové poruchy na expresivní a / nebo na receptivní straně: změny v rychlosti řeči, ztráta srozumitelnosti, porucha porozumění atd.
- poruchy vegetativního nervového systému :
- tachykardie , hypotenze , zvracení , průjem , dyspepsie (poruchy trávení), hyper-slinění, gastralgie , gastroezofageální reflux .
Jednoduché parciální záchvaty nejsou na rozdíl od komplexních parciálních záchvatů doprovázeny poruchami vědomí. V některých případech mohou být parciální záchvaty generalizovány (tonicko-klonické) ve druhém kroku rozšířením epileptického záchvatu do celého mozku .
Epileptické syndromy
Byla individualizována řada epileptických syndromů charakterizovaných klinickým pozadím, epileptickými příznaky a výsledky elektroencefalogramu .
- Westův syndrom : závažný stav postihující kojence do jednoho roku věku. Charakterizovány křečemi, psychomotorickými poruchami se špatným intelektuálním vývojem a elektroencefalogramem s typickou hypsarytmií . Dítě bude mít závažné neurologické následky , s nízkým procentem výjimek.
- Lennox-Gastautův syndrom : závažný stav postihující malé děti od dvou do šesti let. Diagnostikují se generalizované tonické záchvaty nebo vícedenní nepřítomnosti. Typický je také elektroencefalogram mezi dvěma záchvaty. Dítě bude mít obvykle více či méně závažné neurologické následky. Vzácné případy však mohou postupovat bez následků.
- Dravetův syndrom , dlouho nazývaný „těžká myoklonická epilepsie v dětství“ nebo NMSD, zahrnuje záchvaty citlivé na horečku, které mohou být generalizované nebo částečné. Často začíná mezi 4 až 8 měsíci u kojence bez anamnézy nebo již existujícího zpoždění, ale může začít později a u kterého se zpoždění projeví až v průběhu druhého roku. Epilepsie začíná konvulzivními záchvaty, jednostrannými nebo generalizovanými, spontánními nebo způsobenými horečkou nebo dokonce vakcínou; vývoj se liší podle případů, ale často se vyznačuje nestabilitou chování, motorickými schopnostmi a zpožděním jazyka. (zdrojová epilepsie Francie)
- Syndrom FIRES (syndrom febrilní epilepsie související s infekcí): forma epilepsie, která postihuje děti ve věku od tří do patnácti let.
- Epilepsie absence dítěte
- Juvenilní myoklonická epilepsie : onemocnění objevující se v dospívání tvořené myoklonickými záchvaty s abnormálním elektroencefalogramem. Příznivý vývoj. Je charakterizován nekontrolovanými svalovými křečemi, jejichž elektrické signály do mozku trvají (obvykle) několik tisícin sekundy. Během krize trvající několik minut se objevují určité smyslové ztráty, včetně neschopnosti najít slova k vyjádření myšlenky a také absence časoprostorových smyslů. Doposud žádný lék nemůže formálně zastavit myoklonický epileptický záchvat (mladistvý nebo ne), ale některá léčba nyní umožňují zmírnění záchvatů v průběhu let.
- Frontální epilepsie s nočními záchvaty
- Febrilní křeče u dětí: tyto křeče jsou generalizované (tonicko-klonické) a objevují se u dětí ve věku od šesti měsíců do pěti let během hypertermie bez ohledu na jejich původ - s výjimkou meningitidy, která je přímými příčinami záchvatů. Tyto děti mají větší citlivost než jiné děti na křeče v horečnatém kontextu (během horečky). Tento stav s věkem mizí. Elektroencefalogram je mezi útoky téměř normální.
Klinické údaje
Jsou to první informace shromážděné, když pacient předloží diagnózu své epilepsie. Shromažďují výsledky souboru testů a otázek, které umožňují rychle poskytnout informace o typu epilepsie nebo alespoň upřednostnit určité oblasti výzkumu příčin onemocnění. Jsou diagnostikovány čtyři kategorie:
- anamnéza onemocnění pacienta: neurolog se pokusí dotazováním pacienta a jeho rodiny určit možný původ onemocnění: věk nástupu prvních příznaků, pády, úrazy hlavy, rodinná anamnéza atd. ;
- semiologie typického záchvatu: pacient a jeho okolí se pokouší popsat průběh záchvatů (křeče, absence, pády, ztuhlost, křeče atd.). Tuto semiologii bude možná nutné specifikovat během hospitalizace pomocí EEG-videa (kombinované EEG a videozáznamy). Způsob, jakým se záchvaty odehrávají, umožňuje v mnoha případech určit umístění epileptogenního ohniska;
- neurologické vyšetření: skládá se z řady testů, které slouží ke stanovení případných deficitů v neurologických funkcích pacienta. Testované funkce jsou hlavně motorické a senzorické funkce;
- neuropsychologické vyšetření: doplňuje neurologické vyšetření a spočívá v vyšetření vyšších funkcí pomocí standardizovaných testů vybraných podle jejich relevance (jazykové, vizuální a prostorové schopnosti, výkonné funkce a hlavně paměť). Deficity v jedné nebo více z těchto funkcí umožňují předpokládat hemisférickou lateralizaci epileptogenní zóny.
Anatomická a funkční data
Anatomické údaje umožňují upozornit na existenci poškozených mozkových struktur či nikoli, a tedy znát místo léze, které pravděpodobně bude generovat epileptické záchvaty. Tato data se zaznamenávají pomocí několika způsobů zobrazování mozku, jako jsou rentgenové obrazy, skenery nebo dokonce magnetická rezonance ( MRI ). Navíc díky pokroku v oblasti zobrazování mozku v posledních letech je nyní možné pomocí fMRI zaznamenávat oblasti fungování určitých částí mozku .
CT nebo mozekPočítačová tomografie (CT), je založena na principu kumulativní získání: několik po sobě následujících řezů se získají v různých anatomických úrovních. Před každým řezem se vyšetřovací tabulka posune o předem definovaný přírůstek. Vzdálenost oddělující dva řezy je tedy přesná pro nepohyblivé anatomické struktury, ale je velmi ovlivněna pohyby pacienta.
Indikace pro CT vyšetření v epileptologii se proto od doby, kdy došlo ke zlepšení a šíření zařízení pro zobrazování magnetickou rezonancí (MRI), zřetelně zmenšily . Jeho citlivost k detekci lézí spojených s epilepsií je skutečně poměrně nízká (15 až 35%) a je silně spojena s typem vyskytující se epilepsie, věkem nástupu onemocnění a souvisejícími neurologickými příznaky.
Existují však okolnosti, za kterých je CT stále užitečné. Především u nově diagnostikovaných epilepsií může představovat vyšetření první linie, protože zpoždění při jeho získávání je obecně velmi krátké. Je obzvláště zajímavé předepsat jej v případě prvního záchvatu spojeného s fokálními neurologickými příznaky, protože umožňuje vyloučit diagnózu rozsáhlého poškození mozku i vrozeného nebo získaného poškození mozku. CT je také jediným dostupným anatomickým zobrazovacím testem, pokud má pacient kontraindikaci k MRI .
MRIV rámci anatomické studie mozku poskytuje MRI přesnější obrazy než skener, můžeme jasně vidět různé mozkové struktury, můžeme rozlišovat šedou hmotu a bílou hmotu, můžeme také přesně vidět cévy. V epileptologii se MRI stala zkouškou volby hledání staré nebo nedávné mozkové léze na počátku epilepsie, protože její citlivost (pro detekci anomálie v epilepsii může dosáhnout 90%) a její prostorové rozlišení jsou větší než ty skeneru. Můžeme také sledovat vývoj léze pravidelným opakovaným prováděním MRI s odstupem několika měsíců nebo let. Další výhodou této modality je, že generování obrazů je založeno na principu, který je pro tělo zcela neškodný, na rozdíl od skeneru, který používá rentgenové záření.
Existují však formální kontraindikace tohoto typu vyšetření. Nemělo by se to nikdy provádět u pacientů, kteří mají kardiostimulátor, mají protézu ve středním uchu nebo jakékoli feromagnetické cizí těleso uvnitř lebky. MRI může vyžadovat použití kontrastní látky (sůl gadolinia ) vstřikovaného do krve, je také nutné, aby se zvláštní opatření v případě alergické predispozice.
Jedinou obtíží s MRI je jeho interpretace, protože neexistuje nic jako skutečně normální MRI, protože je vždy zdobeno více či méně četnými artefakty. To proto musí lékař, který analyzuje obraz, plně pochopit a mohou být zdrojem chyb při interpretaci.
Funkční zobrazováníKe studiu fungování mozku se používají funkční zobrazovací techniky. Liší se a svým způsobem doplňují MRI, které studuje její morfologii. Dnes existují hlavně dva typy funkčních zobrazovacích technik, ty s injekcí izotopu, prováděné na odděleních nukleární medicíny, a funkční MRI, která se provádí na radiologických odděleních. Tyto zkoušky však dosud nejsou široce používány a jsou stále předmětem mnoha výzkumů. Obvykle jsou předepisovány v případě parciálních epilepsií a jsou refrakterní k medikamentózní léčbě, aby představovaly možnou chirurgickou indikaci.
Izotopové techniky spočívají v injektování radioaktivního indikátoru, který pak budeme moci sledovat po řadě snímků pořízených v různých časech. Jedná se o TEMP (monofotonová emisní tomografie) a PET (pozitronová emisní tomografie). Měřením průtoku krve mozkem nebo metabolismu glukózy v mozku mohou tyto zobrazovací metody identifikovat ohniska částečné epilepsie. Tato vyšetření lze provádět mimo období krizí (interiktální vyšetření) a v tomto případě je zaměření identifikovatelné díky snížení průtoku krve nebo metabolismu. V období krize (iktální TEMP) bude kladen důraz na hyper-flow nebo hyper-metabolismus.
Funkční MRI má jiný cíl lokalizovat oblasti mozku zapojené do specifických funkcí, jako je pohyb, řeč nebo paměť, aby se s těmito oblastmi během operace setkaly. Jedná se o vyšetření, které nevyžaduje injekci kontrastního produktu a které je založeno na detekci kolísání koncentrace kyslíku v oblastech aktivovaných během vyšetření.
Elektrofyziologické údajeZáznam elektroencefalografických údajů je jediným způsobem, jak přímo prokázat epileptickou aktivitu. Ve skutečnosti, elektroencefalografie (EEG) umožňuje nahrávat přímo na elektrická aktivita na nejzákladnější úrovni neuronů. Na rozdíl od jiných technik záznamu poskytuje EEG informace v reálném čase as vynikajícím časovým rozlišením řádově milisekundy (viz obrázek). Toto vyšetření je nezbytné pro diagnostiku a klasifikaci epilepsií.
První pokusy na lidech sahají do roku 1924 a první publikace se objevily v roce 1929, i když u zvířat začaly mnohem dříve (od roku 1875 anglickým fyziologem Cato). Od té doby se jí věnuje stále více výzkumu, aby se dozvědělo více a více o související patofyziologii, povaze pozorovaných rytmů, klinické využitelnosti v různých oblastech (problém spánku, epilepsie, demence atd. Vyvolaly potenciály …). Jedním z největších témat spojených s EEG je epilepsie .
Výzkum
V neurovědě o epilepsii probíhá několik prací . Jde o porozumění biologickým korelátům toho, co je pozorováno na klinice, o popisu aktivity neuronů během epileptického záchvatu a o pochopení mechanismů zahájení záchvatu a jeho fyziologických důsledků ve víceméně dlouhodobém horizontu.
Zvířecí modely epilepsie
Jelikož se zdá, že epilepsie je více shlukem příznaků než jediné onemocnění, ke studiu biologických mechanismů epilepsie se používá několik modelů.
- U mladých potkanů nebo myší (10 až 11 dnů po narození) může být vyvolán záchvat hypertermií po dobu 30 minut, aby se vytvořil febrilní záchvat. U některých potkanů (přibližně 30%) lze pozorovat fokální záchvaty, když jsou dospělí.
- Status epilepticus ( status epilepticus ) může být způsobeno tím, intraperitoneální injekcí pilokarpinu , s agonisty muskarinových receptorů nebo kainátu , agonista receptorů glutamátu. Po tomto ošetření se u zvířete vyvine EEG profil srovnatelný s profilem status epilepticus u lidí a musí být často přerušen injekcí benzodiazepinu (valium). Několik týdnů po tomto stavu onemocnění vykazují zvířata opakované spontánní záchvaty a léze v hipokampu a dalších limbických strukturách, které naznačují sklerózu hipokampu. Tyto přípravky nebo přípravky získané injekcí do hipokampu kainátu se používají jako modely meziotemporální epilepsie.
- Existují také zvířata (krysy, myši), která mají jednu nebo více genetických mutací, díky nimž jsou epileptičtí. Zejména GAERS ( krysa s epilepsií s genetickou absencí ze Štrasburku ) objevená ve Štrasburku v roce 1982 představuje spontánní, nekonvulzivní epileptické záchvaty charakterizované zastavením chování a výskytem výbojů ve špičce na EEG. Tyto záchvaty a jejich reaktivita k určitým antiepileptikům (valproát, ethosuximid) činí z GAERS model absenční epilepsie. Ze stejných výchozích zvířat (Wistar) byla také vybrána linie potkanů bez jakéhokoli záchvatu (NEC: neepileptická kontrola).
Biologické koreláty
Během epileptického záchvatu velké množství neuronů uvolňuje akční potenciály synchronizovaným způsobem. Synchronizace neuronů je vnitřní vlastností neuronových sítí.
Pozorování EEG od zdravých subjektů odhalilo existenci různých frekvencí specifických pro mozkovou aktivitu, které odpovídají synchronizacím skupin neuronů. Zdá se, že v případě epilepsie je tato synchronizace závodní.
Přesněji řečeno, k dysfunkci dochází v synaptickém přenosu. Během tohoto přenosu neurotransmitery nenechávají presynaptické zakončení na cílové postsynaptické zakončení, ale některé se připojují k jiným synapsím. Tento jev je řádově 5% normální, ale u generalizovaných epilepsií je to 25%.
Tuto „útěk“ může vysvětlit několik příčin:
- nadměrná dráždivost neuronů;
- pokles úrovně inhibice neurální sítě.
Epileptický záchvat způsobuje v každém postiženém neuronu řadu změn, které mohou vysvětlit, proč se epilepsie stává chronickou. Tyto změny lze přirovnat k plasticitě neuronů , což také vysvětluje procesy memorování a učení.
Zdá se, že inhibice neuronů je řízena enzymem energetického metabolismu. U epileptiků by tato kontrola mohla být nedostatečná, a tak podporovat nástup záchvatů.
Důsledky genetiky
Je pravděpodobné, že celá řada genů - z nichž mnohé je ještě třeba identifikovat - interaguje velmi komplexním způsobem. V některých familiární genetické formy - sotva 1% případů - australských vědců z Epilepsy Research Center v Melbourne ( Austrálie ) se podařilo identifikovat asi deset genů. Genetický výzkum, který leží na pomezí výzkumu a klinické praxe, je stále v plenkách, ale měl by být schopen v budoucnu pomoci při diagnostice a volbě určitých léčebných strategií. Například v případě určitých typů epilepsie, které mohou být komplikovány encefalopatií u velmi malých dětí, epileptologové doufají, že díky molekulární genetice budou schopni diagnostikovat je mnohem dříve, v prvních měsících života. To proto, aby bylo možné nabídnout léčbu schopnou snížit závažnost těchto encefalopatií nebo dokonce zabránit jejich výskytu.
Ve Francii bylo v Pitié-Salpêtrière zřízeno centrum molekulární genetiky speciálně přidělené těmto vzácným chorobám.
Matematické a výpočetní modely
Elektrofyziologické aktivity charakteristické pro epilepsie lze měřit u všech živých bytostí s nervovým systémem a pozorovanou dynamiku reprodukovanou matematickými modely. Tyto modely umožňují lepší pochopení dynamiky krizí, umožňují řídit experimentální výzkum a otevírat se klinickým aplikacím.
Rizika
Epilepsie a epileptické záchvaty obvykle neohrožují život osoby s epilepsií. Za zmínku však stojí několik rizik spojených s epilepsií. Opakované epileptické záchvaty mohou vést k rozvoji poškození mozku . Tyto léze převládají v oblastech mozku při vzniku záchvatů, ale také v konkrétní oblasti, na vnitřní straně spánkového laloku . Je pravděpodobné, že budou později zdrojem nových útoků - nemoc se podle všeho zhoršuje .
Během záchvatu pacient nikdy spolkne jazyk , je zbytečné (a nebezpečné) snažit se ho držet u pacienta v plné křeči.
Rizika spojená s epilepsií se obvykle netýkají samotného záchvatu, ale jeho následků. Pokud například pacient řídí nebo špatně spadne, následky záchvatu mohou být fatální.
Stav zla
Status epilepticus zapojuje vitální a funkční prognózu (riziku konečného neurologické následky). Je definován epileptickým záchvatem s neobvykle dlouhým trváním (více než 5–10 minut) nebo výskytem záchvatů tak blízko u sebe, že pacient nemá čas na zotavení mezi dvěma záchvaty. Status epilepticus musí hledat spouštěcí příčinu: přerušení léčby, při toxických látek ( alkoholického opojení zejména), odběr kontraindikováno léků , infekce , atd. V případě onemocnění tonicko-klonickými konvulzivními záchvaty vyvolává trvání krize obavy: respirační selhání bronchiální kongescí a bradypnoe (zpomalení dýchání), oběhové poruchy, definitivní neurologické a intelektuální následky, poruchy hydroelektrolytů (dehydratace, acidóza) ) a otok mozku.
Stav zla může nastat také v kontextu drobných: poté se zjistí prodloužený stav zmatenosti spojený s velmi evokujícími klonickými projevy tváře. V případě stavu parciální epilepsie může být diagnóza obtížná kvůli podobnosti příznaků s cévní mozkovou příhodou. Electroencephalogram může poznat rozdíl. V extrémních případech může krize vést ke smrti pacienta mozkovou anoxií .
Náhlá a nevysvětlitelná úmrtí
Tyto náhlé a nevysvětlitelné úmrtí v epilepsii (SUDEP nebo anglicky : Náhlé neočekávané úmrtí při epilepsii ), jsou vzácné, ale může být pozorován u lidí s epilepsií nebo bez zjevného znamení krize av nichž pitva neodhalila žádné toxikologické příčinu nebo anatomické. Mechanismy, které vedou k SUDEP, dosud nejsou známy, ale mohly by souviset se srdeční arytmií, respiračními poruchami nebo mozkovou elektrickou zástavou.
Nehody
Ztráta vědomí a svalové záškuby s sebou nesou riziko zranění a různých traumat způsobených pády, otřesy předměty nebo sebepoškozením ( vykloubené rameno, kousnutí jazyka). Svědci o záchvatu musí zabránit riziku pádu a odstranit předměty, které by mohly být zraněny. Neměli by mu však vkládat předměty do úst nebo se snažit zabránit jeho pohybu.
Výskyt záchvatu při řízení vozidla může způsobit dopravní nehodu. Řízení vozidla je zakázáno, pokud záchvaty nepřestanou po dobu jednoho roku.
Je vhodné předvídat rizika specifická pro určité činnosti, zejména sport (cyklistika, horolezectví). Mohou být ohroženi vodní aktivity, jako je plavání nebo koupání. Ztráta vědomí se v tuto chvíli může ukázat jako fatální, a to i při velmi malém množství vody. Plavání je sport, který je praktický pro lidi s epilepsií, ale osobě s epilepsií se doporučuje pod dohledem během těchto činností.
Rovněž je třeba vzít v úvahu riziko popálení nebo požáru (cigarety, žehlička, trouba, svíčka atd.).
Sebevraždy
U lidí s epilepsií se zvyšuje riziko deprese a sebevraždy. V případě depresivního příznaku neváhejte kontaktovat neurologa nebo příbuzné. Mohla by být nabídnuta vhodná a účinná léčba.
Podporováno
Prevence epileptických záchvatů
Epilepsie je neurologický stav, který vyžaduje lékařskou diagnózu. Ne všechny záchvaty jsou doprovázeny záchvaty a ne všechny záchvaty jsou epileptické. Záchvat lze snadno zaměnit za tetanický záchvat a záchvat může být způsoben neurologickým traumatem ( poranění hlavy nebo páteře ) nebo hypertermií - to je zejména případ záchvatů způsobených horečkou u pacienta.
Záchvaty mohou být opravdu působivé, se ztrátou vědomí a křečovými pohyby , ve třech z deseti případů . Ale nejčastěji krize postihuje jednu mozkovou oblast a příznaky se objevují pouze na jedné části těla nebo na funkci zahrnující záškuby svalů, poruchy smyslového vnímání. U dětí se epileptický záchvat může projevit absencí, krátkými přestávkami v kontaktu s upřeným pohledem, někdy mrknutím očních víček.
Dojde-li k záchvatu, je třeba zajistit, aby se jedinec nemohl zranit svými pohyby ( ochrana ): předměty kolem sebe musí být odstraněny a pod hlavu mu může být položen složený hadřík nebo polštář. Je třeba pokusit se osobu vzdálit od „možného“ zdroje její epilepsie (zábleskové světlo, neobvyklý hluk).
Jakmile záchvat pomine (zřídka trvá déle než několik desítek sekund, i když se tato doba zdá delší), musí oběť odpovědět na otázky týkající se jeho zdraví. Pokud nereaguje nebo nereaguje, musí být její dýchání kontrolováno a musí být odpovídajícím způsobem podniknuto opatření: umístěte do boční bezpečnostní polohy a upozorněte pohotovostní služby, pokud dýchá (ve většině případů), nebo varujte, poté resuscitujte kardiopulmonálně, pokud je už nedýchá.
Obecně platí, že jedinec po křečovitém záchvatu znovu nabude vědomí, opatření, které je třeba podniknout, když se setkáte s nepohodlí, je dát ho do klidu, vyslechnout ho o okolnostech jeho nepohodlí, zejména pokud je to poprvé, pokud je léčena a pokud nedávno měla nehodu. Je třeba vyžádat si lékařský posudek od lékaře, například zavoláním záchranné služby zdravotní péče s uvedením všech pozorovaných prvků.
- fáze 1: pád, ztuhlé svaly: nevkládejte nic do úst oběti;
- fáze 2: křeče: nezkoušejte zastavit pohyby;
- fáze 3: zmatek: když osoba nabude vědomí, nenechávejte ji samotnou.
Byly zaznamenány případy epileptických záchvatů po intenzivním používání videoher . Riziko tedy existuje, stejně jako pouhým sledováním televize, ale je poměrně vzácné a projevuje se hlavně u určitých lidí s predispozicí k epilepsii, známých jako „citliví epileptici“. Toto riziko lze výrazně snížit tím, že se nebudete příliš dlouho hrávat nebo když budete unavení, pokud možno pomocí obrazovky pracující na frekvenci 100 Hz (spíše než 50 Hz) a umístěním do vzdálenosti jednoho metru. méně obrazovky než 50 cm.
Opatření týkající se životního stylu
Obecně platí, že cokoliv, co může podporovat poruchy, jako je únava, nedostatek spánku, konzumace alkoholu, fyzické a / nebo psychické zátěži, trvalé nebo nenormální zvuky, přerušovaným světlem, zvláště to záblesků a půstu.
Tabák je káva se čaj může nepřímo zvýšit frekvenci záchvatů, negativní vliv na kvalitu spánku .
ČinnostiObrazovky s katodovými paprsky, stejně jako videa (včetně her) s náhlými změnami světla, mohou vyvolat záchvaty u pacientů s „ fotocitlivou “ epilepsií , tj. Citlivou na světlo. Je nutné používat obrazovky nebo televizory s frekvencí nejméně 100 Hz nebo obrazovky z tekutých krystalů .
Některé sporty by měly být cvičeny se zvláštní bdělostí nebo se zvláštním vybavením, protože jejich cvičení může pacienta dostat do rizikové situace v případě krize. Například: riziko pádu z gymnastiky (na přístroji , jízda na koni , horolezectví ), riziko utonutí ( plavání , potápění , windsurfing ) a riziko ztráty kontroly nad vybavením (letecké sporty jako parašutismus , rogalo , mechanické sporty) .
Řízení auta Ve FranciiStejně jako v mnoha zemích je řízení vozidel u pacientů s epilepsií ve Francii již dlouho zakázáno. Pokroky v terapeutickém managementu v poslední době umožnily lidem s epilepsií získat řidičský průkaz. Riziko nehody ve skutečnosti není u epileptiků vyšší než u běžné populace, s výjimkou zvláštních případů, pokud jsou dodržována určitá lékařská doporučení.
Od prosince 2005 se změnily platné francouzské právní předpisy o řidičských průkazech. Aby mohl epileptický pacient řídit lehké vozidlo (motocykl, auto, dodávka) (licence A a B), musí po stanovenou dobu splňovat podmínky uvedené v předpisech, jako je absence záchvatů. Dočasné vydání řidičského průkazu od 6 měsíců do 5 let poté podléhá rozhodnutí resortní lékařské komise pro řidičské průkazy.
Podle zákona nejsou silniční profese ( transportér , autobus ...) pro pacienty s aktivní epilepsií přístupné. Přístup k povolení C a D vyžaduje důkladné neurologické vyšetření u pacientů s neaktivní epilepsií.
V QuebecuV Quebecu může pacient sledovaný a léčený získat řidičský průkaz po dobu jednoho roku bez epileptické epizody, s výhradou dokončení EEG a dávkování léků v krvi. Řidičský průkaz je pozastaven v případě nové krize.
Zakázané profeseV souvislosti s výskytem a možnými důsledky záchvatů (částečná nebo úplná ztráta vědomí, riziko pádů, zranění, automatická gesta atd.) Nemohou lidé s epilepsií vykonávat několik povolání, například:
- provozovatelé strojů, autobusů a těžkých nákladních vozidel;
- plavčík potápěč , plavčík;
- letecká posádka;
- chirurg ;
- policista , hasič
- záchranář, Zdravotník, zdravotnice;
- válečný.
Je vhodné systematicky vyhledávat posudky pracovního lékaře (případně neurologa nebo ošetřujícího lékaře). On sám je schopen posoudit přiměřenost mezi patologií a předpokladem funkce v pozici.
Léky
Léčba záchvatuUžívání antikonvulziva se doporučuje od desáté minuty křečí, pokud možno intravenózně, jinak anorekticky. Stav konvulzivního poškození, to znamená, když záchvat pokračuje déle než 10 minut (nebo když tři záchvaty následují po sobě), vyžaduje přechod na lékařskou intenzivní péči (lékařská pohotovost, protože jde o zásadní prognózu). Měl by být proveden urgentní EEG i lékařská prohlídka, aniž by došlo ke zpoždění při provádění metod resuscitace a léčby drogami:
- Udržujte dobrou respirační funkci: zavedení Guedelovy kanyly , ventilace masky, aspirace bronchiálních sekrecí, maximální intubace a mechanická ventilace .
- Kardiovaskulární monitorování: kardiotensionální scoping s monitorováním srdeční frekvence, krevního tlaku, saturace krve kyslíkem.
- Instalace žilního potrubí pro hydroelektrolytickou rovnováhu a infuzi antikonvulzivních léků.
V případě konvulzivní bolesti je antikonvulzivní léčba primárně založena na benzodiazepinu podávaném intravenózně pomalu po dobu 2 minut ( diazepam nebo lorazepam , snáze se používá) a na dlouhodobě působícím antikonvulzivu ( fenytoin , fosfenytoin nebo fenobarbital ). Pokud to selže po 10 minutách, je podána druhá injekce.
V případě obtíží s venózním přístupem může být diazepam podáván nitrolektálně nebo midazolam bukálně (léčivo se potom vstřebává ústní sliznicí bez nutnosti polykání, které nelze u pacienta získat v bezvědomí). .
Preventivní léčbaKdyž krize propukne, je obtížnější ji zastavit, takže musíme jednat preventivně. V 80. letech byly pouze 4 léky; dnes je lékařům k dispozici přibližně dvacet antiepileptických molekul , všechny jsou účinnější as menšími vedlejšími účinky na bdělost a paměť pacientů.
Patnáct procent (15%) pacientů není léčeno lékařskou péčí, protože mají více než jeden záchvat za měsíc. Ty mají zvýšenou úmrtnost a nižší kvalitu života.
Hlavními skupinami antiepileptik (nebo antikonvulziv) jsou kyselina valproová a valproát sodný . Ten, který je podáván těhotným ženám, je zodpovědný za závažné riziko malformací plodu (10% případů) a zpomalení intelektuálního, motorického a behaviorálního vývoje dítěte (30 až 40% případů). Do roku 2015 bylo toto riziko ve Francii velmi podceňováno , a to navzdory výzkumu z 80. let .
Zbytek pozoruhodných léčiv patří karbamazepin a oxkarbazepin , fenytoin , feneturid , ethosuximid , barbituráty , zejména fenobarbital , primidon , clonazepam (a benzodiazepiny ), lamotrigin (tato molekula příčiny v některých objekty umístěné alergiky související orální lichen planus ), gabapentin , topiramátem a levetiracetam .
Z nejnovějších nebo testovaných molekul lze uvést lakosamid , eslikarbazepin , rufinamid , vigabatrin , stiripentol .
Tyto léky lze podávat samostatně nebo v kombinaci jako druhou linii. Výběr závisí na typu epilepsie, vedlejších účincích a na tom, jak dobře u daného pacienta fungují.
V roce 1912 je výroba léku proti epilepsii Gardénal , poté s vývojem, výskytem Dihidanu v roce 1939 . Díky technickému pokroku v 1960 , Dépakine a Tegretol . A konečně, na počátku 90. let jsou současnými léky Lamictal, Neurontin a Epitomax.
Pamatujte, že Depakine je zodpovědný za závažné malformace plodu. Ve skutečnosti mezi lety 2006 a 2014 způsobovalo toto antiepileptikum 450 vrozených vrozených vad. V únoru 2016 se ministerstvo sociálních věcí a zdravotnictví se zvažuje zřízení vyrovnávacího fondu, jako je tomu v případě Mediator. Droga Mediator byla obviněna z toho, že byla příčinou nejméně 500 až 2 000 úmrtí.
Chirurgická operace
U některých pacientů jsou záchvaty kontrolovány jako monoterapie nebo po různých úpravách léčby kombinací několika antiepileptik. Někdy je však pozorována relativní nebo absolutní rezistence na léčbu - označuje se to jako rezistence na léky. Těžkou prognózu těchto epilepsií rezistentních na léky lze zlepšit pomocí chirurgického zákroku . Tato operace zahrnuje odstranění malé části mozku, která se jeví jako příčina epilepsie (lesionektomie nebo kortikomie ).
Stanovení indikace takového zásahu vyžaduje extrémně jemné standardizované diagnostické postupy. Prvním krokem je velmi přesné vymezení počátečního bodu krizí a určení, o která kortikální území jde. Multifokální epilepsie budou většinou odmítnuty .
Pacienti, kteří jsou kandidáty na operaci, jsou proto podrobeni úplnému předoperačnímu hodnocení provedenému multidisciplinárním týmem. Skládá se z neurologických, elektroklinických a neuropsychologických vyšetření. Zásadní data jsou také shromažďována v elektrofyziologii (záznam EEG, SEEG) a během vyšetření mozku (morfologická a funkční MRI, studie metabolismu). Jde o to ocenit poměr přínosů a rizik možné chirurgické léčby.
Epilepsie zahrnuje první průzkumnou fázi (SEEG), po které následuje resekční procedura . Některá nemocniční pracoviště používají robotická zařízení, jako je zařízení ROSA TM , k zajištění vysoké přesnosti a zvýšení bezpečnosti operace, zejména u malých dětí, u nichž jsou postupy delikátnější kvůli malé velikosti jejich hlav a mozku. .
Celkově 50 až 60% vybraných pacientů s refrakterní epilepsií (zejména časových, ale také čelních, parietálních nebo dokonce okcipitálních) vidí jejich záchvaty ve střednědobém a dlouhodobém horizontu, oproti 8% při léčbě drogami. Výsledek operace do značné míry závisí na pečlivém výběru pacientů. Pokud na MRI nejsou viditelné žádné léze, ale zaostření je identifikováno jinými prostředky, lze navrhnout chirurgický zákrok, ale s mnohem nedokonalejšími výsledky, ačkoli PET-sken umožňuje dobré vymezení postižené kortikální zóny v případě normálního vzhledu na MRI (ukazující pokles nebo dokonce absenci vazby výrazné glukózy na oblasti na počátku epileptogeneze).
Ve Francii je touto operací každý rok postiženo pouze 200 až 300 lidí a podle neuropediatra z Nemocnice Robert-Debré : „Je to příliš málo a navíc jsou čekací doby mezi hodnocením a operací příliš dlouhé, s rizikem dalšího kognitivního zhoršení . "
Stimulace
V případě rezistentních forem onemocnění je možné zvážit umístění stimulátoru pod klíční kost, spojeného s vagovým nervem, jehož funkcí bude vysílat stimulaci do mozku (přední jádro thalamu ). Výhodou léčby stimulací je, že je dobrou alternativou v případě, že chirurgický zákrok není možný. Tato technika, používaná u téměř 70 000 pacientů po celém světě v roce 2015 , ukázala povzbudivé výsledky, přičemž frekvence záchvatů klesla na polovinu u téměř 50% lidí. Pouze výjimečně však umožňuje úplné vymizení záchvatů. Mohou se objevit některé nežádoucí účinky, včetně kontrakce hrdla během období stimulace, někdy způsobující mírnou změnu hlasu a dušnosti během období námahy (zejména ve výšce).
Další možností výzkumu je přímá stimulace určitých struktur mozku ( thalamus ). Lze dosáhnout snížení frekvence záchvatů, aniž by došlo k jejich zmizení.
Strava
V některých případech, zejména u dětí, lze vyzkoušet ketogenní dietu . Ketogenní strava je rigidní, přísně vypočítaný terapeutický režim předepsaný neurologem k léčbě neléčitelné epilepsie u dětí. Strava je bohatá na lipidy a velmi chudá na bílkoviny a sacharidy. Výrazně snižuje frekvenci záchvatů. Modifikovaný Atkinsova dieta by byla méně omezující a může mít podobné výsledky.
Psychoterapie
Vzhledem k tomu, že psychosociální důsledky epilepsie jsou někdy významné (omezení autonomie, stres, úzkost, deprese, nízká sebeúcta atd.), Může být vedle lékařské léčby důležitá i psychologická podpora.
Navíc v některých případech může obava ze záchvatu sama o sobě vyvolat úzkost, která může usnadnit její nástup, a poté se stane podmíněnou reakcí na úzkost. Kognitivně behaviorální terapie může být navržena s cílem zlepšit kvalitu života, a dokonce snížit četnost záchvatů. Podstata řízení je založena na rozvíjení pocitu kontroly nad nemocí. To zahrnuje školení v zvládání stresu a relaxaci, stejně jako identifikaci rizikových situací nebo dokonce asertivitu . Nedávné studie naznačují, že psychologická práce zaměřená na dovednosti zvládání stresu zaměřené na problém, jakož i na vnímání dopadu epilepsie na kvalitu života (invazivní nebo ne) jsou slibnými cestami.
Psychoterapie se může týkat i lidí kolem epilepsie. Léčba nemoci může mít někdy značný dopad na osobní, profesionální, finanční nebo zdravotní úroveň a může vést k tomu, aby byla dodržována.
Alternativní léčba
Účinnost bylinného nebo aromaterapeutického typu není prokázána . Na druhé straně mohou určité rostliny, například určené k léčbě deprese, únavy, interagovat s antiepileptiky a měnit jejich účinnost, což někdy vede ke zhoršení záchvatů.
Některé studie však dospěly k závěru , že kanabidiol , nepsychoaktivní molekula v konopí, do značné míry zmírňuje svalové křeče a umožňuje některým pacientům rozdělit dávky konvenčních drog na 2. U některých dětí se léčba ukazuje jako téměř zázračná v výrazně snižuje záchvaty (ze 400 na několik za měsíc).
Výzkumné cesty
Sůl a zejména ion kovu ( sodný ) hraje důležitou roli při epilepsii. Zdá se, že se jedná o jedinečný „přepínač“ důležitých receptorů (nazývaných „ kaináty “) neurotransmiterů nezbytných pro správnou funkci mozku (kaináty se také podílejí na neuropatické bolesti, pokud nefungují normálně). Jejich vypnutí může pomoci snížit záchvaty.
Použití rentgenové linky v Evropském synchronizačním radiačním zařízení věnovaném radioterapii umožňuje ozařovat oblasti lidského mozku za účelem ničení určitých buněk s přesností řádově setiny milimetru, a to díky křížení mikrobů vylučujících dostatečnou dávku záření v bodě konvergence. Absence lézí v bezprostřední blízkosti dráhy mikrobů ukazuje vysokou toleranci biologických tkání a zajímá Grenoble-Institut des neurosciences s cílem blokovat epileptické záchvaty u pacientů rezistentních na léky.
Epidemiologie
Během svého života má jeden z 20 lidí izolovaný epileptický záchvat. Epilepsie (onemocnění, tj. Když má kandidát pravidelně epileptické záchvaty) je nejčastějším neurologickým stavem (0,5% až 0,7%) po migréně a obavách, ve Francii téměř 1% populace, tj. 600 000 lidí. Epilepsie v různých formách postihuje téměř 50 milionů lidí na celém světě, kojenců, dětí, dospívajících i dospělých. Incidence se liší v závislosti na zemi, mezi 16 a 51 případy se záznamem v Chile (více než 100 případů) na 100.000 obyvatel ročně (30.000 nových případů ve Francii ročně). Odhaduje se, že epilepsie postihuje v Anglii 362 000 až 415 000 lidí, přičemž výskyt je 50 případů na 100 000 ročně a prevalence se odhaduje na 5 až 10 případů na 1 000 obyvatel.
Vypočítaná průměrná doba trvání onemocnění je 6-10 let. 30% případů epilepsie je genetického původu ; Je získáno 70% případů epilepsie, z nichž polovina má určenou příčinu ( poranění mozku v důsledku následků utrpení během těhotenství a při porodu , poranění hlavy v kojeneckém věku nebo cévní mozková příhoda …); u ostatních zůstávají příčiny nejasné .
Delší délka života zvyšuje riziko vzniku epileptických záchvatů u starších osob v důsledku cerebrovaskulárních příhod nebo degenerativních onemocnění.
Historie a společnost
Příběh
Nemoc byla označena několika jmény, které můžeme citovat: špatně chátrající, zemská nemoc, božské zlo, posvátné zlo, vysoké zlo, Saint John zlo.
starověkPrvní koncepty týkající se epilepsie se objevily v ajurvédské medicíně z Indie a jsou údajně objasněny a vyvinuty během védského období mezi 4500 a 1500 před naším letopočtem. AD Epilepsie se nachází zejména v Charaka Samhita (kolem roku 400 př. N.l.), nejstarší text popisující tento starodávný systém medicíny, pod jménem: „apasmara“, což znamená „ztráta svědomí“. Charaka Samhita již zmínil různé aspekty epilepsie na symptomatologické, etiologické, diagnostické a terapeutické úrovni.
To, co se nazývá „epilepsie“, poznali Babylóňané v Hammurabiho zákoníku jako „benu“ a Egypťané v Eberském papyru jako „ nsjt “.
Ve starověku se epilepsie hodně děsila, říkalo se jí také zlé posvátné . Theophrastus a Plinius (HN, 28, 35) uvádějí, že když se setkáme s epileptikem, pověra vyžaduje vyplivnutí (záhybu) jeho tuniky, aby zahnala démona odpovědného za nemoc a nákazu.
V Omluva , Apuleius líčí, že bylo zvykem, při nákupu otroky , uměle vyvolávat záchvaty za účelem identifikace lidí s epilepsií. Rufus z Efezu , Alexander z Afrodisy nebo Oribasius dávají recepty, šlo v podstatě o fumigace látek, jejichž spalování vedlo k nepříjemnému zápachu, zejména tryskám , peřím, bitumenu, rohu, dokonce i kozím játrům.
První opravdové lékařské pojednání o epilepsii se připisuje Hippokratovi ( o posvátné nemoci ); po něm několik řeckých autorů psalo o epilepsii, včetně Galena a Arétée z Kappadokie , poté latinu včetně Celsa a Caeliuse Aureliana .
V Novém zákoně je epizoda dítěte trpícího velkým zlem popsána v Markově evangeliu (9: 17–29) a také v Matoušovi (17: 14–21) a Lukášovi (9: 37–43).
StředověkNemoc byla ve středověku nazývána „zlem svatého Jana“ , Jana Křtitele před tímto patronátem k tomu, že před ní Salome cvičila šílený „tanec sedmi závojů“ (srovnatelný s epileptickým záchvatem). nevlastní otec Herodes Antipas , aby získal hlavu (dekapitace zastavující zlo). V některých regionech se několik dní před 24. červnem (svátek narození Jana Křtitele) objevila úzkost „tanečníků svatého Jana“, kteří netrpělivě očekávali vigilii slavení tohoto svátku v naději, že se jim uleví kdyby pak tančili před svatými oltáři.
Moderní dobaTo nebylo až do XVI th století , že literatura opět nabídne - latinsky psané - komplexní pojednání o epilepsii s křížovými , zejména Gabuccini .
První publikací ve francouzštině, která není překladem klasických autorů, je publikace Jeana Taxila z roku 1602 ( Smlouva o epilepsii, Maladie vulgárně nazývaná v zemi Provence, gouttete aux petits children ). Ostatní budou následovat, aniž by přinesli něco nového, protože náboženské pověry zabraňovaly hlavně jakémukoli významnému pokroku ve vědeckém chápání nemocí obecně, zejména neuropsychiatrických.
Bude tedy nutné počkat až do konce XIX . Století s Johnem Hughlingsem Jacksonem, který rozšíří znalosti o epileptické nemoci poskytnutím první anatomo-klinické klasifikace epileptických jevů. Pak díky EEG Autoři následujícím století bude dále postupovat klasifikaci různých forem a typů epilepsie ( Lennox , Gastautův , Gibbs , atd. ).
Média
Sdružení
Francouzská liga proti epilepsii (LFCE) je učená společnost, která sdružuje zabývá problematikou řízení epilepsie profesionály.
Epilepsie-France je francouzské sdružení pacientů postižených epilepsií, které je považováno za veřejně prospěšné. Jeho akce jsou rozmanité: poslech, informace a podpora pacientů s epilepsií pro různé důsledky, které může mít epilepsie v jejich každodenním životě, na osobní, profesionální, akademické úrovni atd. , organizace schůzí v každé delegaci a národní den setkání, na kterém se jednou ročně setkávají všichni členové sdružení.
EFAPPE je národní federace sdružení ve prospěch osob postižených těžkou epilepsií (rezistentní na léky).
UjištěníVždy je třeba zkontrolovat, zda různé osobní pojistné smlouvy vyjmut nevylučují nemoc (asistenční dohody, pojištění vozidel, atd )
PůjčkyLidé s epilepsií mohou mít potíže s čerpáním dlouhodobých půjček; Často je vyžadováno další pojištění nebo nabízené pojištění vylučuje krytí rizik souvisejících s epilepsií. Nová právní ustanovení však ukládají francouzským bankám povinnost věnovat zvláštní pozornost a půjčky však nyní mohou být poskytovány za drahých podmínek, dražších než ostatní občané, ale stále přiměřených. V každém případě bychom se neměli zastavit u bezpečnostního reflexu bankéře a v případě selhání požádat Banque de France o arbitráž.
BylinkářstvíV bylinkářství bylo jmelí předepsáno proti epilepsii.
Osobnosti- Alexandr Veliký (356- 323 př. Nl )
- Julius Caesar (100- 44 př. Nl )
- Claude ( Model: Av. JC -54)
- Britannicus (41-55)
- Paul of Tarsus (10-65)
- Johanka z Arku (1412-1431)
- Louis II Württemberg (1439-1457)
- Charles V (1500-1558)
- Kardinál Richelieu (1585-1642)
- Molière (1622-1673)
- Charles II Španělska (1661-1700)
- Napoleon I. sv. (1769-1821)
- Charles Louis of Austria (1771-1847)
- Ferdinand I er Rakouska (1793-1875)
- Lord Byron (1788-1824)
- Pius IX. (1792-1878)
- Fjodor Dostojevskij (1821-1881), ruský spisovatel, který tím trpěl, pozoruhodně popsal epileptický záchvat
- Gustave Flaubert (1821-1880)
- Gaétan de Bourbon-Siciles (1846-1871) spáchal sebevraždu ve věku 25 let
- Lenin (1870-1924)
- Hermann Ludwig von Helmholtz (1821-1894)
- Alfred Nobel (1833-1896)
- Heinrich Hansjakob (de) (1837-1916)
- Rudi Dutschke (1940-1979)
- Margaux Hemingway (1955-1996)
- Ian Curtis (1956-1980), britský zpěvák post-punkové kapely Joy Division
- Cameron Boyce (1999-2019), americký herec, tanečník a zpěvák
Epilepsie je každoročně diskutována během Mezinárodního dne epilepsie , během kterého jsou organizovány různé akce ke zvýšení povědomí o této nemoci. Tento den se koná druhé pondělí v únoru.
Poznámky a odkazy
- „ Epilepsie “ , od Světové zdravotnické organizace (přístup 19. ledna 2018 )
- Francouzská neurologická federace: „ Co je to epilepsie? "
- (in) Fisher RS, van Emde Boas W. Blume W. Elger C, Genton P. Lee P. a J. Engel Jr., „ Epileptické záchvaty a epilepsie: definice navržené Mezinárodní ligou proti epilepsii (ILAE) a Mezinárodní úřad pro epilepsii (IBE) “ , Epilepsia , n o 46,2005, str. 470-2 ( číst online ).
- (in) Meir Bialer, „ Klíčové faktory při objevování a vývoji nových antiepileptik “ , Nature Reviews Drug Discovery, svazek 9 ,1 st 01. 2010, strany 68–82 (2010)
- Charlotte Dravet, Porozumění epilepsii: základy epilepsie a epilepsie , John Libbey Eurotext ,2006, 59 s. ( ISBN 978-2-7420-0571-0 , číst online ).
- „ Kurz neurologie o epilepsii “ , kurz neurologie.free.fr .
- (in) Link entre epilepsy and Alzheimer uncovered on the site of the University of Aberdeen
- (in) Christensen JC Pedersen MG Pedersen CB, Sidenius P, Olsen J, Vestergaard M, „Dlouhodobé riziko epilepsie po traumatickém poškození mozku u dětí a mladých dospělých: populační kohortní studie,“ Lancet 2009; 373 : 1105-1110
- (in) Mei Sing Ong, Isaac S. Kohane, Cai Tianxi, Mark P. Gorman a Kenneth D. Mandl, „Evidence na úrovni populace pro etiologii autoimunitní epilepsie“ Jama Neurology , 31. března 2014. Číst čára
- http://www.queensu.ca/news/articles/fetal-alcohol-spectrum-disorder-linked-high-prevalence-epilepsy
- Dětské dětské zdraví 1998; 3: 275-7, Pediatrics 2011; 127: 580-7
- http://www.efmny.org/faq/epilepsy-and-developmental-disabilities/
- https://www.who.int/fr/news-room/fact-sheets/detail/epilepsy
- „ Epileptický záchvat “ , na https://www.passeportsante.net/ ,5. prosince 2012(zpřístupněno 8. srpna 2020 ) .
- (en) Tyzio R Allène C Nardou R Picardo MA, Reims S, Minlebaev M, M Milh, Khazipov R, Cossart R , Ben-Ari Y „Depolarizační akce GABA u nezralých neuronů nezávisí ani na ketonových orgánech na Pyruvate“ J Neurosci . 2011; 31 (1): 34-45. DOI : 10.1523 / JNEUROSCI.3314-10.2011
- (en) Nardou R, Yamamoto S., Chazal G., Bhar A., Ferrand N, Dulac O., Ben-ari Y, Khalilov I. „Neuronální akumulace chloridů a excitační GABA jsou základem zhoršení novorozence epileptiformní aktivity fenobarbitalu » Brain 2011; 134 (Pt 4): 987-1002. DOI : / brain / awr041
- (in) Nardou R, Ben-Ari Y, Khalilov I, (2009) „Bumetanid, rok NKCC1 Antagonista, nebrání tvorbě epileptogenního fokusu Účel Blokuje epileptické záchvaty u nezralých krys Fokus Hippocampus“ J Neurophysiol. 2009; 101 (6): 2878-88. DOI : 10.1152 / jn.90761.2008
- Petkar S, T Hamid, Iddon P. a kol. Prodloužené implantovatelné elektrokardiografické monitorování naznačuje vysokou míru chybné diagnózy epilepsie - studie REVISE, Europace, 2012; 14: 1653–1660
- (in) Baram TZ Gerth, A. Schultz, L ,,. “ Febrilní záchvaty: model vhodného věku vhodný pro dlouhodobé studie. " , Developmental Brain Research , n o 98,1997, str. 265–270.
- (in) Celine Dubé , Cristina Richichi , Roland A. Bender a Grace Chung , „ Epilepsie temporálního laloku po experimentálním prodlouženém febrilním záchvatu: prospektivní analýza “ , Brain , sv. 129,1 st 04. 2006, str. 911-922 ( ISSN 0006-8950 a 1460-2156 , PMID 16446281 , PMCID 3100674 , DOI 10.1093 / brain / awl018 , číst online , přístup k 3. listopadu 2015 ).
- (in) Lechoslaw Turski , Chrysanthy Ikonomidou Waldemar A. Turski a Zuner A. Bortolotto , „ Recenze: Cholinergní mechanismy a epileptogeneze. Záchvaty vyvolané pilokarpinem: Nový experimentální model nepoddajné epilepsie “ , Synapse , sv. 3,1. st leden 1989,, str. 154-171 ( ISSN 1098-2396 , DOI 10.1002 / syn. 890030207 , číst online , přístup k 3. listopadu 2015 ).
- S. Hamelin a A. Depaulis , „ Revidování hipokampální sklerózy u epilepsie spánkového laloku mezi spánkem podle hypotézy „ dvou zásahů “, Revue Neurologique , sv. 171,března 2015, str. 227-235 ( DOI 10.1016 / j.neurol.2015.01.560 , číst online , konzultováno 5. listopadu 2015 ).
- (in) Depaulis, A., „ Živočišné modely pro epilepsii meziotemporálního laloku: Konec nedorozumění? » , Neurologická Review , n o 171,2015, str. 217–226.
- (v), Marescaux C, M Vergnes, Depaulis A " Genetický nedostatek epilepsie u krys ze Štrasburku - hodnocení " , J Neural Transm Suppl , n o 35 ° C,1992, str. 37-69. ( PMID 1512594 ) .
- Antoine Depaulis , Olivier David a Stéphane Charpier , „ Krysa s epilepsií genetické absence ze Štrasburku jako model k dešifrování neuronových a síťových mechanismů generalizovaných idiopatických epilepsií “, Journal of Neuroscience Methods ,9. června 2015( DOI 10.1016 / j.jneumeth.2015.05.022 , číst online , přistupováno 3. listopadu 2015 ).
- (en) Laschet JJ, Kurcewicz I, Mining F et al. „Dysfunkce modulace závislé na glykolýze receptoru GABAA u lidské parciální epilepsie“ PNAS 2007 104: 3472-3477
- Viktor K. Jirsa , William C. Stacey , Pascale P. Quilichini a Anton I. Ivanov , „ O povaze dynamiky záchvatů “, Brain , sv. 137, n o 8,1 st 08. 2014, str. 2210–2230 ( ISSN 0006-8950 , PMID 24919973 , PMCID PMC4107736 , DOI 10.1093 / brain / awu133 , číst online , přistupováno 6. května 2021 )
- (in) Damien Depannemaecker , Anton Ivanov , Davide Lillo a Len Spek , „ Jednotný rámec fyziologických přechodů zahrnuje záchvaty, iktální aktivitu a trvalou depolarizaci na jednom bloku neuronů “ , bioRxiv ,17. února 2021, str. 2020.10.23.352021 ( DOI 10.1101 / 2020.10.23.352021 , číst online , přistupováno 6. května 2021 )
- M. Breakspear , JA Roberts , JR Terry a S. Rodrigues , „ Sjednocující vysvětlení primárních generalizovaných záchvatů pomocí nelineárního modelování mozku a analýzy bifurkace “, Cerebral Cortex , sv. 16, n o 9,1 st 09. 2006, str. 1296–1313 ( ISSN 1047-3211 , DOI 10.1093 / cercor / bhj072 , číst online , přistupováno 6. května 2021 )
- Celia Hodent-Villaman , „ Jsou videohry dobré pro mozek?“ » , On Sciences Humaines (zpřístupněno 6. února 2020 ) .
- Dr. Alain Dubos, „ Můžete řídit při epilepsii?“ », Doctissimo Health ,2016( číst online , konzultováno 11. prosince 2016 )
- No 301 ze dne 28. 12. 2005 strana 20098 Text n o 113
- „ Epilepsie a každodenní život - ameli-santé “ , na www.ameli-sante.fr (přístup 11. prosince 2016 )
- „ Řidičský průkaz - Epilepsy France “ , na www.epilepsie-france.com (přístup 11. prosince 2016 )
- Revue Prescrire , n o 300, říjen 2008, epileptické záchvaty a status křečovitým u dospělých, na rozdíl od preeklampsie
- Treiman Dm, Meyers PD, Walton NY a kol. Srovnání čtyř léčby generalizovaného konvulzivního statusu epilepticus , N Engl J Med, 1998; 339: 792–798
- Talukdar B, Chakrabarty B, Účinnost bukálního midazolamu ve srovnání s intravenózním diazepamem při kontrole křečí u dětí: randomizovaná kontrolovaná studie , Brain Dev, 2009; 31: 744–749
- (in) Picot MC-Baldy Moulinier milion Daures JP Dujols P Crespel A, „Prevalence epilepsie a epilepsie ODPORUJÍCÍ DROGU u dospělých: populační studie v západoevropské zemi“ Epilepsia 2008; 49: 1230-1238
- (in) Mohanraj R Norrie J, Stephen LJ Kelly K, N Hitiris, Brodie MJ, „Mortalita u dospělých s nově diagnostikovanou a chronickou epilepsií: srovnávací retrospektivní studie,“ Lancet Neurol. 2006; 5: 481-487
- „Děti narozené ženám, které užívaly valproát během těhotenství, jsou vystaveny vysokému riziku závažných vývojových poruch (až 30% až 40% případů) a / nebo deformit (přibližně 10% případů). » Informační brožura pro pacienta a / nebo jeho zástupce. Léky obsahující valproát a jeho deriváty , např. 3 .
- Depakine: porod pod pečlivým dohledem pro ženy
- (en) Halasz P, R Kalviainen, Mazurkiewicz-Beldzinska M et al. „ Přídavný lakosamid pro parciální záchvaty: výsledky účinnosti a bezpečnosti z randomizované kontrolované studie“ Epilepsie 2009; 50: 443-453
- (in) Gil-Nagel A, Lopes-Lima J, Almeida L, Maia J, Soares-da-Silva P, „Účinnost a bezpečnost 800 a 1 200 mg eslikarbazepin-acetátu jako doplňkové léčby u dospělých s refrakterními parciálními záchvaty“ Acta Neurol Scand. 2009; 120: 281-287
- (in) Glauser T Kluger G, Sachdeo R, G Krauss, Perdomo C. Arroyo S „Rufinamid pro generalizované záchvaty spojené s Lennox-Gastautovým syndromem“ Neurology 2008; 70: 1950-1958
- (in) Willmore LJ, Abelson MB, Ben-Menachem E, Pellock JM, Shields WD, „Vigabatrin: 2008 update“ Epilepsia 2009; 50: 163-173
- (en) Chiron C Stiripentol , Neurotherapeutics, 2007; 4: 123-125
- „ Dépakine: Stát chce odškodnění obětí “ , na sante.lefigaro.fr (přístup k 25. únoru 2016 )
- „ Mediator Affair “ , na www.doctissimo.fr (přístup k 25. únoru 2016 )
- http://campus.neurochirurgie.fr/spip.php?article414
- http://www.medtechsurgical.com/Produits/ROSA-Neurochirurgie
- (en) Účinnost a účinnost chirurgického zákroku pro epilepsii temporálního laloku , „ Randomizovaná, kontrolovaná studie chirurgie epilepsie temporálního laloku - PubMed “ , The New England Journal of Medicine , sv. 345, n o 5,2. srpna 2001, str. 311–318 ( ISSN 0028-4793 , PMID 11484687 , DOI 10.1056 / NEJM200108023450501 , číst online , přístup k 8. srpnu 2020 ).
- Lawrence J. Hirsch, „ Dlouhodobý výsledek po operaci epilepsie: relabující, remitující porucha? », Epilepsy Currents , sv. 12, n O 4,Červenec / srpen 2012, str. 140 ( PMID 22936885 , DOI 10.5698 / 1535-7511-12.4.140 , číst online , přístup k 8. srpnu 2020 ).
- (in) Ačkoli CG Szinay M, Wagner J, Clusmann H, AJ Becker, Urbach H, „Charakteristiky a chirurgické výsledky pacientů s epilepsiemi negativně působícími na rezistentní magnetickou rezonanci“ Arch Neurol . 2009; 66: 1491-1499
- (in) RC Knowlton , „ Role FDG-PET, ictal SPECT a MEG při hodnocení chirurgického zákroku na epilepsii “ , Epilepsy Behav , sv. 8, n o 1,2006, str. 91-101. ( PMID 16406729 )
- Moshe SL, Perucca E, Ryvlin P, Tomson T, Epilepsie: nové pokroky , Lancet, 2015; 385: 884-898
- (en) Fisher R, Salanova V, T Witt a kol. „Elektrická stimulace předního jádra thalamu pro léčbu refrakterní epilepsie“ Epilepsie 2010; 51: 899-908.
- Englot DJ, Chang EF, Auguste KI, stimulace vagusového nervu pro epilepsii: metaanalýza účinnosti a prediktory odpovědi , J Neurosurg, 2011; 115: 1248–1255
- (in) Anderson WS, Kossoff EH, Bergey GK, Jallo GI, „Implantace zařízení reagujícího na neurostimulátor u pacientů s refrakterní epilepsií“ Neurosurg Focus . 2008; 25: E12-E12
- Fisher R, Salanova V, Witt T a kol. Elektrická stimulace předního jádra thalamu pro léčbu refrakterní epilepsie , Epilepsie, 2010; 51: 899–908
- (in) Neal EG, Chaffe H, Schwartz RH. et al. „Ketogenní strava pro léčbu dětské epilepsie: randomizovaná kontrolovaná studie“ Lancet Neurol . 2008; 7: 500-506
- (in) Kossoff EH, Dorward JL, „The modified Atkins diet“ Epilepsia 2008; 49: Suppl 8: 37-41
- (in) Newsom-Davis I, Goldstein LH & D. Fitzpatrick „Strach ze záchvatů: vyšetřování a léčba“ Záchvat 1998; 7 (2): 101-6.
- (in) A, Chan F, Li K, P Leung, Li P & J. Chan „Kognitivně-behaviorální skupinový léčebný program pro dospělé s epilepsií v Hongkongu“ Epilepsy Behav. 2003; 4 (4): 441-6.
- (in) Asadi-Pooya AA Schilling CA, Glosser D Tracy JI & Sperling MR. "Místo kontroly zdraví u pacientů s epilepsií a její vztah k úzkosti, depresi a kontrole záchvatů" Epilepsie Behav. 2007; 11 (3): 347-50.
- (in) Velissaris SL, SJ Wilson, Saling MM, MR & Newton Berkovic SF. "Psychologický dopad nově diagnostikovaného záchvatu: Ztráta a obnovení vnímané kontroly". Epilepsie a chování. 2007; 10 (2): 223-33.
- „ Hlavní výsledky studie TRILOGIE / Novartis o rodičích dětí s epilepsií “ na Caducee.net (přístup 18. dubna 2021 )
- (en) Samuels N, Finkelstein Y, Singer SR, Oberbaum M, „Bylinná medicína a epilepsie: antikonvulzivní účinky a interakce s antiepileptiky“ Epilepsia 2008; 49: 373-380.
- Sciences et Avenir s AFP , „ MEXIQUE. První léčba založená na konopí dává naději “ , na sciencesetavenir.fr ,24. listopadu 2015(zpřístupněno 8. srpna 2020 ) .
- G Brent Dawe, Maria Musgaard, Elizabeth D Andrews, Bryan A Daniels, Mark RP Aurousseau, Philip C Biggin, Derek Bowie (2013), Definování strukturního vztahu mezi deaktivací kainátových receptorů a desenzibilizací ; Příroda Strukturální a molekulární biologie; Přírodní strukturní a molekulární biologie; doi: 10.1038 / nsmb.2654 publikováno 17. července 2013, online 18. srpna 2013 ( shrnutí )
- echosciences-grenoble.fr ze dne 25. dubna 2016, Synchrotron k léčbě určitých neurologických onemocnění?
- neurosciences.ujf-grenoble.fr z 1 st července 2016 Nová neinvazivní metoda pro blokové záchvaty s synchrotronové záření.
- „ Epilepsie. Komplexní soubor nemocí, stále špatně pochopených “ , na inserm.fr (konzultováno 23. dubna 2019 ) .
- (in) Banerjee PN, D Filippi, Hauser WA, „Deskriptivní epidemiologie epilepsie - recenze“ Epilepsy Res. 2009; 85: 31-45
- www.nice.org.uk/guidance/cg137 Národní institut pro zdraví a péči NICE2020, publikováno v roce 2012, poslední aktualizace v roce 2020
- Louis-Jacques Bégin a kol. Slovník pojmů v medicíně, chirurgii, veterinárním umění, farmacii, přírodopisu, botanice, fyzice, chemii atd. , 619 stran, 1823-1830, strany 394-395
- (WHO, Satyavati., 2003)
- Postavy : XVI (14)
- (in) V. Budrys „Neurologie v Písmu svatém,“ European Journal of Neurology feb. 2007, 14 (7), s. e1 - e6
- Claudine Gauthier. Svatý Jan a Salome. Anthropologie du banquet d'Hérode , Éditions Lume, Tours, 2008 (Recenze publikovaná v Archives de Sciences sociales des religions v roce 2009)
- Osoby s epilepsií na místě muzea epilepsie v Korku
- (in) Deborah Curtis Touching from a Distance: Iana Curtise a Joy Division , Londýn: (Faber, 1995 2 th ed. , 2001, 3 th ed. 2005) ( ISBN 0-571-17445-0 ) , str. 114
- (in) Ian Curtis a Joy Division Fan Club, „ Biography “ (přístup k 2. února 2006 )
- Ph L. s AFP 11. července 2019 v 07:36 , „ Smrt Camerona Boyce: mladá Disneyova hvězda trpěla epilepsií “ , na leparisien.fr ,11. července 2019(zpřístupněno 3. května 2020 )
Podívejte se také
Bibliografie
- Gilbert Diebold, Epilepsie, útočiště , ed. Calmann-Levy
- Lucien Mélèse, Psychoanalýza s rizikem epilepsie , vyd. Erès
- Pierre Jallon (koordinátor), Epilepsies , ed. Doin, Paříž, 2007,
- Jean-Raoul Plaussu, epileptik ... tak co? Vydání Chronique Sociale , sbírka „Porozumění lidem“, předmluva Jean-Paul Gouttenoire, 2013, ( ISBN 978-2-36717-009-1 )
- David B. , L'Ascension du Haut Mal , Sdružení , 1996-2003
- Élodie Durand , La Parenthèse , ed. Delcourt , 2010
- Valérie Pineau-Valencienne , Jizva v hlavě , vyd. Kapsa
- Brigitte Joffraud, Narcisy : můj boj proti epilepsii , vyd. Society of Writers, 2014
- Édouard-Jean-Baptiste Gélineau , Pojednání o epilepsiích , 1901, J.-B. Baillière et fils
- Alexander Afrodisan , Morální problémy , II , 64.
- Aretea z Kappadokie , příčiny a příznaky akutních nemocí , I , kap. V .
- Caelius Aurelianus , Chronické nemoci , I , IV . 85.
Související články
externí odkazy
- Epilepsie Francie, život první (asociace pacientů)
- Belgická francouzsky mluvící liga proti epilepsii (ASBL)
- Švýcarská liga proti epilepsii
- Alžírská liga pro léčbu epilepsie
- Epilepsie Kanada
- Národní výbor pro epilepsii (Francie)
- Členové Národního výboru pro epilepsii (Francie)
- Vyhrazená místa pro epilepsii , Francouzská neurologická společnost
- Network Sentinel Epilepsy Mortality Network (RSME)
- Brain Institute: Výzkum epilepsie