Malárie
Malárie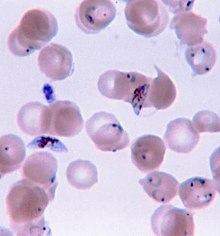 Krevní nátěr odhalující přítomnost parazita Plasmodium falciparum o tvaru „C“ nebo srpu uvnitř lidských červených krvinek .
Krevní nátěr odhalující přítomnost parazita Plasmodium falciparum o tvaru „C“ nebo srpu uvnitř lidských červených krvinek .
| Specialita | Infekční nemoc |
|---|
| CISP - 2 | A73 |
|---|---|
| ICD - 10 | B50 |
| CIM - 9 | 084 |
| OMIM | 248310 |
| NemociDB | 7728 |
| MedlinePlus | 000621 |
| eMedicína | 221134 a 784065 |
| eMedicína | med / 1385 emerg / 305 ped / 1357 |
| Pletivo | D008288 |
| Pletivo | C03.752.250.552 |
| Inkubace min | 7 dní |
| Maximální inkubace | 30 dní |
| Příznaky | Přerušovaný horečka , periodická horečka ( d ) , hepatomegalie , anémie , zvětšené sleziny , žloutenka , koma a třes ( v ) |
| Přenášená nemoc | Přenos komárů ( d ) a transfuze krve |
| Příčiny | Plasmodium falciparum , Plasmodium vivax , Plasmodium malariae , Plasmodium ovale , Plasmodium a Plasmodium knowlesi |
| Léčba | Antimalarikum ( en ) , antipyretikum , intravenózní náhradu tekutin ( d ) a symptomatickou léčbu |
| Léky | Chlorochin , (RS) -primachin , hydroxychlorochin , meflochin , pyrimethamin , primachin fosfát ( d ) , sulfadiazin , cinchonidin , artesunát / amodiaquin ( en ) , artemisinin , chinidin , chinin , doxycyklin , klindamycin a atovachon |
| UK pacient | Malárie pro |
Malárie nebo malárie , také nazývaný „bažiny horečka“, je infekční onemocnění způsobené parazitem z rodu Plasmodium , šíření kousnutím některých druhů komárů Anopheles .
S 229 miliony nemocných lidí a 409 000 úmrtí v roce 2019 zůstává malárie nejdůležitější parazitózou a postihuje hlavně děti do pěti let a těhotné ženy. 95% případů bylo zaznamenáno ve dvaceti devíti zemích, zejména v subsaharské Africe (27% v Nigérii, 12% v Konžské demokratické republice, 5% v Ugandě, 4% v Mosambiku) ( viz podrobná část: „ Epidemiologie “) .
Maláriový parazit se přenáší hlavně v noci, když ho kousne samička komára rodu Anopheles , která se sama nakazila poté, co pokousala jedince trpícího malárií. Parazit nakazí jaterní buňky oběti a poté cirkuluje v krvi , kolonizuje erytrocyty (červené krvinky nebo červené krvinky) a zničí je. Mnoho homeotermických druhů zvířat parazituje na Plasmodiidae , kteří jim podléhají; lidé nemohou být parazitováni na zvířecích Plasmodiums , s výjimkou Plasmodium knowlesi , primárního parazita malárie běžně se vyskytujícího v jihovýchodní Asii. U makaků dlouhoocasých způsobuje malárii, ale může také infikovat člověka, ať už přirozeně nebo uměle. Plasmodium knowlesi je šestým hlavním parazitem lidské malárie. Ze 133 druhů rodu Plasmodium uvedených pouze čtyři jsou konkrétně lidé: Plasmodium falciparum odpovědný za velkou většinu úmrtí a tři další, které způsobují „benigní“ formy malárie, které obvykle nejsou fatální Plasmodium vivax , Plasmodium ovale a Plasmodium malárie . Plasmodium knowlesi, o kterém se donedávna věřilo, že je specifické pro opičí druhy, je nyní třeba počítat mezi Plasmodium, které také ovlivňuje člověka, také obecně benigní ( viz podrobná část: „ Příčiny “).
Příčina nemoci byla objevena dne 6. listopadu 1880ve vojenské nemocnici v Konstantinu ( Alžírsko ) lékař francouzské armády Alphonse Laveran , který v roce 1907 obdržel Nobelovu cenu za fyziologii nebo medicínu . Bylo to v roce 1897 , kdy anglický lékař Ronald Ross (Nobelova cena v roce 1902 ) dokázal, že komáry anopheles jsou přenašeči malárie (do té doby byl za šíření nemocí zodpovědný „špatný vzduch“ vycházející z bažin).
Etymologie
Termín malárie pochází z latinského palus , „ bažina “.
Slovo malárie pochází z italského mal'aria , "špatný vzduch". Tento termín je široce používán po celém světě, zejména angličtinou a italštinou .
Příběh
Od počátků lidstva
Paraziti podobní malárii se vyskytují u šimpanzů , rodu nejblíže lidem . Šimpanzi ukrývají parazita malárie, Plasmodium reichenowi , blízký příbuzný Plasmodium falciparum ; že gorily domácí mezitím Plasmodium falciparum , které mohou být příčinou lidského parazita (v sekvenování DNA z Plasmodium falciparum ve stolici infikovaných gorila show podle fylogenetické analýzy , že tento parazit primatophile byl předek kmene zjištěno u lidí).
Malárie zasáhla člověka od pleistocénu , před více než 50 000 lety, a je patogenem od počátku historie našeho druhu. To představuje několik tisíc generací lidí a malárie je považována za jednu z nejsmrtelnějších chorob v lidské historii.
Kontroverzní spekulace odhadují, že polovina všech lidí, kteří existovali, zemřelo na malárii: Předpokládá se, že 54 miliard lidí zemřelo z celkem 108 miliard lidí, kteří existovali nebo stále existují.
Lidští paraziti a jejich přenašeči (komáři) se vyvinuli společně s lidskými skupinami rozptýlenými v Africe a Eurasii. Přenos malárie závisel na druzích antropofilních komárů (nejlépe kousajících lidí), jejichž rozsah byl vždy omezen podmínkami prostředí (zeměpisná šířka, nadmořská výška atd.).
Jedním z důsledků stáří této koevoluční asociace je biologická existence genetického polymorfismu v krvi v moderní populaci . Rozmanitost populačních podmínek vedla k přirozenému výběru genů pro srpkovitou anémii , talasemii , nedostatek glukóza-6-fosfát dehydrogenázy , dědičnou eliptocytózu (v některých případech nazývanou ovalocytóza ). Tato onemocnění, která postihují červené krvinky, poskytují selektivní výhodu proti malárii ( viz podrobná část: „ Genetické faktory “).
Asi před 10 000 lety bylo šíření malárie upřednostňováno změnou klimatu, počátkem zemědělství ( neolitická revoluce ), tedy sedentarizaci s demografickým růstem.
Starověk a středověk
Periodické horečky , připomínající malárii, byly hlášeny od starověku v čínských, indických, asyrských a řeckých textech. Podrobnější popisy jsou popisy Hippokrata a autorů Římské říše . Středověké teorie nemoci spojené s miasmatem z močálů zůstávají v platnosti až do XIX th století.
v ledna 2010Tým egyptských a amerických vědců dokázal pomocí analýzy DNA , že Tutanchamon měl v době své smrti malárii (vs.1327 př. N. L J.-C.). V Indii se od starověku zmiňují Védy („Texty znalostí“) horečky malárie; Lékař Charaka a Sushruta (pravděpodobně v tého století před naším letopočtem. ) určují, že popis a spojit ji už na komáří kousnutí. Příznaky občasné horečky popsal Hippokrates ; spojuje tyto horečky s určitými klimatickými a environmentálními podmínkami a rozděluje je na tři typy: febris tertiana (každé tři dny), quartana (každé čtyři dny) a dailyiana ou continua (nyní nazývaná tropica ). Vůči186 př. N. L J.-C.se v některých oblastech Číny objevuje v bylinném čaji použití qing hao su (青蒿素) později nazývaného artemisinin na Západě a extrahovaného z léčivé rostliny používané jako antipyretikum zvané qing hao (青蒿) ( Artemisia annua) nebo „ Roční pelyň “). Ještě starší použití kořenů chángshān (常山) ( Dichroa febrifuga ) má také nepochybné léčivé účinky. Tak najdeme odkazy na období malarické horečky v Číně a příznaky tohoto onemocnění v Huangdi Neijing (dále jen „Canon medicíny“) pocházející z o I prvním století před naším letopočtem.
Malárie byla běžná v částech světa, kde nyní zmizela, jako je drtivá většina Evropy (nemoc afrického původu se rozšířila zejména v Římské říši ) a Severní Amerika.
Klasický věk
V některých částech Anglie byla úmrtnost na malárii srovnatelná s dnešní subsaharskou Afrikou . Ačkoli se William Shakespeare narodil na začátku chladnějšího období zvaného „ Malá doba ledová “, věděl toho o pustošení této nemoci dost na to, aby je citoval v osmi svých hrách. Plasmodium vivax byl hojný až do roku 1958 v poldrů v Belgii a Nizozemsku .
V raném XVI th století, je to osadníci Evropané a jejich otroci , kteří pravděpodobně přinesli malárii v Severní a Jižní Americe (víme, že Columbus byl nemocný před jeho příjezdem do nové země). Tyto Jezuité španělští misionáři zjistil, že indiáni hraničící Lake Loxa v Peru používali prášek z kůry Cinchona vyléčit horečkami. V lékařské literatuře Mayů nebo Aztéků však není zmínka o malárii . Použití kůry „stromu horečky“ zavedli do evropské medicíny jezuitští misionáři, včetně Barbabe de Cobo, kteří s ním experimentovali v roce 1632 a také jej vyváželi; takže drahocenný prášek byl také nazýván „jezuitský prášek“. Studie z roku 2012 o genetických markerech z tisíců vzorků Plasmodium falciparum potvrzuje africký původ parazita v Jižní Americe (Evropané byli touto chorobou sami postiženi v Africe): vypůjčili si ji mezi polovinou XVI . Století a středem z XIX E století dvě hlavní cesty z obchodu s otroky , z nichž první vede na sever od jihu amerického kontinentu ( Kolumbie ) Španěly, druhá vede dále na jih ( Brazílie ) portugalskými.
XVIII th a XIX th století: první vědecké studie
V roce 1717 se po porážce grafit pigmentace ze sleziny a mozku byl publikován Giovanni Maria Lancisi , lékaři papeže Klementa XI , v práci, publikoval v roce 1717, na malárii De noxiis paludum effluviis eorumque remediis . Předkládá důkazy o tom, že nemoc se přenáší muškami . Lancisi zavádí slovo mal'aria , "špatný vzduch".
V roce 1820 , Pierre Joseph Pelletier a Joseph Bienaimé Caventouem oddělila cinchonin a chininu alkaloidy z kůry prášku „strom horečka“, což umožňuje vytvoření standardizovaných dávek aktivních složek.
Kolem roku 1832 , François Clément Maillot zdokonalil kurativní a profylaktické ošetření chininu. Teprve v roce 1881 byl jeho příspěvek oficiálně uznán na kongresu o malárii konaném v Alžíru.
V roce 1848 , Johann Friedrich Meckel (přezdíval Meckel mladší) zaznamenala velký počet černohnědá granulí v krvi a sleziny u pacienta, který právě zemřel v psychiatrické léčebně. Meckel pravděpodobně viděl parazity malárie, aniž by si to uvědomoval, protože ve své zprávě o malárii nezmínil, protože si myslel, že pigmentem je melanin .
V roce 1878 se D r Patrick Manson emituje první předpoklad, že malárie je přenášen komáry rodu Culex , který absorbuje parazita a stanovuje ve vodě, že lidský jídla.
V roce 1879 oznámili Němec Edwin Klebs a Ital Ettore Marchiafava , že našli agenta odpovědného za malárii Bacillus malariae , což je hypotéza, na kterou nás Laveranovy objevy zapomněly.
V roce 1880 , Alphonse Laveran založena v Alžírsku , vztah mezi připomínky Meckel mladé a parazita on pozoroval poprvé v červených krvinkách 44 lidí, kteří trpí malárií. Když viděl, jak dochází k exflagelaci , přesvědčil se, že pohyblivé bičíky jsou parazitické mikroorganismy (drobné jednobuněčné živé bytosti, které se vegetativně množí mitózou ). Mnoho tehdejších lékařů však stále věřilo, že prvoci jsou ve skutečnosti pouze změněné červené krvinky. Laveran bude muset bojovat, aby byla jeho teorie přijata, protože zbývá zjistit, jak se tyto organismy dostanou do lidského těla. Laveran, který nezískal pozici, která by mu umožňovala pokračovat ve výzkumu, odešel do důchodu a jako dobrovolník pokračoval ve výzkumu prvoků v Institutu Pasteur . Bylo to v roce 1898 , kdy vydal své Pojednání o malárii . Vidí také účinek chininu, který tyto parazity ničí. Naznačuje, že malárie je způsobena tímto prvokem . Jedná se o vůbec první případ, kdy byl jako příčina onemocnění identifikován prvok . Tento objev mu v roce 1907 vynesl Nobelovu cenu za medicínu . Vědecké studie o malárii právě provedly svůj první významný průlom.
V roce 1880 , Ettore Marchiafava a Angelo Celli na žádost Alphonsea Laveran, studie pod mikroskopem reprodukční cyklus prvoků v lidské krvi, a uvádějí, že rozdělují více či méně současně v pravidelných intervalech, a že rozdělení se shoduje s útoky horečka. V roce 1885 nazývali tento prvok prvokem Plasmodium .
V roce 1881 , Carlos Finlay , kubánský lékař, který léčených pacientů s žloutenky v Havaně , tvrdil, že to bylo komárů , které přenášejí nemoci na člověka.
V roce 1886 a 1892 , Camillo Golgi zveřejnil jeho poznatky o četnost a periodicita horečky v důsledku malárie, a ukázala, že existuje několik typů malárie způsobené různými prvoky organismy.
V roce 1891 , Paul Ehrlich a Paul Guttman všiml proti malárii vlastnosti methylenové modři . Tento objev navazuje na objev Celli a Guarnieri, který sám vycházel z předchozí práce Ehrlicha ukazující afinitu této látky k určitým buňkám. Ehrlich chce podporovat vývoj léčiv využíváním biochemických rozdílů. Bylo to poprvé, co syntetická látka působila proti malárii (již v roce 1849 August von Hofmann již zdůraznil zájem o syntézu chininu z černouhelného dehtu ).
V roce 1895 byla francouzská expedice na Madagaskar „zdravotní katastrofou“: z 21 600 vystoupených lidí zemřelo 5 731 na malárii a 25 zemřelo v boji. Všimněte si, že tento druh „katastrofy“ se bude často opakovat, jako během vietnamské války pro severovietnamské vojáky (viz článek o artemisininu ).
V roce 1898 se Amico Bignami podařilo experimentálně přenášet malárii prostřednictvím komárů. Neváhá se pokousat a onemocnět.
V roce 1898 to byl Brit Ronald Ross , který pracoval v Indii a pravidelně si dopisoval s Laveranem a Mansonem, ale měl potíže s představou, proč hmyz nepřenášel přímo parazita kousnutím, kdo nakonec dokázal, že malárie byla přenášena tímto bodnutím. Aby potvrdil svou teorii, dva roky rozbíjí ptáky malárie, které kousne stovky odrůd komárů, a teprve po těchto dvou letech, na pokraji odradení, si všimne druhu komára, který se vyvíjí pouze na povrchu voda a je vidět pouze v noci: anopheles . Poté pokračuje ve svém výzkumu; sklízí a chová larvy a kolem sedmého dne nachází v žaludku anofelů prvoků Laveran. Důkaz je prokázán: je to tento hmyz, který přenáší živého parazita na své náklady. Poznamenává, že mezi kousnutím a výskytem parazitů v krvi je nutná inkubační doba 10 až 14 dní. Právě dokázal, že některé druhy komárů přenášejí malárii na ptáky tím, že izolují parazity ze slinných žláz komárů, kteří se živí postiženými ptáky. To mu v roce 1902 vyneslo Nobelovu cenu za medicínu . Poté, co odstoupil z indických lékařských služeb, Ross pracoval pro tehdy nově zřízenou Liverpoolskou školu tropické medicíny , která vedla úsilí o vymýcení malárie v Egyptě , Panamě , Řecku a na Mauriciu . Až do třicátých let 20. století vědci hovořili o Anopheles maculipennis obecně, aniž by jasně nebo přesně rozlišovali mezi různými odrůdami.
V roce 1899 učinil italský zoolog Giovanni Battista Grassi na základě Rossovy práce (o ptácích) totéž pro vektor u lidí a dokázal, že životní cyklus Plasmodia potřebuje komára jako nezbytný krok. Grassi, Giuseppe Bastianelli a Amico Bignami popisují vývojový cyklus Plasmodium falciparum , Plasmodium vivax a Plasmodium malariae u Anopheles claviger .
Následující rok byla zjištění Finlaye a Rosse potvrzena lékařským týmem vedeným Walterem Reedem ; a doporučení zavádí William C. Gorgas při stavbě Panamského průplavu . Takto přijatá opatření v oblasti veřejného zdraví zachránila životy tisícům pracovníků (tolik jich tam dříve zemřelo) a pomohla vyvinout budoucí metody boje proti této nemoci.
XX th století: při hledání léčby
Zatímco znalosti o této chorobě se zvyšují zejména v důsledku praxe malariaterapie - léčba, která je nyní zastaralá -, vývoj antimalarických léků a používání insekticidů v boji proti vektoru parazitů označují toto období. Tyto objevy určily WHO, aby zahájila Globální program vymýcení malárie v roce 1955. Přestože tento program dosud nedosáhl svého cíle, a přestože byla objevena skrytá forma parazitózy, výzkum směřuje k vývoji vakcíny.
ObjevyNa začátku XX th století, před antibiotiky , pacienti s syfilis byly záměrně „léčit“ tím, že nakazí malárií, dát jim horečku. Terapeutická léčba malárie nebo malariaterapie je také příležitostí ke značnému zvýšení znalostí o malárii; vydláždila cestu pro výzkum v chemoterapii a zůstala v praxi až do roku 1950 .
V roce 1922 , John William Watson Stephens (v) , identifikuje 4 th parazit známý malárie u lidí, P. ovale .
Již ve 30. letech si vědci všimli nižší citlivosti černé populace na malárii. V roce 1949 byl Émile Brumpt překvapen, že nenalezl žádný případ malárie v Libérii, Gabonu, Lagosu nebo Stanleyville, když existovaly vektory P. vivax .
V roce 1949 , JBS Haldane navrhl, že heterozygotní thalassemics bude odolnější vůči malárii. V listopadu zveřejnili Linus Pauling , Harvey Itano , SJ Singer a Ibert Wells první důkazy o lidských onemocněních způsobených abnormálním proteinem v časopise Science . Pomocí elektroforézy , prokazují, že jedinci s srpkovitou anemií mají změněnou hemoglobin , a že heterozygoti, kteří mají normální i abnormální formy hemoglobinu, jsou odolnější vůči malárii infekcí. Tak se také ukazuje, že Mendelovy zákony určují fyzikální vlastnosti proteinů, a nejen jejich nepřítomnost nebo přítomnost: to je začátek molekulární genetiky .
Antimalarika (antimalarika)Navzdory svým výjimečným vlastnostem měl chinin, produkt dovážený ze vzdálených zemí, dostupný v omezeném množství, tu nevýhodu, že někdy způsoboval vedlejší účinky; jeho správa navíc musela být každodenní: tolik pobídek k adopci a hledání náhrad, o které se William Henry Perkin marně snažil už v roce 1856 . První světová válka, odříznutí Německa od Indie a Jávy - hlavních světových dodavatelů chininu - přiměla Němce k hledání náhrad na základě Ehrlichova pozorování působení methylenové modři .
Plazmochin (1926), chinakrin / sontochin (1930), rhodochin (1931) a certuna (1935) byly tedy objeveny postupně . Za tímto účelem byl německý výzkum založen na zvířecím modelu vyvinutém v roce 1926 Roehlem.
V roce 1926 němečtí vědci objevili antimalarické vlastnosti pamachinu / plazmochinu / parakvinu. Struktura tohoto prvního antimalarického léčiva odvozeného od aminochinoleinů však byla zveřejněna až v roce 1928 . Britští, francouzští a ruští vědci si již všimli antimalarického působení molekul řady 8-aminochinolinů. Začnou hledat další aktivní sloučeniny. V roce 1930 , Ernest Fourneau a jeho tým se rozvíjí na Pasteurova ústavu z rhodoquine , účinný při mnohem nižších dávkách než plasmoquine.
V Alžírsku, bratři Edmond a Etienne Sergent v celé první polovině XX -tého století na žádost zřídit Emile Roux doktríny, kterým se základy proti malárii boje v severní Africe. Tato práce bude mít za následek postupný pokles malárie v Alžírsku a mnoho životů bude zachráněno.
V meziválečném období existují dva zvířecí modely podporující hledání syntetických antimalarik; jeden založený na opičí malárii, která je ve velkém měřítku nepraktická, druhý běžnější, ptačí ptačí malárii, využívající hlavně kanárské malárie různými druhy plasmodia.
Ve stejných třicátých letech minulého století v laboratořích Elberfield IG Farben v Německu Hans Andersag a jeho kolegové syntetizovali a testovali přibližně 12 000 různých složek a podařilo se jim vyrobit resochin , náhražku chininu . Je příbuzný chininu, protože má chinolinové jádro . Tento resochin (RESOrcinát 4-aminoCHINolinu: 7-chlor-4 - [[4- (diethylamino) -1-methylbutyl] amino] chinolin) a podobná složka, estonchin (3- methylresochin ) jsou syntetizovány v roce 1934 ve spolupráci s Americké společnosti prostřednictvím více než 2000 dohod mezi IG Farben a zahraničními společnostmi, jako jsou Standard Oil of New Jersey , DuPont , Alcoa , Dow Chemical , Agfa , Winthrop Chemical Company a další americké společnosti. Tento lék se později nazývá chlorochin . Je to inhibitor biokrystalizace pigmentu a jeden z nejlepších antimikrobiálních látek, jaké byly kdy vytvořeny. Chinin, stejně jako chlorochin, ovlivňuje parazity malárie na začátku svého životního cyklu, kdy paraziti vytvářejí hematinové pigmenty , které vyplývají z rozkladu hemoglobinu .
Proguanil byl objeven v roce 1944 tvaroh, Davey a Rose, britští vědci z Imperiál Chemical Industries . Pyrimetamin nakonec se vyvinul v letech 1950 až 1952 v laboratoři Burroughs-Wellcome. Spojený se sulfadoxinem v 70. letech minulého století tvořil Fansidar.
V padesátých a šedesátých letech měla syntetická antimalarika, jejichž výrobní náklady byly velmi nízké, tendenci nahrazovat dražší extrahovaný chinin.
Během války ve Vietnamu byla v reakci na výslovnou žádost „ Việt Cộng “ provedena systematická studie více než 200 čínských léčivých rostlin pod vedením farmakologky Tu Youyou a její výzkumné skupiny v Pekingu v roce 1972 . Qing hao su (青蒿素), na Západě nazývaný artemisinin , se podle pokynů Ge Honga extrahuje při nízké teplotě v neutrálním prostředí (pH 7) ze sušených rostlin qing hao (青蒿) . Tenhle byl první, ve IV -tého století doporučujeme použít čching Hao pro léčbu „ přerušovaných horečky “ v jeho požadavcích Příručka pro lékařské pohotovosti . Doporučuje namočit listy a větve pelyňku přes noc, vytlačit hořkou šťávu a vypít ji rovnou. V současné době se deriváty používají v kombinacích: artemether v kombinaci s lumefantrinem , artesunát - amodiaquin , dihydroartemesinin - piperaquin.
První in vitro kultury parazita v jejich krevní fázi byly provedeny v roce 1976 Tragerem a Jensenem, což značně usnadnilo vývoj nových léků.
DDTTyto insekticidní vlastnosti DDT (dichlor difenyl trichlorethan) byla založena v roce 1939 by Paul Hermann Müller pracuje na Geigy Pharmaceutical v Basileji , ve Švýcarsku, s použitím pyrethrum vyrobený z drceného dalmatského pyrethra (rostliny z chryzantémy rodiny ). Roztírání DDT je standardní metodou ochrany proti hmyzu. Vzhledem k dopadu DDT na životní prostředí a odolnosti komárů se však DDT používá stále méně, zejména v oblastech, kde malárie není endemická ( viz podrobná část: „ Prostředky boje proti komárům nebo jejich ochrana “). To platí zejména od roku 1972, kdy Spojené státy prostřednictvím AID a Světové banky pohrozily zákazem dovozu a omezením financování zemí používajících DDT.
V roce 1948 obdržel Paul Müller Nobelovu cenu za medicínu.
Opičí a lidská malárieVe 20. letech 20. století američtí vědci vstříkli lidem krev z opic různých druhů, aby určili možnost přenosu malárie z opic na člověka.
V letech 1932-33 Sinton a Mulligan prokázali přítomnost Plasmodium gonderi v Cercopithecidae . Až do 60. let 20. století byla přirozená infekce u opic v Indii pozorována jen výjimečně, přestože již byly ve velkém použity pro výzkumné účely.
Již od roku 1932 však bylo známo, že P. knowlesi lze přenášet na člověka prostřednictvím infikované opičí krve. Otázka přenosnosti opičí malárie na člověka, zvažovaná zejména v kontextu eradikačního programu, se znovu začala zajímat v roce 1960, kdy možnost přenosu ( prostřednictvím komára) malárie z opice na člověka. V roce 1969 byl Chessonův kmen Plasmodium vivax poprvé adaptován na primáta jiného než člověka.
Od roku 2004 bylo zjištěno , že P. knowlesi, který je odpovědný za opičí malárii, je odpovědný za lidské infekce, u nichž se doporučuje zacházet s P. falciparum .
Latentní parazitózaI když různé krevní fáze a malárie vektor (dále Anopheles ) byly identifikovány z XIX th století, to bylo jen v roce 1980 , že latentní forma (exo-erytrocytů sekundární cykly, které bude udržovat v játrech parazitóz dobu 3 až 5 let nebo více u P. vivax byly pozorovány 2 nebo 3 u P. ovale a celoživotní u P. malariae ) parazita v játrech . Objev této latentní formy parazita konečně vysvětluje, proč se jednotlivci zdají být vyléčeni z malárie, ale relapsují několik let poté, co parazit zmizel z jejich krve ( viz podrobná část: „ Jaterní fáze “).
Současný vývoj a perspektivy
Farmakologie- V roce 2004 se týmu D r Jonathana Vennerstroma z University of Nebraska z Omahy podařilo syntetizovat kyselinu artemisinovou, která může být přeměněna na artemisinin účinnější ( in vitro ), protože se vyrábí přirozeně. Tato molekula (Arterolane, OZ-277 nebo RBx11160) byla použita v kombinaci s piperachinem v léku Synriam.
- V březnu 2006 dva mezinárodní týmy demonstrovaly účinnost různých závodů, včetně Quassie .
- Ke stejnému datu vědci z University of Lille I vyvinuli molekulu, ferochin , roubováním ferrocenu na konkrétní místo na molekule chlorochinu . Ferochin je údajně až 30krát účinnější než chlorochin. Monoterapie na bázi ferochinu a její kombinace s artenusátem byla testována na 326 subjektech, většinou malých dětech v malárii ve střední Africe. Byly testovány 3 dávky kombinace, což vedlo k vyléčení v 97 až 99% případů. Monoterapie měla úspěšnost 79%, což je ve stejném pořadí účinnosti jako jiné již existující monoterapie.
- V září 2006 izoloval francouzský tým antimalarický princip ( simalikalakton D ) infuze přípravku Quassia Amara používaného v Guyaně proti malárii.
- V roce 2008 , biologové z Georgia Institute of Technology v Atlantě bylo zjištěno, že některé přírodní fungicidní sloučeniny z červené řasy Callophycus serratus inhibuje působení Plasmodium ; ačkoli souvislost mezi antifungální , antibakteriální a antimalarickou aktivitou není dosud objasněna.
- V roce 2009 (publikace února 2010), vědci z Georgia Institute of Technology v Atlantě identifikují protiinfekční sloučeniny známé jako „ bromophycolides “, které jsou in vitro velmi účinné proti mykózám a proti plasmodium falciparum .
- v ledna 2010, GlaxoSmithKline oznámila, že bude seznam více než 13.500 molekul - a jejich chemické struktury - potenciálně účinné proti P. falciparum k dispozici zdarma pro vědeckou komunitu za účelem stimulace vývoje nových léků proti této chorobě.
- V roce 2010 vědci z Johns Hopkins Bloomberg School of Public Health, Johns Hopkins University , Baltimore zjistila, že bakterie patřící do Enterobacter rodu a žít ve střevní flóře z Anopheles gambiae zabití Plasmodium falciparum pomocí volných radikálů. . Asi 25% Anopheles zachycených poblíž Johns Hopkins Malaria Research Institute v Macha (jižní Zambie ) obsahovalo tento bakteriální kmen. Studie prokázala, že bakterie inhibovaly růst P. falciparum v lidské kultuře in vitro až o 99%, stejně jako v trávicím systému Anopheles.
- V letech 2010 a 2011 byly objeveny dvě nové třídy antimalarických léků, které jsou v klinických studiích: spiroindolony a imidazolepiperaziny.
- V září 2012 byla syntéza artemisininu úspěšná, což umožnilo, aby výroba léčby již nebyla omezena produkcí pelyňku.
2015 Nobelova cena za medicínu získala Irem Williama Campbella , japonský Satoshi Omura a Číňanka Tu Youyou za jejich práci na léčení parazitárních nemocí včetně malárie.
VakcínyPrvní malárii vakcína , SPf66, založený na syntetickém peptidu , byl vyvinut v lednu 1986 od Manuel Elkin Patarroyo . Jeho účinnost proti P. falciparum byla však poměrně nízká nebo dokonce nulová .
V současné době jsou tři typy výzkumu druhé generace založeny na antigenu z různých stádií parazitického evolučního cyklu:
- vakcíny proti erytrocytové fázi: tyto mají za cíl zabránit vstupu sporozoitů do jaterních buněk nebo jejich vývoje ;
- vakcíny proti nepohlavnímu stádiu krve (antimerozoity): zabraňují vstupu merozoitů do červených krvinek nebo jejich vývoji ;
- vakcíny blokující přenos: indukují protilátky zabraňující zrání pohlavních stadií parazita v Anopheles.
Od roku 1992 , An antimerozoite vakcína volal RTS, S byl ve vývoji u společnosti GlaxoSmithKline Biologicals v Rixensart , Belgie . V prosinci 2005 , Dr. Pedro L. Alonso z University of Barcelona publikoval povzbudivé výsledky, protože vakcína se ukázalo být účinné od 1. st injekce v 30% případů a ušetřit polovinu krizí. Z26. května 2009v roce 2013 prošel klinickými studiemi fáze III, které prokázaly nadřazenost RTS, S / AS01 oproti jiným adjuvans. Připravuje se z syntetických parazitických peptidy a rekombinantní proteiny (které jsou schopné výměny genetické informace s jiným proteinem) nebo DNA (nachází se v mitochondriích a apico plastidů z Plasmodium ). S vědomím, že parazit, který proniká do červených krvinek , má formu proteinu a je schopen asi šedesátkrát mutovat, aby oklamal imunitní systém, používá tato stopa dva rekombinantní proteiny, které spojuje:
- část cirkumsporozoitového proteinu (CSP = Circum Sporozoite Protein ) P. falciparum (RTS);
- antigen na povrchu viru z hepatitidy B (S);
- adjuvans (AS01 nebo AS02, resp.), který je složen z 250 ul oleje ve vodě emulze , 50 ug z QS21 saponinu a 50 ug z (MPL) imunostimulační monophosphoryc lipid A.
Společnost RTS, S / AS01 obdržela od agentury EMA v červenci 2015 příznivé stanovisko a je prodávána pod názvem Mosquirix. To také chrání proti hepatitidě B . Pilot WHO je plánován na začátek roku 2018 s Ghanou , Keňou a Malawi .
Další vědci usilují o řešení vakcíny:
- Od roku 2002 , Fakulta biologie a medicína (FP) na University of Lausanne ve Švýcarsku byla studuje antimerozoite vakcíny názvem PfCS102 / AS02A na bázi syntetického cirkumsporozoitálního peptidu (PFC = Peptid okol sporozoitů protein ) z P. falciparum (PfCS102) vyztužený adjuvans. Zpočátku bylo tímto adjuvans Montanide ISA 720, protože byl nahrazen AS02A od GSK Bio, protože poskytuje lepší odpověď imunitního systému . Získané výsledky jsou srovnatelné s RTS, S / AS02A. Od roku 2005 je v klinických studiích fáze II .
- V listopadu 2005 se Institut Pasteur oznámil zahájení klinických studií fáze I u lidí vakcíny prototyp antimerozoite založených na antigeny a volal MSP3. Aby to vědci navrhli, studovali mechanismy přirozeně imunních lidí.
- V roce 2006 se Spojené státy ministerstvo obrany (DoD) požádal Institute of Medicine (IOM) v Národní akademie věd (NAS) pro obnovení výzkumný program byl zahájen v roce 1986 , jehož cílem je vyvinout vakcínu proti P. falciparum pro armádu .
- Od listopadu 2006 do prosince 2007 Lékařská fakulta University of Maryland a University of Bamako společně testovala v rámci klinických studií fáze I vakcínu FMP2.1 / AS02A. Jeho účinnou látkou je protein získaný z P. falciparum (FMP2.1), který je vyztužen adjuvans AS02A. Test provedený v Bandiagarě v Mali na 100 dětech ve věku od 1 do 6 let ukázal, že farmakodynamické návyky na účinnou látku byly bezpečné a že imunitní odpověď jeden rok po očkování zůstala vysoká. Na tomto základě se stejný tým přesunul ke klinickým studiím fáze II od května 2007 do července 2009 na 400 dětech.
- V lednu 2010 University of Central Florida v Orlandu oznámila orální nebo injekční vakcínu, která je účinná proti malárii i cholře . Je zaměřen na systémovou a slizniční imunitu , prostřednictvím antigenní konstrukt fixační cholerového toxinu B podjednotky (CTB) epitopů s apikální membráně (AMA1) a povrchový protein (MSP1) antigenům merozoitů z P. falciparum . K chloroplastů tabáku transplantomických a salát byly testovány jako reaktor pro výrobu těchto proteinů. Podle studie je posledně jmenovaný, extrahovaný a injikovaný do myší, dokázal chránit po dobu 300 dnů před pronikáním parazita do červených krvinek a proti toxinu cholery. Imunitní odpověď by byla typu Tr1 / Th2. Tento proces byl patentován a mohl by umožnit - pokud se ukáže jako stejně účinný u lidí - vyrobit vakcínu, která je levná a nevyžaduje skladování v chladu v případě orálního použití.
- V roce 2015 vakcína „RTS, S“ společnosti GlaxoSmithKline přinesla slibné výsledky, ale během testování fáze III zklamala, přičemž u těžké formy došlo k redukci pouze o 40% infekcí a o méně než 30% (vyžadující čtyři injekce).
- V roce 2021 dosáhne vakcína R21 / Matrix-M navržená na univerzitě v Oxfordu a testovaná v roce 2019 rekordní 77% účinnosti během jednoho roku. Poslední fáze předběžného schválení zahrnuje 4 800 dětí ze čtyř různých zemí.
Genetici se spíše zaměřují na boj proti parazitům nikoli u lidí, ale v jejich vektoru, komárech.
V roce 2000 se týmu profesora Andrea Crisanti z Imperial College London podařilo vytvořit prvního geneticky modifikovaného komára. V roce 2003 poznala, že pokud markerový gen přetrvával po dobu asi třiceti generací během oplodnění mezi modifikovanými komáry, přežil pouze během 4 až 16 generací během oplodnění nemodifikovaným komárem.
Vzhledem k tomu, dubna 2001 , je konsorcium International je kompletní sekvencování genomu z Anopheles gambiae . Je sponzorován společností Tropical Disease Research (TDR). Toto sekvenování bylo svěřeno Genoscope v Évry a Celera Genomics v Alameda . Cílem je identifikovat geny podílející se na imunitě komárů vůči parazitům Plasmodium nebo na jejích čichových a chuťových receptorech, a to v konečném důsledku s návrhem přitahování nebo odpuzování molekul pro komáry a jejich cílení na proteázy zapojené do jeho imunitní odpovědi.
the 15. července 2010, profesor entomologie Michael Riehle oznamuje, že se mu podařilo se svým týmem na Arizonské univerzitě vytvořit geneticky modifikovanou samici Anopheles Stephensi schopnou ničit parazity v jejím těle, a proto není schopna přenášet nemoc. Vědci nyní studují, jak nahradit „normální“ populace Anopheles v přírodě populacemi produkovanými v laboratoři, v naději, že se tito komáři nestanou invazivní přenosem jiných nemocí nebo že parazit tento odpor neobejde.
Epidemiologie
Distribuce ve světě
Vývoj odhadovaného počtu úmrtí na malárii ve světě.
V 90. letech byla malárie příčinou 400 až 900 milionů případů horeček ročně a mezi 700 000 až 2,7 miliony úmrtí, nebo průměrně jednou smrtí každých 30 sekund. V roce 2012 zemřelo na malárii 473 000 až 789 000 lidí. Drtivou většinou obětí jsou děti do 5 let, zvláště zranitelné jsou také těhotné ženy, protože placenta je cílem, kde se mohou hromadit paraziti ( Plasmodium falciparum ). Navzdory úsilí vynaloženému na snížení přenosu nemoci a zlepšení její léčby došlo od počátku 90. let k malým změnám. Zdá se, že úmrtnost od konce 20. let klesá a odhaduje se na 1,2 milionu lidí v roce 2010.
Souběžná infekce HIV nezvyšuje úmrtnost a představuje menší problém než souběžná infekce malárie a tuberkulózy , což jsou dvě nemoci, které obvykle útočí na různé věkové skupiny: malárie je častější u dětí, mladých lidí, zatímco tuberkulóza postihuje více starší lidi. Malárie a HIV však přispívají k jejich vzájemnému šíření: malárie zvyšuje virovou zátěž a infekce HIV zvyšuje pravděpodobnost infekce malárií.
Malárie je endemická v intertropických oblastech v Americe, v mnoha částech Asie a ve většině Afriky. Avšak v subsaharské Africe je nalezeno 85 až 90% úmrtí na malárii. Geografická distribuce onemocnění v rámci velkých oblastí je složitá, a proto se malárie a oblasti, které nejsou malárií, nacházejí blízko sebe. V suchých oblastech lze předpovědět období malárie bez příliš mnoha chyb pomocí srážkových map. Na rozdíl od dengue se malárie vyskytuje více na venkově než ve městech. Například města Vietnam, Laos a Kambodža jsou prakticky bez malárie, ale zůstává přítomna na venkově. V roce 2016 nebyl podle Světové zdravotnické organizace zaznamenán žádný případ malárie na Srí Lance po tři po sobě jdoucí roky; je tedy po Maledivách druhou zemí v jihovýchodní Asii, která vymýtila malárii. Čína se stala30. června 2021čtyřicáté území vymýtilo tuto nemoc. V Africe je malárie naopak přítomna ve venkovských i městských oblastech, i když ve velkých městech je riziko sníženo. Globální endemické hladiny nemoci nebyly zmapovány od 60. let 20. století. Společnost British Wellcome Trust však financuje projekt Atlasu malárie, který to napraví a vyhodnotí zátěž této nemoci v budoucnu.
Nakonec je malárie nejčastějším parazitárním onemocněním na světě. Jedná se o 1 st prioritou pro WHO as jejími přímými zub jeho sociálně-ekonomických důsledků, včetně: nedostatečným což vede k podvýživě a zaostalosti.
Evropa
Až do XIX th století , malárie může dojít k severní Evropě. Za poklesem malárie v Evropě stojí především vysychání bažin a odvodňování mokřadů . Zmizení malárie ve Francii překvapilo badatele do takové míry, že bychom v této souvislosti mohli hovořit o spontánním zmizení, dokonce o záhadném zmizení. Zdá se, že toto zmizení mělo několik příčin. Například v regionech, jako je Sologne, mohou v tomto ohledu sehrát významnou roli různé agronomické inovace týkající se zejména pěstitelských postupů, z nichž každý kumuluje jejich účinek. Onemocnění začalo ustupovat, stejně jako jinde v Evropě, před použitím chininu, který byl navíc na počátku používán nevhodně, příliš pozdě nebo v příliš nízkých dávkách. Přijetí chininu však posloužilo k urychlení vymizení nemoci v oblastech, kde upadala.
V ŘeckuV roce 2016 Řecké centrum pro kontrolu a prevenci nemocí zakázalo darování krve ve 12 obcích po celé zemi kvůli malárii poté, co byla infekce považována za vymizelou na 40 let.
Ve FranciiV kontinentální Francii malárie zmizela jen relativně nedávno. Toto onemocnění je stále běžné v XIX th století. To bylo ještě přítomno v roce 1931 v poitevinských močálech , Brenne , Alsaské nížině , Flandrech , Landes , v Sologne , Puisaye , v zálivu Morbihan , v Camargue ... Po celý středověk a až do XV th - XVI th století malárie většinou ovlivňuje kampaně; to i tehdy, když bylo podél řek založeno velké množství měst, aby se usnadnila doprava, a navzdory periodickým záplavám těchto řek na mnoha místech. V renesanci došlo k prudkému vzestupu horeček, války náboženství přinutily obyvatele města zavřít se do zdí obklopených příkopy se stojatou vodou. Také v Paříži do konce XIX th století, v době velkých děl Haussmann : ve skutečnosti tyto práce již způsobily významné zemních prací a dlouhodobě. Kaluže, rybníky a další stojaté vodní body přetrvávaly po dlouhou dobu, což způsobilo množení Anopheles uprostřed velké koncentrace lidí. Kromě toho pocházelo velké množství pracovníků z infikovaných oblastí a neslo plasmodium .
Epidemie Pithiviers v roce 1802 , motivovaná svou závažností, vysláním komise lékařské fakulty; bylo to kvůli velmi velké povodni neobvyklé velikosti, která několik týdnů pokrývala okolní louky vodou.
Tato nemoc byla vymýcena z Korsiky v roce 1973 . Neznámý v době římské přítomnosti , malárie tam byla zavedena během vandalských nájezdů . Korsika zažila svoji poslední epidemii nedovážených případů Plasmodium vivax v letech 1970 až 1973 . Je pozoruhodné, že v roce 2006 došlo na ostrově k domácímu případu Plasmodium vivax . Od té doby byly téměř všechny případy pozorované ve Francii importovány malárií. Vojáci z kolonií byli zodpovědní za poslední zmíněné epidemie.
Kritickými faktory ovlivňujícími šíření nebo vymýcení nemoci byly změny v lidském chování (především zemědělské metody, přesídlení obyvatelstva atd.), Životní úroveň ( chudoba byla a zůstává hlavní příčinou úmrtnosti) a hustota obyvatelstva ( čím větší hustota lidí, tím větší hustota komárů).
Použití chininu a chinin stává aktuální druhé poloviny XIX th století. P. malariae , která je na ni náchylnější, zmizela před P. vivax . Použité dávky však nejsou dostatečné k tomu, aby se zabránilo rozvoji hematozoí u lidí.
Další určující faktor: metody chovu se mění. Trvalé bydlení se zvyšuje, což umožňuje obnovit hnůj. V roce 1893 kolem Štrasburku měly jen tři nebo čtyři obce stále více než 12% své využitelné plochy vyhrazené pro pastviny. Plochy přírodních (mokrých) luk se zmenšují ve prospěch zorané (rekultivované) půdy - zejména v oblastech bohatého zemědělství. Roste počet zvířat, což snižuje o stejné množství útoky komárů na člověka.
Do hry vstupuje třetí faktor: územní plánování , které má několik aspektů. V roce 1821 byl přijat zákon o vysychání nehygienických rybníků. Tento zákon byl celkově málo dodržován; myšlenka však byla zahájena a rybníky nejblíže k domům byly nejpočetnější, které bylo třeba naplnit (protože byly snadněji přístupné). Dospělí komáři se však nepohybují více než 300 m od místa původu. Toto vysychání bylo tedy jistě důležitou příčinou regrese choroby.
Dalším aspektem územního plánování je nárůst počtu příkopů a jejich lepší údržba, která umožňuje lepší odvodnění půdy.
V jednotlivých Landes a Sologne zalesňování je také faktor, stromy efektivněji vypouštění vody než menší baldachýnem.
Mění se typ pluhu : dvojitý brabant , který umožňuje plochou orbu, dává nižší brázdy (proto ve vlhkých obdobích méně stojaté vody v dutině brázd) a také umožňuje hlubší orbu (proto lepší stírání těžké zeminy), začal se šířit z roku 1850 v Brie , nahrazující nevratný pluh a jeho deriváty, které dávaly orbu v hřebenech . Šíří se také praxe vápnění , které odlehčuje těžké půdy, a proto usnadňuje sušení. Rozsah přílivu a odlivu přispívá k absorpci povrchové vody.
Všechna tato agronomická opatření významně přispívají ke snížení epidemií malárie a dalších horeček. V době první světové války zůstalo jen několik velmi lokalizovaných ohnisek.
Endemická malárie ve Francii úplně zmizela v roce 1960.
Čtyřicet lidí ve Francii za dvacet let bylo nakaženo na letištích kvůli komárům, kteří cestovali letadly z malarických oblastí.
Na ostrově Réunion a na Mauricijské republice byla malárie před 60 lety hlavní příčinou úmrtí. Vymýcení nemoci potvrdila Světová zdravotnická organizace v roce 1979.
Nárůst importované malárieImportovaná malárie je pozorována hlavně u cestovatelů, migrantů a vojáků z endemických zemí. Monitoruje ji síť zhruba stovky dobrovolných dobrovolných nemocnic ve spojení s Národním referenčním centrem (CNR) pro malárii.
Tato malárie je odrazem světové situace. Vzhledem ke své situaci působí Francie jako „indikátor“ toho, co se děje v endemických zemích, zejména v subsaharské Africe. Po výrazném zlepšení v období 1990–2010 se situace ve světě zastavuje. Podle WHO zaznamenalo od roku 2015 nárůst počtu případů jedenáct zemí.
Metropolitní Francie je průmyslová země s největším počtem importovaných případů malárie, s téměř 5 000 případy ročně. V roce 2017 bylo do CNR malárie nahlášeno 2721 případů, tj. Přibližně 5220 případů odhadovaných podle reprezentativnosti sítě dohledu, což je nárůst o 10,3% ve srovnání s rokem 2016.
Také v roce 2017 bylo 82,8% hlášených případů u subjektů afrického původu a 95% ze subsaharské Afriky. Z celkového počtu 59 zemí kontaminace představuje 15 zemí 92,4% hlášených případů. První tři jsou Pobřeží slonoviny (30%), Kamerun (20%) a Guinea (více než 5%). Mezi těmito africkými zeměmi některé ubývají nebo se zvyšují v závislosti na počtu cestujících nebo vojenského personálu z oblastí, kde malárie klesá nebo naopak roste.
Bylo deklarováno celkem 13 úmrtí (letalita 0,48% pro všechny případy a 3,4% pro těžké formy). Nedodržování preventivních doporučení (nedostatečná ochrana proti komárům a chemoprofylaxi) je příčinou většiny případů. Je třeba vyvinout další úsilí v oblasti informací u subjektů pocházejících z Afriky, kteří navštíví své blízké vztahy v zemi původu.
Migrant, nový v endemické oblasti, málokdy projevuje malárii kvůli získané imunitě. Tato imunita ve Francii zmizí za méně než 4 roky. Migrant pak onemocní malárií při návratu do země během prázdnin ve Francii, což obecně odpovídá v západní Africe období dešťů, kde je přenos nejintenzivnější.
Vysoce rizikové regiony
Poté, co zuřila téměř v celém obydleném světě, malárie postihuje 90 zemí (podle zprávy WHO z roku 2011 99), zejména nejchudší v Africe, Asii a Latinské Americe. V padesátých letech minulého století byla malárie vymýcena z většiny Evropy a velké části Střední a Jižní Ameriky postřikem DDT a odvodněním močálů.
Degradace lesa to může podporovat; "Studie provedená v Peru v roce 2006 odhalila, že míra kousnutí komáry přenášející malárii je v neporušených lesích 278krát nižší než kdekoli jinde." "
V roce 2006 došlo v Evropě k velkému počtu importovaných případů malárie, zejména ve Francii (5 267 případů ), Velké Británii (1 758 případů ) a Německu (566 případů). Ve Francii je 558 případů vojáků, ale tato nemoc postihuje i turisty: ze sta tisíc z nich, kteří šli do malarické oblasti, se tři tisíce vrátí do svých zemí nakažených jednou ze známých forem Plasmodium , zbytek jsou případy dovážené přistěhovalci.
- Afrika je kontinent obzvláště zasaženy malárií; týká se 95% případů dovezených do Francie . V severní Africe je nebezpečí téměř nulové, ale velké ve východní Africe , subsaharské Africe a rovníkové Africe ve venkovských i městských oblastech.
- V Asii chybí malárie ve velkých městech a je poměrně vzácná v pobřežních pláních. Toto nebezpečí je velké ve venkovských oblastech Kambodže , Indonésie , Laosu , Malajsie , Filipín , Thajska , Barmy (Myanmaru) , Vietnamu a v Číně v Yunnanu a Hainanu .
- V Západní Indii je malárie častá na Haiti a poblíž dominikánských hranic .
- Ve Střední Americe existuje několik mikro zón, ale riziko je relativně nízké.
- V Jižní Americe je riziko nízké ve velkých městech, ale reálné ve venkovských oblastech v Bolívii , Kolumbii , Ekvádoru , Peru a Venezuele a velké v celém amazonském regionu .
Nadmořská výška a okolní teplota jsou důležitými faktory toho, zda se určitá oblast stane malarickým.
- Některé anopheles (jako Anopheles gambiae ) mohou stěží žít nad 1000 metrů nadmořské výšky, ale jiné (jako Anopheles funestus ) jsou dokonale přizpůsobeny tak, aby žily až 2 000 m .
- Zrání Plasmodium uvnitř Anopheles nemůže pracovat v rozmezí teploty okolí 16, aby od 35 ° C .
KDO bojuje proti malárii
Globálnímu programu eradikace WHO předcházely projekty iniciované a řízené postupně Mezinárodní radou pro zdraví, poté Rockefellerovou nadací od roku 1915, ale zejména od 20. let 20. století . Tyto dvě organizace, vyzařující filantropickou vůli Johna D. Rockefellera , již měly zkušenosti s eradikačními kampaněmi měchovců a žluté zimnice . V rozporu s konsenzem prosazujícím masivní podávání chininu spojeného s opatřeními na kontrolu populace komárů - zejména při drenážních pracích - založili vědci z Rockefellerovy nadace svou strategii v roce 1924 na jediné eradikaci komárů. K tomu mají pařížskou zelenou , velmi toxickou látku, která je však u dospělých komárů neúčinná. Itálie byla prvním operačním sálem od konce 20. let 20. století, poté následovala všechna další místa intervence nadace ve středomořské oblasti a na Balkáně . Přes smíšené výsledky byl tento postup přijat v Indii v letech 1936 až 1942. Tam spolu s dalšími tato opatření přinesla velkolepé, ale dočasné výsledky: v roce 1941 byla situace podobná situaci před začátkem tohoto programu. Druhé světové války , které pozastaveny některé programy také dal jim expanzi: nadace Health Komise byla vytvořena v roce 1942 na podporu úsilí dotčených ochranou své vojáky v předních liniích ozbrojených sil. Vývoj DDT , na kterém se podílely týmy nadace, a šíření tohoto insekticidu z letadel v zaplavené oblasti západně od Říma umožnily v Itálii zahájit kampaně na vymýcení malárie od roku 1946 . Nejslavnější z těchto programů se uskutečnil na Sardinii v letech 1946 až 1951. Na základě masivního používání DDT vedl tento program s diskutabilními a diskutovanými environmentálními metodami a důsledky k eradikaci komárů a následně k této nemoci, která však již byla na ústupu.
V roce 1952 Rockefellerova nadace ukončila svůj program v oblasti veřejného zdraví, a tedy proti malárii, ale poté, co WHO vytvořila (v roce 1948 ) program zaměřený na eradikaci mikroba v roce 1955 ve světě mimo subsaharskou Afriku a Madagaskar. Spojené státy, které se chtěly chránit před dovozem malárie přes Jižní Ameriku, byly významným činitelem; jejich angažovanost motivovaly také politické úvahy - boj proti komunismu. Po pozoruhodných úspěších (Španělsko bylo první zemí oficiálně prohlášenou WHO za malárii v roce 1964) se program rychle setkal s obtížemi; 1969 XXII th Světové shromáždění ratifikuje své neúspěchy, ale zachovává své globální cíle vymýcení. V roce 1972 se skupina zemí v Brazzaville rozhodla opustit cíl eradikace ve prospěch kontrolního cíle. 31 th Světové zdravotnické shromáždění souhlasí s touto změnou v roce 1978: to není více než na cíl globálně k eliminaci a vymýcení malárie, ale jeho ovládání. V roce 1992 přijala Amsterodamská ministerská konference revidovanou Globální strategii kontroly malárie. Přezkoumána jinými mezinárodními orgány byla tato strategie definována v roce 2001 WHO.
WHO upustila od postupů certifikace eradikace v 80. letech a obnovila je v roce 2004.
V roce 1998, RBM (Roll Back Malaria) partnerství se sešli WHO, UNICEF , UNDP a Světová banka .
V roce 2007 Bill a Melinda Gates Foundation obnovena globální projekt eradikační, prověřených mnoha expertních skupin, vědeckých článků a výsledkem strategických projektů v oblasti veřejného zdraví.
V roce 2019 však bude diskutována věrohodnost globální eradikace. V srpnu WHO dokonce oznámila, že podle jejích odborníků není vymýcení malárie v blízké budoucnosti možné a stanovení termínu by mohlo podkopat úsilí proti této chorobě, jako tomu bylo v případě, kdy si WHO stanovila stejný cíl o 64 let dříve (Nesplnění těchto cílů může unavovat dárce a oslabit politickou vůli a odhodlání a konečný termín může zákerne řídit úsilí tam, kde je nejsnadnější „vyčíslit čísla“). Po 3 letech studií zpráva Strategické poradní skupiny pro vymýcení malárie (SAGme) uvádí: „Nesmíme připravit svět na selhání dalšího úsilí o vymýcení malárie“ a doporučuje vyvinout nové nástroje a přístupy proti malárii, mimo jiné posílením univerzální zdravotní pokrytí. Lancet Komise o vymýcení malárie , která sdružuje 26 akademiků z celého světa, chce místo toho, aby byla stanovena lhůta (2050), a to především pro udržení ducha výzvu.
Odhaduje se, že celosvětové úsilí v boji proti malárii a jeho odstranění zachránilo v letech 2000 až 2013 3,3 milionu životů snížením úmrtnosti na tuto chorobu o 45% na celém světě a o 49% v Africe. Boj proti malárii je jedním z cílů cíle OSN v oblasti udržitelného rozvoje 3 .
Studie zveřejněná 25. prosince 2019 zdůrazňuje, že u některých populací hmyzu v Africe se vyvinula rezistence vůči insekticidům široce používaným v moskytiérách. Ukázali, že nadměrná exprese proteinu zvaného SPA2 v tlapách komárů jim dává odolnost vůči insekticidům obsahujícím pyrethroidy. Proteiny SPA2 se vážou na pyrethroidy a zabraňují šíření toxické sloučeniny v těle. Protein SPA2 „Protein senzorického přívěsku“ je součástí rodiny chemosenzorických proteinů „CSP“. Objev účinku tohoto proteinu připravuje půdu pro vytvoření inhibitorů obsahujících insekticidy druhé generace specifických pro SPA2. Umožní to pokračovat v boji proti šíření nemoci.
Socioekonomický dopad
Malárie je běžně spojována s chudobou , ale je také hlavní příčinou chudoby a hlavní překážkou hospodářského a lidského rozvoje . Nemoc má negativní ekonomické účinky v oblastech, kde je rozšířená. Srovnání HDP na obyvatele v roce 1995, upraveného podle parity kupní síly, mezi zeměmi postiženými malárií a těmi, které nebyly zasaženy, ukázala rozdíly 1 až 5 (1 526 USD proti 8 268 USD). Navíc v zemích, kde je malárie endemická, rostl HDP země v letech 1965 až 1990 v průměru o 0,4% ročně, oproti 2,4% v ostatních zemích. Tato korelace však neukazuje, že kauzalita a prevalence malárie v těchto zemích je také částečně způsobena sníženými ekonomickými schopnostmi bojovat s nemocí.
Ekonomické náklady na malárii se odhadují pouze na Afriku na 12 miliard USD ročně. Příkladem je případ Zambie . Pokud byl rozpočet, který země v roce 1985 věnovala boji proti této nemoci, 25 000 USD, od roku 2008 je díky mezinárodní pomoci a PATH ( Program pro vhodnou technologii ve zdravotnictví ) 33 milionů rozdělených po dobu devíti let s primárním cílem je poskytnout moskytiéry celé populaci .
Ekonomický dopad na individuální úrovni zahrnuje náklady na péči a hospitalizaci, ztracené pracovní dny, ztracenou školní docházku, sníženou produktivitu v důsledku poškození mozku způsobeného nemocí; u států jsou tyto dopady umocněny poklesem investic a cestovního ruchu. V některých zemích zvláště postižených malárií může být tato choroba zodpovědná za 40% výdajů na veřejné zdraví, 30 až 50% pacientů přijatých do nemocnice a až 50% konzultací.
Příčiny
Malárii způsobují paraziti rodu Plasmodium , které sami přenášejí komáři rodu Anopheles .
Plasmodium , parazit odpovědný za malárii
Malárii způsobuje protozoální parazit rodu Plasmodium ( Phylum apicomplexa ). U lidí způsobuje malárii hlavně P. falciparum (převládající v tropech), P. malariae , P. ovale (nejvzácnější druh kromě západní Afriky) a P. vivax (druh nejméně náročný na teplotu).
P. falciparum je nejčastější příčinou infekcí a je zodpovědný za přibližně 80% všech případů malárie a 90% úmrtí. Plasmodium také infikovat ptáci, plazi, opice, šimpanzi a hlodavci (teplokrevným živočichům). Lidské infekce byly hlášeny opic druhu malárie, včetně P. knowlesi , P. Inui (en) , P. cynomolgi , P. simiovale , P. brazilianum , P. schwetzi a P. simium . S výjimkou P. knowlesi však tyto infekce zůstávají z hlediska veřejného zdraví omezené a nedůležité. Ptačí malárie může zabíjet kuřata a krůty, ale tato choroba nezpůsobuje významné hospodářské škody na zemědělství. Od té doby, co ji zavlečeli lidé, však malárie zdecimovala endemické druhy ptáků na Havaji , které se proti ní vyvinuly bez své obrany.
Plasmodium je ve formě prvoka velmi malé (1 až 2 um v závislosti na formulářích). Barvení pomocí May-Grünwald-Giemsy ukazuje, že se skládá z cytoplazmy bledě modré obklopující vakuolně čistou výživu a obsahující červené jádro a zlatohnědý nebo černý pigment ( hemozoin ).
Evoluční cyklus Plasmodium je poměrně složitý a vyžaduje dva hostitele, prostředního hostitele: člověka a definitivního hostitele: hematofágní samici komára rodu Anopheles (z řeckého anôphelês znamená: k ničemu). Z čistě biologického hlediska je skutečným definitivním hostitelem komár (sexuální reprodukce parazitující na Anopheles ). Člověk by byl ve svém replikačním cyklu pouze přechodným hostitelem. Nicméně z antropocentrických důvodů se má za to, že vektor není člověk, ale komár, a proto je tato zoonóza typu zooantroponózy .
Anopheles, vektor malárie
Dlouhodobé interakce mezi Anopheles a PlasmodiumPouze ženy Anopheles sají krev . Muži, jejichž jedinou činností je reprodukce druhu a létají sem a tam, aby se živili rostlinnou mízou a nektarem , tuto nemoc nepřenášejí.
Samice Anopheles se přednostně krmí v noci a začínají hledat své jídlo za soumraku a pokračují v noci, dokud ho nenajdou.
Dýcháním a pocením lidé a zvířata emitují CO 2 a jejich těla neustále vydávají teplo a vlhkost ( pot ) a také koktejl potenciálně atraktivních látek (jako je kyselina mléčná ) přítomných v těle - dech, pot nebo kožní maz . Samice komárů (stejně jako další kousavý hmyz) dokážou některé z těchto tělesných výparů detekovat z velké vzdálenosti (např. ± 20 m pro CO 2 ) a jsou k těmto zdrojům okamžitě přitahovány. Komáry mohou být častěji přitahovány po požití alkoholu nebo tmavými barvami, zejména černou (která také sbírá teplo). Pohybují se (maximálně 2 km) pomocí svých senzorů ( chemoreceptorů ).
Dlouho se předpokládalo, že někteří lidé „přitahují“ komáry více než ostatní, a vědci v roce 2011 dále potvrdili, že Anopheles muži a ženy nereagují na stejné chemické a pachové podněty .
Z hlediska ekologického a evolučního nebo eko-epidemiologického , aby se tento parazit lépe šířil, měl by zájem přilákat samice Anopheles k lidem (nebo zvířatům) nemocným malárií. Nyní se uznává, že mnoho parazitů může do určité míry manipulovat s chováním svého hostitele, zejména u druhů, které se týkají veřejného zdraví lidí . Několik nedávných studií ukázalo, že v průběhu koevoluce parazit-hostitel paraziti získali schopnost modifikovat vůni svého hostitele ve svůj prospěch tím, že přitahují vektory . V letech 2004 a 2005 se potvrdilo, že lidé s malárií přitahují více komárů než nemocné děti (dítě s malárií přitahuje dvakrát tolik kousavých anofelů než nemocné dítě). To bylo také prokázáno v roce 2013 u zvířat (ptáků), ale nebylo známo, jakým postupem.
V roce 2014 studie ukázala, že laboratorní myši infikované plasmodiem ( v tomto případě Plasmodium chabaudii ) mají tělesný pach, který se velmi výrazně mění (pokud myš zůstává infekční) a který přitahuje více anofelů než u myší. infikovaný.
V roce 2015 poskytla další studie pravděpodobné vysvětlení tohoto jevu: v laboratoři, v buňkách, které infikují, jsou paraziti ( Plasmodium falciparum ) schopni syntetizovat atraktivní terpenový zápach pro ženské Anopheles díky jejich apikoplastu (zděděné organely - endosymbióza - rostlinný organismus, řasy nebo meziprodukt mezi řasami a bakteriemi ( sinice ..) tato organela zavírá chloroplasty svoji fotosyntetickou kapacitu, ale je schopna metabolizovat terpeny,
jak ukazuje Audrey R. Odom z Washington University School of Medicine v St. Louis, se svými kolegy (včetně Yale University), ve studii zveřejněné v časopise MBIO. tento tým pracoval na Apicomplexa a prokázal schopnost apikoplast biosyntézy z isoprenoidní . předchozí studie nebyla zjištěna produkce terpenů, ale bylo na základě u malé množství plasmodií. Tým St. Louis dostal nápad vypěstovat tentokrát větší množství plasmodia, srovnatelné s množstvím přítomným v infikovaném organismu. Kultivace byla prováděna v dávkách infikovaných lidských červených krvinek, jejichž emise plynu byly poté porovnány s emisemi identických, ale neinfikovaných dávek, stejně jako s plyny nalezenými ve stejných plastových sáčcích, ale prázdných (kontroly). Podle výsledků této studie publikované v roce 2015 obsahovaly terpeny pouze sáčky obsahující infikované krvinky. Autoři ukázali, že za tímto účelem (jako některé rostliny) P. falciparum mobilizuje biochemickou cestu známou jako „ cesta biosyntézy plastidiální isoprenoidy “ za účelem syntézy dvou terpenů ( limonen a pinanediol , které mají vůni citrónu a jeden připomíná borovici ) a dvě další molekuly (jejichž možná role nebyla identifikována). Každý plynný vzorek z kultury krevních buněk obsahujících krvinky nesoucí parazita obsahoval alespoň jeden z těchto dvou terpenů. Již jsme věděli (prokázáno v roce 2012), že tyto dva terpeny (produkované květinami, které produkují nejatraktivnější nektar pro mužské Anopheles) přitahují mužské Anopheles (i při velmi nízkých dávkách).
Další testy potvrdily, že samice Anopheles, které přenášejí malárii ( Anopheles gambiae ), jsou schopny tyto terpeny detekovat a že na ně reagují díky skutečnosti, že obsahují „buněčný aparát nezbytný k detekci a reakci na tyto sloučeniny.» , Podle Odomu (i když je známo, že je přitahují i jiné molekuly; CO 2byl tedy prezentován jako hlavní přitažlivý faktor, ale bylo prokázáno (2014), že kmeny Anopheles gambiae zbavené receptoru CO 2„Teplo a kyselina mléčná zůstávají dokonale schopné lokalizovat lidského hostitele, aby se živil jeho krví, což ukazuje, že komáry„ sledují “další molekuly a vedou ho při výběru hostitele, kde má mít krevní jídlo.
To naznačuje, že u lidí (nebo zvířat) nakažených malárií je větší pravděpodobnost, že budou kousnuti komárem, a dokonce že budou pokousáni více než jednou, což přispěje k šíření epidemie, ale v důsledku. Z této in vitro demonstrace vyplývá, že zbývá prokázat in vivo na lidech nebo zvířatech, že tyto terpeny jsou účinně uvolňovány kůží nebo dechem a že v této formě nebo v modifikované formě skutečně přitahují anofeles, což laboratoř v St. Louis chce rychle udělat.
Tyto informace otevírají cestu pro nové neinvazivní diagnostické testy na malárii, založené například na analýze pachu kůže, dechu (jako dechový analyzátor ) nebo potu. Objevují se také nové cesty v boji proti šíření parazita: manipulací s pachem vnímaným komáry je možné omezit přitažlivost anofelů na pacienty s malárií nebo naopak produkovat návnady. Molekuly, které by dříve zachytávaly ženské Anopheles kousají.
| Název zoonózy | Způsobit | Přenos | Vektor |
|---|---|---|---|
| Chikungunya | Virus | Den Noc |
samice Aedes samice Anopheles funestus |
| Dengue | Virus | Den | žena Aedes |
| Japonská encefalitida | Virus | Noc | Žena Culex |
| Žlutá zimnice | Virus | Den | žena Aedes |
| Lymfatická filariáza | Parazit | Noc | samice Anopheles |
| O'nyong-nyong | Virus | Noc | samice Anopheles |
| Malárie | Parazit | Noc | samice Anopheles |
Parazitický cyklus
V anopheles
Vektor parazita, stejně jako jeho primární hostitel je žena z komára rodu Anopheles . Mladí komáři požívají parazita poprvé, když se živí krví (potřebnou pro produkci vajíček touto samicí) od infikovaného člověka. Po požití se gametocytes z Plasmodium diferencovat do mužských a ženských pohlavních buněk a spojit se tvořit zygoty mobilní názvem ookinete který proniká žaludeční stěnu komára, aby se stal oocyst sférický, bude jádro se rozdělí na více časech forma sporozoitů . Doba tohoto zrání je úzce závislá na venkovní teplotě. Například P. falciparum : pod ne zrání 18 ° C nebo nad 35 ° C , to je maximální při teplotě 24 ° C . Když oocyst protrhne, že uvolňuje sporozoitů, které migrují tělem komára do slinných žláz, kde mohou, během nové krevní moučky, infikují nového hostitele lidský, procházejícími pokožku se slinami. .
Cyklus parazitů člověka
Jaterní fázeTenký vřeteno 12 µm / 1 µm, infekční sporozoit injekčně aplikovaný do lidí, během tohoto kousnutí infikovanou samicí Anopheles, cirkuluje rychle (méně než půl hodiny) v krvi do jater, ve kterém je sekvestrován do značné míry díky adhezivním vzorům hlavního proteinu jeho obalu, cirkumsporozoitového proteinu nebo CSP = cirkumsporozoitového proteinu , aby poté infikoval hepatocyty . Tato jaterní pre-erytrocytární krize, která bude trvat 7 až 15 dní u P. falciparum , od 15 dnů do 9 měsíců u P. vivax , od 15 dnů do X měsíců u P. ovale a 3 týdny u P. malariae, umožní parazit, aby pokračoval ve svém cyklu. Sporozoity, které se nedostanou do jater, budou buď vyloučeny fagocyty, nebo nebudou schopny pokračovat ve svém vývoji, pokud se dostanou do jiných orgánů .
První transformace zaokrouhluje tuto formu „kryptozoitů“ (z řeckého κρυπτός (kruptos), což znamená „skrytý“) na jednojadrový prvek (s jediným jádrem) nazývaný trophozoit, což je příležitost parazita se množit přímo (tak to vždy je. u P. falciparum ), schizogonií , během týdne až patnácti dní, což má za následek enormní schizont (název daný prvokům, když se aktivuje po inkubační fázi) 40 až 80 μm . Toto modré tělo (protože se po zbarvení May-Grünwald-Giemsou skládá z bledomodré cytoplazmy ) se pupeny , ale ztrácí svoji pohyblivost, aby uvolňovalo vezikuly obsahující mladé merozoity, které se přenesou do krve, čímž zahájí erytrocyt fázi, tj. infekci červených krvinek.
Některé merozoity P. ovale nebo P. vivax však mohou zůstat skryty v játrech několik let, nebo dokonce život P. malariae , než se znovu aktivují v postupných vlnách. Jedná se o sekundární exo-erytrocytární cykly, které udrží parazitózu v játrech po dobu dvou nebo tří let u P. Ovale , 3 až 5 let nebo více u P. Vivax a po celý život u P. Malariae . Tato fáze parazita se nazývá „spící fáze“. Těmto skrytým intrahepatickým parazitům se říká „hypnozoité“ (z řeckého Ὕπνος, což je starověký řecký bůh spánku Hypnos ).
Přenosová fázeVezikuly se uvolňují v jaterních sinusoidech ( kapilárních cévách jater tvořících spojení mezi nimi a krevní sítí), aby se poté připojily k krevnímu oběhu a rozšířily záplavu mladých „preerytrocytárních“ merozoitů připravených infikovat červené krvinky . Každá infikovaná jaterní buňka obsahuje přibližně 100 000 merozoitů (každý schizont je schopen produkovat 20 000 merozoitů). Je to skutečná technika „ trojského koně “, která se zde používá k přechodu z jaterních buněk do krve . In vivo zobrazování ukázal v roce 2005 - 2006 v hlodavců , které merozoitů byli schopni produkovat mrtvé buňky, které jim umožní opuštění játra pro krevní oběh a tím úniku imunitního systému ). Zdá se, že oba řídí toto „vozidlo“ a schovávají se v něm, maskují biochemické signály, které normálně varují makrofágy . Může existovat nová cesta pro aktivní léky nebo vakcínu proti stadiu exo-erytrocytů před stádiem invaze červených krvinek.
Krevní fázeNa začátku dlouhé krevní fáze: merozoity se drží na červených krvinkách , napadají je, vyvíjejí se do trofozoitů a poté se dělí (schizonty).
V roce 2011 mezinárodní tým objevil, že mezi povrchovými receptory červených krvinek, které umožňují vstup parazita, je pro tuto penetraci nezbytný jeden z nich (potvrzeno u všech kmenů testovaných na P. falciparum ); tento receptor se proto stává cílem budoucího výzkumu vakcín.
Difúzí merozoity způsobují prasknutí červených krvinek (jedná se o hemolýzu ).
Prasknutí zralých schizontů nebo „rozet“ ukončuje první schizogonický cyklus erytrocytů uvolněním nové generace plazmodií, „erytrocytových“ merozoitů schopných znovu infikovat další červené krvinky.
Následovat bude pravidelná posloupnost podobných cyklů, které budou postupně nahrazovány ( organizovaná imunitní obrana ) cykly gamogonických erytrocytů připravujících sexuální formy. Trofozoity se přestanou dělit a mění svůj nukleoplazmatický poměr. Tyto formy trofozoitů s velkým jádrem a zhuštěnou cytoplazmou jsou mužské a ženské gametocyty , které zůstanou v krevním řečišti.
Paraziti během této fáze nemají u lidí šanci na přežití: zůstanou naživu asi dvacet dní a poté zmizí. Budou moci pokračovat ve svém vývoji pouze v komářích. V tomto okamžiku, když žena anopheles kousne nemocného člověka, absorbuje gametocyty z krve a v komářích začíná nový cyklus, tentokrát sexuální. Sporozoity produkované touto reprodukcí přecházejí do slin komárů, které mohou infikovat nového hostitele atd. ...
Patofyziologie
Klinické projevy
Hematozoa naočkovaná komárem se lokalizuje a množí se nejprve v játrech. Tato fáze definuje minimální inkubační dobu bez jakýchkoli příznaků.
Tyto klinické projevy malárie objevit na začátku fáze krve, když se parazitémie překročí prahovou hodnotu, která se mění v závislosti na individuální. Toto nepohlavní rozmnožování plasmodií uvnitř červených krvinek dělá z malárie doslova parazitární onemocnění červených krvinek.
Lýza parazitovaných červených krvinek (prasknutí zralých schizontů nebo růžic) uvolňuje nové parazity ( merozoity ), které následně kontaminují ostatní červené krvinky. Tato destrukce také vede k uvolňování odpadu z plasmodiálního metabolismu (pigmenty a buněčné zbytky červené krvinky nebo hemozoin ), tyto pyrogenní látky narušují fungování hypotalamu (produkce cytokinů, jako je TNFα ) a způsobují vysoké horečky .
První cykly jsou nejprve asynchronní (primární malárie s kontinuální nebo anarchickou horečkou), poté jsou synchronizovány podle periodického rytmu v závislosti na druhu Plasmodium. Čas, který uplyne mezi proniknutím parazita do červených krvinek a jeho prasknutím, je poměrně konstantní a u lidí dosahuje 48 hodin u P. vivax , P. ovale a P. falciparum (třetí horečky), 72 hodin u P. malariae (čtvrtletní horečka); a pro P. knowlesi , poslední druh potvrzený u lidí, pouze 24 hodin.
V případech intenzivního parazitismu je destrukce červených krvinek taková, že se objevuje hemolytická anémie a žloutenka . Tělo reaguje s hyperplázií (zvýšenou produkcí) makrofágů , což vysvětluje zvětšení jater ( hepatomegalie ) a sleziny ( splenomegalie ).
P. falciparum se odlišuje od ostatních druhů Plasmodium tím, že má schopnost provádět svou krevní fázi na úrovni viscerálních kapilár , zejména mozkové tkáně. Poté může tvořit „růžice“ (shluky zdravých a parazitovaných červených krvinek), formace, které se drží na stěnách kapilár. Tuto situaci mohou doprovázet sekundární hypoxie , poruchy metabolismu a elektrolytů , vaskulární poškození (stěny malých cév) a poškození tkání.
Neléčená malárie P. falciparum představuje bezprostřední riziko ohrožení života (například riziko syndromu selhání více orgánů ), různá malárie pravděpodobně progreduje do chronických forem (historických forem) s postupným zhoršováním celkového stavu, což může vést do kachexie .
Imunita
Po několika letech opakovaných infekcí může hostitel Plasmodium získat imunitu zvanou premunition (oslabené příznaky onemocnění, které chrání před následnou těžkou infekcí). Mezi jednotlivci žijícími ve stejných endemických oblastech existuje velká variabilita reakcí na infekci malárií . V oblastech s vysokým přenosem velká část dětí často nosí parazity P. falciparum bez hlášení jakýchkoli příznaků; je to klinická imunita. S věkem a po sobě jdoucími kontakty mezi lidmi a parazity se tato předtucha postupně objevuje, což vyžaduje mechanismy rezistence k infekci, mezi nimiž hrají v antiparazitech hlavní roli „ interferonové “ proteiny metabolizované a vylučované mj. imunita. Budeme tedy hovořit o toleranci k infekci nebo antiparazitární imunitě. Jedna hypotéza je, že Plasmodium ke svému růstu potřebuje železo; nedostatek železa v důsledku první infekce by poskytl relativní ochranu a zabránil „superinfekci“.
Často se říká, že tato imunita nesterilizuje, protože nikdy nebyla formálně prokázána úplným vymizením parazitů P. falciparum při absenci léčby. Říká se také, že tato imunita je labilní, protože předtucha mizí při absenci častého kontaktu mezi člověkem a parazitem (mizí po 12 až 24 měsících, pokud subjekt opustí endemickou oblast), stejně jako u těhotných žen.
Kromě toho je imunita namířená proti P. falciparum vysoce specifická pro přítomný parazitický kmen (kmeny).
Tyto zvláštnosti imunitní odpovědi proti malárii jsou původcem obtíží při vývoji vakcíny .
Genetické faktory
Genetické faktory mohou chránit před malárií (viz: heterozygotní přínos ). Většina z těch, které byly popsány, jsou spojeny s červenými krvinkami. Zde je několik příkladů:
- Anémie srpkovitých buněk (řecký Drepanos , „srp“ pod podlouhlého tvaru, které mají určitý počet červených krvinek -OR červených krvinek) také volal hemoglobinu S srp, nebo srpkovitá anémie: změna beta řetězce hemoglobinu způsobuje červené krevní buňky se deformují a produkují heterozygoty, které lépe chrání před malárií. Červené krvinky se deformují a hemoglobin krystalizuje, což parazitům brání ve vstupu do červených krvinek. Tato změna však vede ke špatnému okysličení orgánů (podlouhlé červené krvinky nemohou projít do jemných kapilár nebo bariéry tvořené filtrem sleziny, kde jsou zničeny), a tudíž k závažným komplikacím, až pro ně smrt homozygotní subjekty (HbS / HbS). Prevalence srpkovité anémie (HbA / HbS) je v afrických populacích pod vysokým tlakem malárie vysoká kvůli odolnosti, kterou poskytuje proti závažným záchvatům onemocnění.
- Talasemie nebo dědičné anémie: subjekt nese gen SS, což vede ke změně rychlosti syntézy globinu řetězce s následnou špatnému prokrvení a konstantní únavy.
- Genetický nedostatek G6PD (Glukóza-6-fosfátdehydrogenáza) nazývaný také favismus , což je antioxidační enzym, který normálně chrání před účinky oxidačního stresu v červených krvinkách, poskytuje zvýšenou ochranu před těžkou malárií.
- HLA-B53 je spojena s nízkým rizikem závažné formy malárie. Tato molekula MHC (hlavní histokompatibilní komplex) třídy I přítomná v játrech je antigenem T lymfocytů (protože jsou umístěny v brzlíku ) proti sporozoitickému stadiu. Tento antigen, kódovaný IL-4 (interleukin-4), který vyrábí společnost T buněk (thymus), podporuje proliferaci a diferenciaci produkce B buněk protilátek. Studii A o Fulani z Burkiny Faso , která mají méně než dvě ataky malárie s vyšší úrovní antimalarické protilátky než sousední etnické skupiny, zjistily, že alela IL4-524 T je spojena s vysokou hladinou antimalarických protilátek , což zvyšuje možnost, že by to mohl být faktor zvyšující odolnost vůči malárii.
- Při přirozeném boji proti P. vivax v Africe selekční proces odstranil z genetického dědictví membránový receptor erytrocytů , glykoprotein DARC (Duffy Antigen Receptor for Chemokines), což je vstupní cíl P. vivax. Subjekty negativní na krevní skupinu Duffy , zkráceně FY (-), nemohou být kontaminovány P. vivax . To vysvětluje absenci P. vivax v západoafrické populaci výlučně nebo převážně v „Duffy-negativní“ krevní skupině. Tuto přirozenou imunitu by však bylo možné zpochybnit, protože P. vivax se po genetickém míchání mezi africkou a asijskou populací úspěšně adaptoval na Madagaskar u Duffy-negativních subjektů . To by ukázalo existenci sekundárních cílů parazita, které je třeba ještě určit.
Existují i další genetické faktory, z nichž některé se podílejí na řízení imunitní odpovědi.
Klinický
Malárie se projevuje záchvaty horečky nebo „záchvaty malárie“. Klasicky je obvyklé popsat útok primární invaze, ke kterému došlo poprvé u „naivního“ pacienta (který již nemá imunitu proti malárii nebo se s parazitem nesetkal dříve), a opakující se záchvaty malárie vyskytující se u subjektů již infikovaných Plasmodium .
V moderní praxi se rozlišuje mezi jednoduchými útoky a těžkými formami. Jednoduché útoky se pravděpodobně stanou těžkými formami (zejména s P. falciparum ), nediagnostikovanými nebo neléčenými, mohou se také vyvinout do chronických forem. Podezření na malárii je také považováno za diagnostickou a terapeutickou pohotovost.
Jednoduchý přístup k malárii
Inkubace je minimálně 7 dní až 3 měsíce, v závislosti na typech Plasmodium.
Primární invazní maláriePrimární invaze Plasmodium jiná než falciparum může být malá nebo malá symptomatická, bez povšimnutí. Jinak je první útok malárie společný pro všechny formy Plasmodia . Vyskytuje se u neimunních pacientů: dospělých, kteří ztratili imunitu při pobytu v neendemické oblasti, nebo cestujících přijíždějících do endemické oblasti nebo u dítěte narozeného a postiženého poprvé v endemické oblasti.
Horečka je hlavním znakem v 90% případů, postupně se zvyšuje na více než 40 ° C. Je doprovázen flu-like syndrom ( bolesti hlavy , svalů nebo kloubů) a zažívací poruchy ( nevolnost , zvracení , průjem , atd. ). U dětí mohou být dominantní trávicí příznaky (tabulka febrilní gastroenteritidy atd. ).
Tato horečka je kontinuální nebo anarchická (bez periodicity), protože cykly erytrocytů ještě nejsou synchronizovány (asynchronní cykly).
Opakovaný přístup„Krizi malárie“ charakterizují občasné horečnaté útoky. Klasicky má každý přístup 3 fáze:
- Studená fáze: intenzivní zimnice a třes z pocitu extrémně chladu, jak teplota stoupá, trvá přibližně hodinu.
- Tepelná fáze: horečka na náhorní plošině při 40-41 ° C, trvající 3 až 4 hodiny.
- Fáze silného pocení: s náhlým poklesem horečky za 2 až 4 hodiny.
Tyto útoky se pravidelně opakují, v závislosti na cyklech erytrocytů. Klasicky se rozlišuje mezi terciární horečkou (tj. Vyskytující se každé dva dny) způsobenou Plasmodium vivax a Plasmodium ovale (benigní terciární horečka) a Plasmodium falciparum (maligní terciární horečka) od čtvrtinové horečky (tj. Vyskytující se každé 3 dny) způsobené na Plasmodium malariae (termín „malárie“ konkrétně označovaný jako čtvrtletní horečka).
Při absenci nebo nedostatečné léčbě lze tyto záchvaty malárie opakovat měsíce nebo dokonce roky, a to u P. ovale , P. vivax a zvláště u P. malariae , pokud nejsou správně léčeny a při absenci opětovného zamoření (případy dovážená malárie obecně).
U P. falciparum je průběh kratší, ale s vysokým rizikem smrtelných forem.
| |||||||||||||||||||||||||||||||||||
| * Inkubační doba může být prodloužena z několika týdnů na několik měsíců v případě nedostatečné antimalarické profylaxe |
P. ovale a P. vivax jsou si velmi blízcí a dlouho byli zmatení.
V přibližně 3 až 4% případů se vyskytují smíšené infekce dvěma druhy Plasmodium . Například souběžná infekce P. ovale a P. vivax vytváří superpozici cyklů dvou populací parazitů, která se projevuje každodenními záchvaty malárie nebo malárie tertiana denně . Také se tomu říkalo dvojnásobná horečka .
Z toho plyne existence mnoha variant s historickými názvy, jako jsou: horečka poloviční třetiny (střídavě slabé a intenzivní denní útoky), horečka dvojité čtvrtiny (přístup ve dvou po sobě následujících dnech oddělených jedním dnem bez). Horečky pseudomalarie jsou přerušované horečky způsobené jinými příčinami než malárií.
Silný přístup k malárii
Těžká malárie je převážně způsobena P. falciparum a obvykle se vyskytuje 6 až 14 dní po infekci. Může se objevit okamžitě nebo po nevhodném nebo pozdním ošetření.
V XXI -tého století, je definován klinických kritérií a biologické International (WHO) nebo národní, pravidelně vyhodnocovány. Ve Francii 2017 jsou hlavními kritérii závažné malárie dovážené do dospělých:
- Neurologické selhání (od zákalu po koma).
- Klinická žloutenka nebo zvýšená bilirubinemie .
- Hyperparasitémie vyšší než 4%.
- Selhání ledvin ( kreatinin nebo zvýšená urémie ).
Dalšími kritérii, méně častými, ale indikujícími závažnost, jsou respirační a kardiocirkulační selhání a biologické stavy acidózy a hyperlaktatémie .
Neléčená těžká malárie může rychle postupovat a vést ke kómatu a smrti během několika dnů nebo dokonce hodin, zejména u zvláště ohrožených malých dětí a těhotných žen. Proto je v zájmu nouzové diagnózy bez prodlení léčba. V nejtěžších případech může úmrtnost přesáhnout 20%, a to i při správné léčbě bez přílišného zpoždění.
Závažné formy P. vivax jsou k vidění zejména v jihovýchodní Asii , hlavní komplikace jsou pak respirační. Malárie P. knowlesi se nejčastěji projevuje jako jednoduchý záchvat, ale může přejít do závažné formy (ale bez poškození mozku).
Infarkt sleziny, nebo prasklé sleziny může být viděn se všemi druhy Plasmodium , více často P. falciparum a P. vivax .
NeuropalarieJedná se o závažný záchvat malárie, kterému dominují neurologické projevy, přičemž mozková malárie je spojena s poškozením kapilár mozku. Je to mozková malárie Anglosasů a historicky mezi frankofony zhoubný přístup .
Směrem ke konci XX -tého století, WHO odborníci rozšířily koncept vážného přístupu malárie na jiné než neurologické dalších akcí, z pragmatických důvodů (i špatnou prognózou, a to i ze stejného akutní léčbu). Také v XXI th století, podmínky přístupu nebo závažná (francouzsky), nebo závažné formy malárie (v angličtině) jsou stále častěji používány jako cerebrální malárie nebo cerebrální malárie, přísnější.
Perzistentní přístup nastává postupně nebo náhle. Sdružuje horečku a poruchy vědomí. Záchvaty jsou lokalizovány nebo generalizovány na celé tělo, zejména u dětí, a pouze v 50% případů u ostatních dospělých. To je způsobeno špatnou funkcí jater a nadměrnou konzumací cukru parazitem. Těhotné ženy jsou zvláště náchylné k hypoglykémii a nadprodukci kyseliny mléčné, což vede ke zvýšené kyselosti krve.
Ostatní neurologické příznaky jsou proměnlivé v čase a místě. Mohou být doprovázeny anémií, selháním jater a funkčním a přechodným selháním ledvin nebo závažnějším akutním selháním ledvin .
Plicní edém je vzácná, ale závažná komplikace velmi špatnou prognózou. Je to špatně vysvětleno, přičemž úmrtnost přesahuje 80%.
Žlučová hemoglobinurická horečkaJedná se o historický komplikace, zejména pozorované v letech 1910 a 1940, a stal se vzácný v druhé polovině XX -tého století. Šlo o syndrom vyskytující se u evropských krajanů v tropické endemické zóně s historií přístupu k Plasmodium falciparum a nepravidelným příjmem chininu .
Je to imunoalergický původ spojený s léčivem, s masivní intravaskulární hemolýzou (prasknutí červených krvinek uvnitř cév).
Nástup je náhlý, objevuje se během několika hodin po užití léku, horečka a bolest v kříži , žloutenka a pokles krevního tlaku . Hemolytická anémie způsobuje hemoglobinurii (přítomnost hemoglobinu v moči, která mu dodává tmavou barvu, černá voda pro Angličany nebo portská červená moč pro Francouze). Progrese může vést k akutnímu selhání ledvin destrukcí renálních tubulů (akutní tubulární nekróza).
Existuje malá nebo žádná parazitémie, která odlišuje tento syndrom od zhoubného záchvatu.
Tato hemoglobinurická žlučová horečka prakticky vymizela nahrazením chininu syntetickými antimalariky, jako jsou 4- aminochinoliny (jako je chlorochin ). Byly však hlášeny případy léků chemicky podobných chininu, jako je halofantrin nebo meflochin . Tyto tři léky jsou u citlivých subjektů formálně kontraindikovány.
Diagnostický
Klinická diagnostika
Rozvinuté národyJakákoli horečka vyžaduje hledání historie cestování; a po návratu z oblasti s endemií malárie je jakákoli horečka nebo horečka v anamnéze až do prokázání viny malárií kvůli riziku rychlého postupu do závažné formy. Ve Francii se to týká hlavně migrujících cestujících, kteří se vracejí ze subsaharské Afriky, a to i v případě chemoprofylaxe (často špatně užívané) nebo léčby na místě.
Klasickými pastami oddalujícími diagnózu malárie jsou febrilní gastroenteritida , zejména u dětí; chřipkové onemocnění v zimě; absence horečky (nevhodná symptomatická léčba); obrázek infekce močových cest ; řada horečky dengue .
Podezření na malárii implicitně vyžaduje laboratorní diagnózu potvrzení.
Rozvojové zeměNa mnoha místech není možná ani jednoduchá laboratorní diagnóza a výslech horečnatého pacienta se používá jako indikace, zda pokračovat v antimalarické léčbě nebo ne. Tato metoda však není nejúčinnější: v Malawi použití krevních nátěrů obarvených Giemsou ukázalo, že zbytečná antimalarická léčba poklesla, když byly použity klinické ukazatele (rektální teplota, bledost nehtového lůžka, splenomegalie), spíše než hlášená anamnéza horečky (citlivost se zvýšila z 21% na 41%).
Malárie postihující děti je příliš často chybně diagnostikována (špatná anamnéza , zneužití rychlých diagnostických testů) pečujícími v první linii (členy komunity, kteří prošli základním školením, které jim umožňuje poskytovat základní péči při absenci kvalifikovaného zdravotnického personálu); stejně tak je špatně hodnocena, což má za následek nevhodnou nebo nedostatečnou léčbu, a tím brání účinné léčbě.
Biologická diagnóza
Diagnóza malárie je založena na detekci parazita v krvi. Jedná se o nouzovou diagnózu, která musí být provedena do dvou hodin od odebrání vzorku krve.
Krevní test pod mikroskopem (hustá skvrna)Nejlevnější (mezi US $ 0,40 US $ 0,70 na sklíčko), nejspolehlivější a nejrozšířenější diagnostickou metodou je optická mikroskopické vyšetření z krevního nátěru a tlustý kapka krve.
Nátěr umožňuje identifikovat jedinečné vlastnosti každého ze čtyř druhů parazita Homo sapiens, protože u tohoto vzorku je jeho vzhled lépe zachován. Hustá kapka krve umožňuje cestovat větším objemem krve, aby byla stanovena diagnóza a nevynechal Plasmodium . Tato vyšetření má provádět kvalifikovaný a informovaný biolog.
Očekávané informace jsou:
- pozitivní diagnóza malárie (přítomnost Plasmodium ).
- druhová diagnóza (přítomnost P. falciparum nebo jiného druhu) pro možnou závažnost.
- parazitémie (procento infikovaných červených krvinek nebo počet parazitů na ul krve), jsou užitečné pro monitorování léčby.
Negativní prediktivní hodnota z obou kombinovaných metod (stěru a tlustý film) není 100%. Pokud klinické podezření přetrvává, mělo by se negativní vyšetření opakovat do 12 až 24 hodin.
Rychlé diagnostické testyPokud mikroskop není k dispozici, je možné použít testy pro rychlou detekci antigenů, které vyžadují pouze kapku krve a které nevyžadují speciální odborné znalosti.
Tyto imunochromatografické testy (nazývané také rychlé diagnostické testy na malárii nebo RDT) mohou mít formu testovacího proužku nebo „měrky“. Rané rychlé testy používaly jako cílový antigen glutamátdehydrogenázu P. falciparum (GluDH) (pGluDH), ale byly nahrazeny těmi, které používají laktátdehydrogenázu P. falciparum (LDH) (pLDH) a HRP2 (pro histidin bohatý) protein 2 ).
Citlivost testů použít (k dispozici 200 produktů na trhu), je větší než 95%, když je parazitémie je větší než 100 za ul krve, a 70% pro slabší parasitaemias, a ještě méně pro P. ovale. Jejich specificita je 90 až 95%.
Ve vyspělých zemích jsou tyto rychlé testy spojeny s hustou skvrnou.
Molekulární biologieTato metoda je založena na detekci parazitických nukleových kyselin polymerázovou řetězovou reakcí (PCR), což je citlivější a specifičtější technika než mikroskopie. Umožňuje detekci velmi slabých parazitémií a přesnou identifikaci druhů plasmodia (včetně rozlišení P. Knowlesi a P. malariae ).
V nejpokročilejších zemích se PCR obvykle stává referenční metodou pro diagnostiku postihu (situace diagnostických obtíží). Rychlejší analytické metody, jako je PCR v reálném čase , s výsledky za méně než hodinu, jsou k dispozici v referenčních laboratořích a mohou být kompatibilní s nouzovou nebo rutinní diagnostikou.
Posouzení gravitaceStandardní biologické hodnocení umožňuje vyhodnotit úroveň závažnosti a pomoci při diferenciální diagnostice: zejména krevní obraz , C-reaktivní protein , ionogram , biologické příznaky hemolýzy, jaterní nebo ledvinové utrpení. Krevní test lze použít k vyšetření dalších infekcí, zejména virových, v závislosti na kontextu a na základě doporučení.
Souběžná infekce malárií je vždy možná, ale testování na malárii je prioritou vzhledem k její vyšší frekvenci a potenciální okamžité závažnosti.
Chronické formy
Akutní a vážné komplikace se obecně týkají pouze Plasmodium falciparum , ale nevyvine se do chronických forem.
Subakutní a chronické formy malárie jsou pozorovány během infekcí jinými plasmodiemi: P. vivax , P. ovale a zejména P.malariae . Onemocnění se může opakovat několik měsíců nebo let po expozici v důsledku latentní přítomnosti parazitů v játrech. Nelze tedy říci, že by se subjekt z malárie vyléčil pouhým pozorováním mizení parazitů z krevního oběhu. Nejdelší inkubační doba hlášená pro P. vivax je 30 let. Asi jeden z pěti případů malárie P. vivax v mírných oblastech zahrnuje hibernaci hypnozoity (relapsy začínají rok po kousnutí komárem).
Vyvíjející se viscerální malárie
Dříve nazývaná malarická kachexie je tato malárie pozorována u dětí ve věku od 2 do 5 let v endemických oblastech, u krajanských osob v endemických oblastech s nedostatečnou léčbou a u migrantů, kteří již v endemických oblastech nežijí.
Sdružuje postupné zhoršování celkového stavu, se střední občasnou horečkou (někdy chybí), chronickou anémií s cytopenií , mírnou splenomegalií (někdy důležitou). Parazitémie je velmi slabá, dokonce nezjistitelná.
Hyperimunní malarická splenomegalie
Tato chronická malárie, dříve zmatená ve skupině zvané „tropické splenomegalie“, odpovídá abnormální imunologické reakci. Spíše vzácné se vyskytuje u několika jedinců, kteří žijí v oblasti, kde je malárie endemická.
Od progresivní viscerální malárie se odlišuje významnou splenomegalií a hepatomegalií , zvýšením určitého typu imunoglobulinu v krvi (IgM, protilátky proti malárii) a počtem lymfocytů uvnitř jaterních sinusoidů . Parazitémie je nejčastěji nezjistitelná.
Biopsie z jater a měří se světelný mikroskop umožňují diagnózu. Velmi pomalý průběh může být nepříznivý rupturou sleziny , superinfekcí nebo výskytem maligního lymfoproliferativního syndromu .
Quartane nefritida
Jde o vážnou komplikaci ledvin způsobenou chronickou infekcí Plasmodium malariae (zodpovědná za čtvrtletní horečku, odtud název). Nejčastěji se vyskytuje u dětí v endemických oblastech, po několika letech vývoje.
Obrázek ukazuje nefrotický syndrom ukládáním imunitních komplexů (asociace protilátka-antigen) do renálních glomerulů .
Biopsie ledviny lze identifikovat léze. Toto vyšetření odhalilo usazeniny komplementu (prvky podílející se na imunitním systému) a imunoglobulinů (různé proteiny hrající roli protilátek). Laboratoř detekuje antigeny Plasmodium malariae u dětí .
Navzdory léčbě (antimalarika a kortikosteroidy ) lze vývoj víceméně provést směrem k chronickému selhání ledvin .
Tvary podle terénu
Těhotná žena
Těhotenství s infekcí placenty u Plasmodium je vyšší riziko komplikací. V endemických oblastech vede těhotenství ke snížení antimalarické imunity, zatímco placentární léze způsobují pokles oběhu plodu a matky.
U matky jsou maláriové záchvaty častější a závažnější (riziko potratu nebo předčasného porodu ) a u dětí: perinatální úmrtnost , anémie, nízká porodní hmotnost.
V roce 2018 bylo v subsaharské Africe ohroženo malárií (ve středně až vysoce endemických oblastech) téměř 11 milionů těhotných žen, přičemž 872 000 kojenců s nízkou porodní hmotností. Západní Afrika je region s nejvyšší prevalencí nízké porodní hmotnosti spojené s malárií během těhotenství.
Četnost a závažnost infekcí v endemických oblastech závisí na úrovni přenosu malárie. V nestabilních nízko endemických oblastech, jako je Indie nebo oblast jihovýchodní Asie a Tichomoří, je riziko závažných forem u těhotných žen třikrát vyšší než u netehotných žen. V těchto regionech je více než 23% mateřské úmrtnosti způsobeno malárií.
V regionech s vysoce stabilním endemem, jako je subsaharská Afrika, se nejtěžší formy vyskytují během prvního těhotenství nebo prvního porodu ( prvorodička ), zatímco u žen, které již měly alespoň jedno těhotenství, se vyskytují méně problémů, dokonce iu vysokého parazita zatížení. Tento jev lze vysvětlit získáním specifické placentární imunity selektivní akumulací P. falciparum v placentě.
Transplacentární průchod Plasmodium z matky na plod je relativně běžný, ale jen zřídka se projevuje jako „nemoc“, konkrétně vrozená malárie, která se vyskytuje mezi prvními dny a prvním měsícem po narození. Jeho přesný výskyt je diskutován: byl by velmi vzácný v hyperendemických oblastech (méně než 3 na tisíc narozených infikovaných matek), ale častější jinde.
Děti
V endemické oblastiDěti do 5 let jsou skupinou nejvíce postiženou malárií. V roce 2018 WHO odhadovala počet dětí nakažených P. falciparum v subsaharské Africe na 24 milionů , včetně 1,8 milionu trpících těžkou anémií, a počet úmrtí na 272 000, neboli 67% úmrtnosti. Světová malárie.
Klinicky se jednoduché záchvaty malárie u dětí projevují formou poruch trávení a dýchání, jejichž závažnost závisí na typu Plasmodium a genetickém, nutričním a imunitním stavu dítěte.
Těžké formy spojené s P. falciparum s více než 4% parazitémií mohou kombinovat mozkovou malárii, respirační tíseň , těžkou anémii, hypoglykémii a sekundární bakteriální infekce ; a méně často selhání ledvin ve srovnání s dospělými.
Dětská cerebrální malárie se nejčastěji projevuje křečemi, abnormálním prodloužením polohy ( opisthotonos ), které může být komplikováno intrakraniální hypertenzí postupující do komatu s retinopatií specifickou pro malárii, což umožňuje odlišit malárii od jiných.
Většina dětí vyjde z kómatu do 48 hodin bez následků, ale 20% z nich zemře a 10% má neurologické následky nebo kognitivní zpoždění .
Rozvinuté národyJedná se o importovanou malárii. Ve Francii, nejvíce zasažené evropské zemi, představují děti 15% z celkového počtu hlášených případů, tedy téměř tisíc dětí ročně, z nichž 10% tvoří kojenci. Více než 80% těchto dětských případů je způsobeno P. falciparum .
Postiženými kojenci jsou nejčastěji migranti druhé generace, kteří se vrátili na dovolenou do země původu svých rodičů, zejména v subsaharské Africe. Malárie u kojenců je závažnější než u dětí. V letech 2000–2009 absence dětské úmrtnosti ve Francii pravděpodobně naznačuje ve velké většině případů vhodnou péči.
V roce 2014 bylo ve Spojených státech oznámeno 1 513 případů importované malárie, z toho 55 případů importované malárie u dětí do 5 let (1 případ vrozené malárie) a 241 případů do 18 let. 85% dětských případů se vrátilo z cesty do Afriky.
Transfúzní malárie
Tyto plasmodia , odolné vůči teplotě 4 ° C po dobu několika dnů, mohou být přenášena krevní transfuzi krve uložené a fortiori čerstvou krev.
Klinicky se transfúzní malárie podobá malárii primární invaze, ale nejčastěji se jedná o delší inkubaci u všech druhů Plasmodium, P. falciparum a P. malariae (45, respektive 30% u neendemických).
SvětV endemických oblastech je transfúzní malárie častá, ale benigní kvůli semiimunitě příjemců, kterým je navíc někdy nabízena antimalarická léčba.
Nejvyšší prevalence malárie mezi dárci krve je pozorována v Africe. Pomocí molekulárních technik: v Africe by to bylo kolem 36%, zatímco v Asii to jsou 4%, v Americe 2% a v Evropě 1%.
Kritéria hemovigilance malárie navrhuje WHO a každá země je upravuje podle národních doporučení. Několik zemí, například Spojené státy, používá k třídění potenciálně infikovaných dárců krve dotazník. Jiné, jako je Francie, Spojené království nebo Austrálie, používají na základě tohoto dotazníku další sérologické testy.
V sedmdesátých letech se v neendemických zemích vyskytly dvě významné „epidemie transfuze“ malárie v neendemických zemích, ve Spojených státech dárci veteránů z Vietnamu a v roce 1971 ve Španělsku: 54 případů transfuze malárie P. vivax , spojený s jedinou krevní bankou v Barceloně .
FrancieV kontinentální Francii (transfuzní centra v Marseille a Nice ) došlo v letech 1960–1970 k nárůstu tohoto přenosu spojeného s nedostatečným vyšetřováním dárců krve. Na začátku XXI th století, toto riziko je považováno za nízké, varoval dárců odložení po nedávném pobytu v endemických zemích (v rámci méně než 6 měsíců, v souladu s evropskými normami) a biologických testů (sérologické vyšetření malárie).
Konkrétněji ve Francii 2019 jsou kandidáti na dárcovství považovaní za rizikové: 1) lidé s anamnézou malárie, 2) lidé s nediagnostikovanou horečkou připomínající záchvat malárie do 4 měsíců po návratu z malarické zóny. Endemický, 3) lidé, kteří pobývali v rizikovém regionu, a 4) lidé, kteří jsou původními obyvateli nebo žijí v rizikovém regionu déle než 6 po sobě jdoucích měsíců. Dárci s rizikem jsou dočasně odloženi za dárcovství krve; doba uzavření trhu je 4 měsíce nebo 3 roky v závislosti na okolnostech.
Nejohroženějšími krevními produkty jsou koncentráty červených krvinek, zatímco plazma, které neobsahuje červené krvinky, je považováno za nízké riziko. Asymptomatičtí dárci známí jako imunosilencování (absence protilátek u některých chronických nosičů parazitů) představují zbytkové riziko. Ve Francii 2019 je pravděpodobnost posttransfuzní malárie 0,2 až 0,5 případů na milion transfuzí ve srovnání s 1 na konci 90. let minulého století. V letech 2000 až 2019 byly hlášeny 4 případy posttransfuzní malárie. Ve Francii, všechny související na dárcovství krve od osoby z endemické oblasti. Ve třech z těchto případů šlo o druh P. falciparum a infikovaní příjemci zemřeli.
Očkování malárie
Může se jednat o malárii způsobenou náhodným vystavením krvi , injekcí ošetřujícímu personálu nebo výměnou kontaminovaných stříkaček mezi drogově závislými.
Očkování může být dobrovolné nebo „kontrolované“. Historicky, naočkování P. vivax nebo P. malariae byla použita jako terapeutický prostředek proti neurosyfilis v první třetině XX th století.
Na konci XX th století, inokulace P. falciparum se používá ve Spojených státech v dobrovolníků při vakcinačních pokusů nebo studiích kmenů rezistentních na antimalarika.
V roce 2018 je očkování Plasmodium známé jako kontrolovaná infekce lidské malárie u dobrovolníků prostředkem experimentálního výzkumu nových léků nebo vakcín proti malárii.
Ošetření
V endemických oblastech je léčba často neuspokojivá a celková úmrtnost u všech případů malárie může dosáhnout jednoho z deseti. Za špatný klinický výsledek může masivní používání zastaralých terapií, falešných léků a špatná historie symptomů.
Stará léčba
S endoparazitem lze bojovat pomocí různých molekul buď při léčebném ošetření, nebo při profylaxi . Tyto různé terapie jsou více či méně účinné v závislosti na regionu a míře získaného odporu, protože stejně jako DDT (nejpoužívanější insekticid v šedesátých letech minulého století) léky, které byly účinné před třiceti lety, jako chlorochin , dnes již nejsou. .
Tyto zastaralé formulace jsou však v postižených zemích stále široce používány. Jako součást třetího světa nemají prostředky k migraci svého léčebného protokolu na dražší nástroj, jako je použití ACT ( kombinovaná terapie založená na artemisininu ). Léčba dlouhodobě používá chlorochin, chinin a SP (sulfadoxin- pyrimethamin ) a v menší míře meflochin , amodiaquin a doxycyklin .
Tyto molekuly byly velmi účinnými zbraněmi v boji proti parazitům malárie, ale jejich předpis bez kontroly podpořil vznik rezistentních kmenů . Podle Světové zdravotnické organizace (WHO) je léčba účinná, pokud je míra selhání menší než 5%; pokud překročí 25%, musí být protokol změněn.
Chlorochin již dlouho prioritu. Krmením hemoglobinu jej parazit štěpí na aminokyseliny , které uvolňují molekuly hemu obsažené v hemoglobinu, toxické pro samotného parazita, které transformuje a ukládá do své trávicí vakuoly jako inertní krystaly. Chlorochin vstupuje do infikované buňky a zastavuje ochrannou transformaci hemu na inertní krystaly, což způsobuje hromadění tohoto toxického železa. Parazit je tak zabit vlastním odpadem.
Byl to lék, který měl mnoho výhod, včetně nízké ceny a absence vedlejších účinků. V zemích subsaharské Afriky postižených malárií dnes selhává více než 25% péče založené na chlorochinu . Jsou však stále zaměstnáni.
Tento odpor je vzhledem k alely mutantní PfCRT ( Plasmodium falciparum chlorochin odpor přepravce ) K76T. Tato mutace odvádí chlorochin z infikované buňky, vedla by však k horší adaptaci parazita na jeho prostředí. Malawi je první africká země, aby opustili chlorochin, začíná v roce 1993 , což vedlo k opakovanému výskytu citlivých kmenů opět stala velmi většina.
Tam, kde chlorochin již nefunguje, se používá lék nazývaný „lék druhé linie“: MS (jako je Fansidar ( sulfadoxin / pyrimethamin (en) ) vyráběný firmou Roche ). Tato molekula obchází rezistenci na chlorochin. Pouze pět let stačilo, aby se objevily rezistentní kmeny. Pak se přizpůsobuje léčbu pomocí „lék z 3 e záměr“: na chinin , podávané orálně v mírných případech nebo infuzí v akutních případech. Tato léčba je však také konfrontována s novou rezistencí parazita.
AKT
Kombinovaná terapie artemisininu založený na francouzském kombinované terapii artemisininu bázi a zkratkou ACT , je terapie a terciární prevence v případech nekomplikované malárie . Skládá se ze spojení dvou molekul : polosyntetické molekuly odvozené od artemisininu a syntetické molekuly, jejímž úkolem je zvýšit účinek první molekuly, ale také oddálit výskyt rezistence a tím lépe léčit malárii.
Vzhledem k úspěšnému dokončení, v roce 2001 , z fáze III klinických studií prvního dějství vůbec vyvinuté, se stala jedinou lékařské ošetření doporučená Světovou zdravotnickou organizací v boji proti této nemoci.
Vyrábí se v relativně malých množstvích, léky ACT jsou dražší než chlorochin . Léčba chlorochinem nebo MS v současné době stojí mezi 0,2 a 0,5 USD za , Zatímco léčba ACT je mezi 1,2 a 2,4 USD / , Nebo pětkrát až šestkrát více. U mnoha pacientů je tento rozdíl cenou jejich přežití. Cena, kterou může zaplatit jen velmi málo lidí v Africe. Pouze výroba ve větším měřítku nebo větší finanční pomoc z bohatých zemí by mohly výrazně snížit výrobní náklady.
Cesty výzkumu
Prozkoumávají se nové cesty, včetně:
- Cesta zahrnující peptidy a nové chemické sloučeniny.
Tyto spiroindolones tvoří novou třídou léčiv proti malárii je testován. Cipargamin patří do této třídy s léčebným účinkem tím, že slibuje orálně. - léčba kombinující jeden nebo více nových mechanismů účinku, které by mohly být objeveny testováním souboru syntetických sloučenin s trojrozměrnými charakteristikami blízkými vlastnostem přírodních antimalarik a stále nedostatečně testovány.
Mezi takové sloučeniny patří například bicyklické azetidiny, které se (orálně) zdají být aktivní v nízkých dávkách proti všem fázím života parazita, v několika modelech testovaných in vivo a které vykazují potenciál pro léčení a / nebo prevenci nemocí a populace chrání v ohrožení.
Falešné drogy
Z falešných drog údajně protimalarických kolují v Thajsku, Vietnamu, Kambodži a Číně; tvoří důležitou příčinu smrtelnosti, které by se však dalo zabránit. V srpnu 2007 byla čínská farmaceutická společnost Holley -Cotec nucena stáhnout v Keni dvacet tisíc dávek svého artemisininového léku Duo - Cotecxin kvůli padělkům pocházejícím z Asie, obsahujícím velmi málo účinných látek. A neschopných jakékoli terapie, šířených v trh za cenu pětkrát nižší. Pro lékaře a pacienty neexistuje snadný způsob, jak poznat skutečný lék od falešného bez pomoci laboratoře. Farmaceutické společnosti se snaží bojovat proti falešným lékům pomocí nových technologií k zabezpečení produktu od zdroje k distribuci.
Prevence
Mezi metody používané k prevenci šíření choroby nebo k ochraně lidí v endemických oblastech patří profylaxe medikací, eradikace komárů a prevence štípnutí komárem. Aby malárie mohla existovat nepřetržitě na jednom místě, je zapotřebí kombinace faktorů: vysoká hustota osídlení, vysoká rychlost přenosu z člověka na komáry a naopak. Pokud některý z těchto faktorů poklesne, parazit nakonec zmizí, jako v Severní Americe a Evropě. Naopak, parazit může být znovu zaveden do oblasti a přežít tam, pokud jsou zde tyto faktory přítomny.
V současné době neexistuje žádná vakcína proti malárii, ale hledání vakcíny je velmi aktivní oblastí.
Někteří vědci tvrdí, že prevence malárie by byla nákladově efektivnější než její dlouhodobá léčba; ale náklady, které je třeba vynaložit, jsou pro ty nejchudší příliš vysoké. Ekonom Jeffrey Sachs odhaduje, že malárii lze potlačit třemi miliardami amerických dolarů ročně. Za účelem dosažení rozvojových cílů tisíciletí by měly být peníze, které jsou v současné době přiděleny na boj proti AIDS, přiděleny na prevenci malárie, což by dále prospělo africké ekonomice.
Některým zemím, jako je Brazílie, Eritrea, Indie nebo Vietnam, se podařilo omezit výskyt malárie. Analýza těchto programů ukazuje, že pro úspěšný boj s touto chorobou se muselo spojit mnoho faktorů, ať už to bylo financování, opatření vlády a nevládních organizací nebo konkrétní opatření.
Způsoby boje nebo ochrany proti komárům
S vektorem malárie (samice Anopheles) lze bojovat několika způsoby prevence, které mohou být účinné, pokud jsou správně implementovány.
Skutečným problémem této prevence jsou velmi vysoké náklady na léčbu postižených populací. Ve skutečnosti to může být účinné u cestujících, ale rozvojové země, které jsou hlavními oběťmi této nemoci, se snaží organizovat velmi účinná opatření. Jako důkaz můžeme uvést příklad ostrova Réunion, kde byla malárie rozšířená, zejména na ostatních ostrovech regionu ( Madagaskar a Mauricius ). Shledání jako francouzské zámořské území, problém s příliš vysokými náklady neexistoval a malárii bylo možné z tohoto ostrova bez problémů vymýtit.
V příslušných zemích se používají dvě metody prevence. Jejich cílem je na jedné straně chránit populace před bodnutím komáry a na druhé straně je eliminovat zavedením různých prostředků. Hlavním cílem této profylaxe je omezit populaci komářích přenašečů choroby a pokusit se tak tuto pohromu vymýtit.
V 60. letech bylo hlavní metodou eradikace ženských Anopheles intenzivní používání insekticidů . Nejpoužívanější byl DDT (dichlor-difenyl-trichlorethan). Tato metoda přinesla ovoce v mnoha oblastech, kde byla malárie zcela vymýcena. Intenzivní používání DDT však upřednostnilo výběr rezistentních komárů. Tento odpor byl pojmenován KDR ( Knock Down Resistance ). Kromě toho může v populaci způsobit otravu a nemoci, jako tomu bylo v Indii, kde byla zneužívána v zemědělství. Ačkoli je tento produkt v Evropě od roku 1972 zcela zakázán a že od roku 1992 je WHO klasifikován jako POP (perzistentní organická znečišťující látka), zdá se, že tato organizace obrací svůj postoj prosazováním nových doporučení týkajících se používání tento pesticid (výlučné použití určené k boji proti malárii uvnitř budov). Čtyři kritéria WHO jsou:
- toxicita : DDT je obviňována z toho, že je potenciálně karcinogenní a že je schopná modifikovat lidské nervové a hormonální funkce (účinky na metabolismus estrogenu u žen, antiandrogenní účinky).
- perzistentní : jeho poločas rozpadu je patnáct let, tj. pokud nastříkáme 10 kg na pole, o patnáct let později zůstane 5 kg , po třiceti letech 2,5 kg a tak dále;
- disperzní : bylo zjištěno ve sněhu v Arktidě ;
- kumulativní bio : zvířata, která ji absorbují, na ni neumírají, ale nedaří se ji eliminovat. Uchovávají jej ve svém tuku a ve vysokých koncentracích se nachází u zvířat v horní části potravinového řetězce. Na druhé straně je jeho toxicita předmětem debaty, i když požití 35 g může být pro osobu s hmotností 70 kg smrtelné (například pro ibuprofen a ve srovnání s 225 g pro sůl nebo 120 g pro kávu).
Toxicita DDT však nebyla prokázána.
K nahrazení DDT jsou možné alternativní prostředky v boji proti vektoru malárie:
- vypouštění močálů (bez narušení ekologického systému), odvádění stojaté vody tam, kde se vyvíjejí larvy anofelů (stará komora opuštěná a naplněná vodou deštěm je dostatečná, aby tam komár mohl vložit vajíčka);
- kontrola larev rozprostřením ropy nebo rostlinného oleje a použití rozpustných insekticidů rozprostřených na povrchu stojaté vody, pokusit se omezit zrození anofelů nebo zabránit tomu, aby se larvy na povrch nadechly. Velmi nežádoucí opatření, protože jsou zcela neekologická;
- setí vod s predátorů Anopheles nebo jejich larvy, jako je určitý měkkýšů nebo ryby ( tilapie , guppies , gambusies , Aphanius );
- znovuzavedení a ochrana odrůd hmyzožravých netopýrů, kde zmizely (netopýr může přes noc spolknout téměř polovinu své hmotnosti u hmyzu);
- cílené ze sekvenování genomu komárů. Tento genom nabízí mimo jiné katalog nárůstu detoxikačních genů a mutantních genů, které kódují proteiny cílené insekticidy, jakož i variace jednotlivých nukleotidů , tzv. Nukleotidové polymorfismy, které se v genomu nacházejí:
- použití repelentů proti hmyzu a insekticidů zaměřených pouze na anophely,
- šíření sterilních anofelů ve volné přírodě,
- genetické zásahy do vektorových druhů nebo v neurčité budoucnosti vakcíny blokující přenos indukcí protilátek bránících dozrávání pohlavních stádií parazita v Anopheles.
- Orální antiparazitikum. Ivermektin zvyšuje úmrtnost komárů, když kousají, po dobu nejméně 28 dnů.
Tato opatření jsou účinná pouze v omezené oblasti. Je velmi obtížné je aplikovat na měřítku kontinentu, jako je Afrika.
Každý, jednotlivě, může zabránit kousnutí anophelinu mechanickými, fyzikálními a chemickými opatřeními; Nezapomeňme především, že anofely mají noční činnost, začínají bodat za soumraku a odpočívají během dne v domech:
- instalace moskytiér (oka menší než 1,5 mm ) impregnovaných deriváty permethrinu nebo pyretroidu . Tyto sítě proti komárům jsou stále častěji poskytovány za velmi dostupné ceny (maximálně 1,70 USD ) nebo dokonce zdarma populacím v endemických oblastech. Tyto sítě jsou účinné po dobu 3 až 5 let v závislosti na modelu a podmínkách použití;
- instalace síťoviny na okna;
- malé použití insekticidů: postřik vnitřních insekticidů (pyrethroidy, DDT atd. ) v domácnostech (ložnicích);
- instalace klimatizace v domácnostech ke snížení teploty a míchání vzduchu (komár nenávidí pohyby vzduchu, které jej narušují v jeho pohybech a ve smyslové schopnosti najít svůj cíl);
- po západu slunce: nosit volné, dlouhé, světlé oblečení a zdržet se alkoholu (anophely jsou přitahovány tmavými barvami, zejména černými, co se týče alkoholových par);
- aplikace repelentního krému na kůži nebo oděv, jakmile zapadne slunce. Ze všech syntetických repelentů jsou nejúčinnější ty, které obsahují DEET (N, N-diethyl-m-toluamid). DEET nezabíjí hmyz, ale jeho páry je odrazují od přistání nebo lezení na osobu.
Obecně platí, že produkty koncentrované mezi 25 a 30% DEET jsou nejúčinnější po nejdelší dobu (± 8 hodin proti lezoucímu hmyzu a 3 až 5 hodin proti Anopheles). Jsou také považovány za neškodné pro dospělé nebo děti starší dvou let, pokud u nich koncentrace nepřesáhne 10%. Je třeba se vyhnout těhotným ženám a kojencům mladším než tři měsíce. Výrobky s koncentrací vyšší než 30% již nejsou schváleny.
Prodávané výrobky mají být aplikovány přímo na kůži nebo na oděvy nebo moskytiéry. Dávejte však pozor, aby změnily plasty, některé syntetické tkaniny, jako je nylon, guma, kůže a lakované nebo lakované povrchy. Věnujte pozornost také očím a přímému vdechování stříkanými přípravky a také požití. Proto budou upřednostňovány aplikátory vybavené kuličkou.
Transkutánní resorpce je 50% za šest hodin a eliminace bude močí. Část, která nebyla odstraněna (30%), bude uložena v kůži a tuku.
Repelenty
Studie ukázaly, že repelenty z eukalyptu, které obsahují přírodní eukalyptový olej, jsou účinnou, netoxickou alternativou k DEET . Rostliny jako citronová tráva se navíc osvědčily proti komárům. Ethnobotanical studie provedená v oblasti Kilimanjaro ( Tanzanie ) ukazuje, že nejpoužívanější repelenty, místní lidé, jsou lamiacées pohlaví ocimée na kilimandscharicum Ocimum a Ocimum Suave . Studie o používání éterických olejů extrahovaných z těchto oceánů ukazuje, že ochrana před kousnutím některých anophelových vektorů malárie se zvyšuje v 83 až 91% případů a potlačuje u hmyzu jeho touhu nasát v 71,2 až 92,5% případů .
Doporučují se také jiná přírodní řešení. Tak, podle studie, kterou v oblasti veřejného zdraví ministerstva Kamerunu, akt mnul kůži druhů z rostlin, travní každé dva roky od rodiny z Amaryllidaceae , jako je cibule a česnek by snížilo sazbu důlků 71 na 79%. Tento typ preventivní léčby se důrazně doporučuje u lidí po vegetariánské stravě, kteří mohou mít nedostatek železa a bílkovin, který je zdrojem sání hmyzu.
Icaridin, také známý jako KBR 3023, je nový repelent z chemické skupiny piperidinů a je srovnatelný v síle s DEET, ale je méně dráždivý a nerozpouští plasty. Byl vyvinut německou chemickou společností Bayer AG a prodáván pod názvem SALTIDIN. V současné době je nejlepší gelová forma s 20% aktivního produktu. Buďte opatrní, navzdory všemu ještě nejsou známy všechny možné vedlejší účinky u dětí.
Zkouška různých repelentů, kterou uvedla na trh nezávislá organizace spotřebitelů, zjistila, že syntetické repelenty, včetně DEET, jsou účinnější než repelenty s přírodními účinnými látkami.
- použití permethrinu ((3-fenoxyfenyl) methylu) nebo pyrethroidových derivátů . Jsou repelenty, ale lze je také zařadit mezi insekticidy. Pokud odpuzují a dráždí komáry, způsobí na něj knockdown, který jej přímo zabije nebo neutralizuje.
Nepoužívejte přímo na pokožku, ale impregnujte oděv nebo moskytiéry, dávejte pozor, abyste nedráždili nosní sliznice nebo je při manipulaci nespolkli. Doba účinnosti je přibližně 6 měsíců (méně u oděvů vystavených třením, dešti atd.). Reimpregnace se provádí po umytí mýdlem.
Upozornění: Na pokožku již ošetřenou přípravkem DEET nenoste oblečení impregnované permethrinem.
Těhotná žena
Poslední implementovaná metoda je mnohem cílenější. Skutečně to platí pouze pro těhotné ženy a jeho cílem je zabránit těhotenství smaltovaným s problémy způsobenými předčasnými kontrakcemi a umožnit dětem narodit se ve zdraví a ne s příliš nízkou hmotností (zvláště pokud je to primipara ) nebo dokonce trpí mnoha nemocemi, jako je placentární malárie (vrozená infekce, nebo ne, je přímo spojena s počtem parazitů v placentě ), těžkou anémií a malformací dítěte.
Za účelem prevence a prevence závažných komplikací byla zavedena komplexní péče zahrnující prevenci infekce malárií a ochranu zdraví. Cílem těchto opatření je omezit infekce a jejich následky, které mohou být pro dítě a matku velmi závažné. Patří sem použití moskytiér ošetřených insekticidy a používání antimalarických léků, buď jako primární profylaktická, nebo jako přerušovaná léčba.
Na druhou stranu se nejen prokázalo, že přerušovaná léčba těhotných žen kombinací léků SP (sulfadoxin-pyrimethamin) jednou ve druhém trimestru a podruhé ve třetím trimestru snižuje riziko anémie. matka, placentární parazitémie a nízká porodní hmotnost, ale také to, že systematická léčba SP dětí ve věku 2, 3 a 9 měsíců během očkování snížila o 60% epizody klinické malárie a 50% epizody zhoubné anémie.
V endemických oblastech prokázala účinná prevence malárie během těhotenství snížení výskytu abnormalit, jako je nízká porodní hmotnost nebo závažná anémie matky (snížená koncentrace hemoglobinu v krvi - pod 0,13 g / ml u mužů a 0,12 g / ml u žen) ).
Uplatnění těchto několika pravidel by stačilo k podstatnému snížení počtu lidí postižených touto chorobou, a tím i počtu obětí, ale jejich uplatňování brání nedostatek prostředků. Mnoho obyvatel si nemůže dovolit ani moskytiéry, které mohou snížit riziko infekce.
[ref. nutné]Profylaxe
Aby se zabránilo kontaminaci mezi turisty cestujícími do zemí, kde je rozšířená malárie, zavedli vědci profylaktickou techniku . Tato technika spočívá v použití terapeutického arzenálu preventivních léků (omezeno na chlorochin, proguanil, kombinaci pyrimethaminu a dapsonu, kombinaci proguanil- atovaquonu, kombinaci chlorochin-proguanil- hydrochloridu , meflochin a doxycyklin) k prevenci infekce, pokud parazit vstoupí do těla .
Pro krátkodobé pobyty v oblastech intenzivního přenosu malárie se doporučuje pravidelné preventivní ošetření, zejména u dětí a těhotných žen, u kterých je zvýšené riziko závažné malárie. Ale vzhledem k nárůstu parazitické rezistence vůči lékům (rezistence parazitů na produkty tvořící terapeutický arzenál) a vedlejších účinků specifických pro různé produkty je stále obtížnější stanovit chemoprofylaktické směrnice.
Antimalarická léčiva nezaručují absolutní ochranu před infekcí a je také důležité chránit se před štípnutím komárů (moskytiéry, repelenty proti komárům), protože i když byla správně dodržena vhodná léčba, je možné, že dojde k malárii, někdy s pozdním nástupem na hypnozoitovou formu, kterou může mít Plasmodium .
V Belgii se každoročně mezi vracejícími se cestovateli vyskytují případy úmrtí na malárii.
Antimalariální profylaktické režimyOd 9. března 2006 byla prevence malárie organizována do tří úrovní, klasifikovaných podle úrovně chemické odolnosti. Každá ohrožená země je tak zařazena do skupiny. Dlouho před odjezdem na výlet je vhodné vyhledat radu od svého lékaře, protože tato léčba je obvykle zahájena předem.
Země skupiny 0 Oblasti bez malárie: Žádná chemoprofylaxe.- Afrika : Lesotho , Libye , Maroko , Réunion , Île Sainte-Hélène , Seychely a Tunisko ;
- Amerika : všechna města, Antigua a Barbuda , Nizozemské Antily , Bahamy , Barbados , Bermudy , Kanada , Chile , Kuba , Dominika , Spojené státy , Grenada , Kajmanské ostrovy , Falklandské ostrovy , Panenské ostrovy , Jamajka , Martinik , Portoriko , Svatá Lucie , Trinidad a Tobago a Uruguay ;
- Asie : všechna města, Brunej , Gruzie , Guam , Hongkong , Vánoční ostrov , Cookovy ostrovy , Japonsko , Kazachstán , Kyrgyzstán , Macao , Maledivy , Mongolsko , Turkmenistán , Singapur a Tchaj-wan ;
- Evropa : všechny země v Evropě včetně Arménie , Azor , Kanárských ostrovů , Kypru , Ruska , pobaltských států , Ukrajiny , Běloruska a Turecka ;
- Blízký a Střední východ : všechna města, Bahrajn , Izrael , Jordánsko , Kuvajt , Libanon a Katar ;
- Oceánie : všechna města, Austrálie , Fidži , Havaj , Mariany , Marshallovy ostrovy , Mikronésie , Nová Kaledonie , Nový Zéland , Velikonoční ostrov , Francouzská Polynésie , Samoa , Tonga a Tuvalu .
- Afrika : Alžírsko , Kapverdy , Egypt , Eritrea a Mauricius ;
- Asie : Ázerbájdžán , Severní Korea , Jižní Korea a Uzbekistán ;
- Blízký a Střední východ : Spojené arabské emiráty , Omán , Sýrie a Turecko .
Doxycyklin (účinná látka)
jedna 100mg tableta denně, jeden den před odletem (užívaná dvakrát první den) a až 28 dní po návratu nebo po opuštění oblasti endemické malárie (k užívání v sedě s velkým množstvím tekutiny nebo během jídla ). Dávky by měly být u dětí starších osmi let sníženy na polovinu. Doxycyklin lze užívat několik měsíců, ale může způsobit fototoxicitu (chemická reakce způsobená přítomností příliš velkého množství fotoreaktivních látek v kůži a reagujících při působení UV nebo viditelného záření) a orální a genitální kvasinkové infekce; neměly by ho používat těhotné (poruchy jater) ani kojící ženy a děti do 8 let (reverzibilní zpomalení růstu kostí a nevratné žluté zbarvení zubů se zvýšeným rizikem vzniku dutin) Jedná se o derivát tetracyklinu (antibiotikum se čtyřmi souvislými cykly, které je schopné proniknout do eukaryotických buněk, včetně Plasmodium ), které se někdy používá proti malárii v kombinaci s chininem pro urgentní intravenózní léčbu.Meflochin nebo Lariam ( Roche )
Složení: 250 mg meflochinu Krabice s osmi tablety - 34,26 EUR (cena v Belgii v roce 2012) Jedna tableta týdně, několik týdnů před odletem a až čtyři týdny po návratu K dosažení účinné koncentrace Lariamu v krvi při příjezdu je nutné zahájit léčbu dva až tři týdny před odjezdem. Lidé, kteří tento přípravek nikdy předtím neužívali, by měli zahájit léčbu dva až tři týdny před odjezdem, aby zkontrolovali možné vedlejší účinky (závratě, nespavost, noční můry, vzrušení, nevysvětlitelnou úzkost, bušení srdce). Nebude předepsán, pokud lékař usoudí, že existuje kontraindikace (přání těhotenství, první trimestr těhotenství, epilepsie, deprese nebo arytmie, u nichž probíhá léčba léky, jako jsou beta. Blokátory, blokátory kalciových kanálů nebo digitalis) , nebo pokud to nebylo v minulosti tolerováno. Léčba by měla pokračovat až čtyři týdny po návratu. Pokud je Lariam dobře snášen, může být v případě potřeby užíván měsíce nebo dokonce roky. U prodloužených pobytů (delší než tři měsíce) by měla být chemoprofylaxe udržována tak dlouho, jak je to možné, a cestujícím se doporučuje, aby rychle kontaktovali lékaře na místě, aby posoudili relevanci a přínos / riziko chemoprofylaxe.Jako alternativu k meflochinu lze doporučit kombinaci atovachon-proguanil, jako je Malarone ( GlaxoSmithKline ).
Složení pro dospělé: 250 mg atovakvonu + 100 mg proguanil-hydrochloridu Balení dvanácti tablet - 44,14 EUR (cena v Belgii v roce 2012) Složení pro junior: 62,5 mg atovachonu + 25 mg proguanil hydrochloridu Krabice s dvanácti tabletami - 18,48 EUR (cena v Belgii v roce 2012) Jedna tableta denně, jeden den před odletem a až sedm dní po návratu. Pokud první příjem začíná pouze během pobytu, měl by se užívat až čtyři týdny po návratu. Na krátkou cestu je vynikající volbou Malarone, který je obvykle velmi dobře snášen. Lze jej používat několik měsíců (bude však nutné zohlednit jeho vysoké náklady). Trvání kontinuálního podávání atovachon-proguanilu v této indikaci by však mělo být omezeno na tři měsíce, protože při dlouhodobé léčbě není dosud dostatečně sledováno.V každém případě je rada lékaře před jakýmkoli lékem více než žádoucí.
Technologie využívající SMS byla právě úspěšně testována v Tanzanii .
Tato operace, zvaná SMS pro život, spočívá v vyhýbání se zásobám léků proti malárii, AIDS a tuberkulóze na daném místě, i na tom nejvzdálenějším, prostřednictvím interakce mezi počítačovým serverem a mobilními telefony .
Přijít
Výzkum a to jak ve farmakologii pro ošetření (viz podrobný odstavec „ Budoucnost - farmakologie ‚) a očkování pro prevenci (viz podrobný odstavec‘ Vakcíny “) se děje ve stále rychlým tempem díky sponzorům. Jako Vaccine Initiative Malaria či nevládních organizací , jako MSF .
Preventivní opatření
Užívání antimalarických léků, dokonce ani se správným léčebným režimem, nestačí k tomu, aby bylo stoprocentně chráněno před rizikem malárie. Je také nutné chránit se před komáry, zabránit jim v kontaktu s jejich oběťmi, aby se zabránilo kousnutí hmyzem:
- vyhněte se cestování v rizikových oblastech bez ochrany, vždy spěte s moskytiérou se sítí menší než 1,5 mm , a to i pod hvězdami;
- nosit dlouhé, volné, bílé oblečení, těsné u zápěstí a kotníků, s uzavřenou obuví, impregnovanou repelentem (pozor, komár Anopheles často letí nízko k zemi a může se prokousat ponožkami);
- naneste repelenty na kůži na všechny nekryté části těla (na základě DEET, ale je třeba se tomu vyhnout u kojenců do 3 měsíců a těhotných nebo kojících žen);
- používat insekticidy, uvnitř, ale i venku;
- spát s klimatizací nebo pod moskytiérou (nejlépe impregnovanou insekticidem, když může být tělo v noci v kontaktu s touto moskytiérou): lidé tak fungují jako návnada a kromě mechanické bariéry moskytiéry brání kousnutí, způsobí smrt komára, který přišel do styku s insekticidem;
- chraňte všechny otvory vhodnými moskytiérami.
Použití repelentů nebo repelentů proti hmyzu (jako DEET nebo DDT ) a moskytiér sice snižuje riziko infekce, ale chemoprofylaxe zůstává zásadní ( Nivaquine , Savarine, Lariam, Malarone). Během užívání těchto léků se nedoporučuje pít alkohol.
Ekonomické důsledky
Podle Ligue contre le malaria by postižená rodina sklidila kvůli ztraceným pracovním dnům pouze 40% své zemědělské produkce. WHO dokonce spočítal, že v Africe by HDP vyšší než jeho aktuální úrovně 115 miliard eur, nebo dodatečné 32%, pokud by nebyla malárie odstraněny před 35 lety.
Pokud jde o boj, UNICEF odhaduje, že průměrné roční náklady na antimalarické programy v každé africké zemi by činily přibližně 345 000 EUR, nebo v případě země s pěti miliony obyvatel méně než sedm centů. EUR na obyvatele.
Populace nacházející se v malarických oblastech žijících v naprosté většině v chudobě, nové drogy, mnohem účinnější, ale dražší než ty staré, často přesahují své možnosti.
Někdy se dokonce stane, že pacient plně nedodrží svou léčbu a v pocitu uzdravení jde prodat to, co mu zbývá, na černý trh, čímž se zrychlí zdání odolnosti vůči léčbě (viz kapitola o odolnosti parazita ).
Podle údajů utratil soukromý sektor v roce 1990 a na oběť 789 dolarů na boj proti astmatu , 3 274 na AIDS (virus, který postihuje jak rozvojové, tak rozvinuté země) a pouze 65 dolarů na malárii. Jinými slovy, částka vynaložená na výzkum vakcín a vývoj antimalarických léků je minimální, vezmeme-li v úvahu, že je ohroženo téměř padesát procent světové populace.
Kromě toho drtivá většina zemí postižených malárií nemá ani ekonomické, ani technologické prostředky k tomu, aby mohla ve své zemi rozvíjet skutečný výzkum v oblasti medicíny. Země s velmi omezenými finančními prostředky (nejčastěji se rozpadají pod tíhou zahraničního dluhu), nedostatkem pevné politické vůle, rozpočtem na výzkum výrazně pod očekáváním a posměšnou mezinárodní pomocí ve srovnání s potřebami obyvatel a počtem postižených lidí, připomínají že katastrofické důsledky této choroby z nedostatečného rozvoje nejsou zcela způsobeny přírodou, že s tím má člověk hodně společného.
V roce 2001 však WHO založila Globální fond pro boj proti malárii, ale také proti AIDS a tuberkulóze .
Od roku 2003 také Nadace Billa a Melindy-Gatesových darovala několik stovek milionů dolarů, mimo jiné, iniciativě Vaccine Initiative na boj proti této chorobě.
Globální fond pro boj proti AIDS, tuberkulóze a malárii , který byl založen v roce 2002, sdružuje mezinárodní financování léčby malárie.
Rozličný
- Ve Francii je tato nemoc na seznamu infekčních nemocí podléhajících hlášení .
- Malárie byla často ilustrována na známkách. Prvním příkladem je mexická charitativní známka vydaná v roce 1939, která ukazuje, že člověk je obětí obrovského komára. Nejokázalejší však byl problém z roku 1962, současně ve sto zemích oslavujících kampaň WHO s názvem Vymýcení malárie . WHO učinila vymýcení malárie jednou ze svých hlavních priorit.
- Román Chromozom z Kalkaty od Amitava Ghosh (ed. Seuil 1998, kol. Cadre vert) poskytuje ve fantastické atmosféře velké místo pro objev Ronalda Rosse na malárii.
- Anglosaský televizní film vydaný v roce 2013 Mary and Martha: Two Mothers Courage hovoří o boji dvou matek proti malárii (neboli malárii).
Poznámky a odkazy
- (fr) Tento článek je částečně nebo zcela převzat z článku Wikipedie v angličtině s názvem „ Malárie “ ( viz seznam autorů ) .
- (en) Světová zdravotnická organizace , Světová zpráva o malárii do roku 2020 , Ženeva, Světová zdravotnická organizace,2020, 300 s. ( ISBN 978-92-4-001580-7 , číst online )
- Lexikografické a etymologické definice „malárie“ z počítačové pokladnice francouzského jazyka na webových stránkách Národního střediska pro textové a lexikální zdroje
- Lexikografické a etymologické definice „malárie“ z počítačové pokladnice francouzského jazyka na webových stránkách Národního centra pro textové a lexikální zdroje
- Gérard Duvallet ( dir. ), Lékařská a veterinární entomologie , IRD - Quae,2017( ISBN 978-2-7099-2376-7 ) , s. 210
- (in) AA Escalante OF Freeland, WE Collins a AA Lal, „ Evoluce parazitů malárie primátů na základě genu kódujícího mitochondriální cytochrom b z lineárního genomu “ , PNAS , sv. 95, n o 14,1998, str. 8124-8129 ( číst online )
- (en) Weimin Liu, Yingying Li, Learn GH et al. , „ Původ člověka parazita malárie Plasmodium falciparum v gorily “ , Nature , sv. 467,2010, str. 420–425 ( číst online )
- (cs) Frederick L. Dunn, Malaria , Cambridge, Cambridge University Press ,1993, 1176 s. ( ISBN 0-521-33286-9 ) , s. 860-862.in The Cambridge Word History of Human Disease, KF Kiple (eds).
- (en) Joy D, Feng X, Mu J. a kol. „Časný původ a nedávná expanze Plasmodium falciparum “ Science , sv. 300, číslo 5617, str. 318-21 , 2003.
- (in) Andreas Nerlich, paleopatologie a paleomikrobiologie malárie , ASM Press,2016, 212 s. ( ISBN 978-1-55581-916-3 ) , s. 155-159v paleomikrobiologii lidí, M. Drancourt a D. Raoult (eds.).
- (in) Malárie zabila polovinu lidí, kteří kdy žili
- (in) Zabil malárie opravdu polovinu všech, kteří kdy žili?
- (v) F. Cox "Historie lidského parasitology" Clin Microbiol Rev . 2001, roč. 15, n o 4, str. 595-612.
- „ Tutanchamon by podlehl malárii a kostní chorobě “, Le Monde .fr ,16. února 2010( číst online )
- (in) Z. Hawass, YZ Gad, S. Ismail et al., „ Ancestry and Pathology in King Tutankhamun's family “ , JAMA , sv. 303, n o 7,února 2010, str. 638-647 ( DOI 10.1001 / jama.2010.121 )
- (in) Paul U. Unschuld , Medicine in China: A History of Ideas (Comparative Studies of Health Systems and Medical Care) , University of California Press ,16. dubna 2010, 2 nd ed. , 464 s. , Přepracované vydání ( ISBN 978-0-520-26613-1 a 0-520-26613-7 , číst online )
- Historie malárie, starověké nemoci . Na webu Centra pro kontrolu a prevenci nemocí .
- (in) R. Sallares, A. Bouwman, C. Änderung, „ Šíření malárie do jižní Evropy ve starověku: nové přístupy ke starým problémům “ , Medical History , sv. 48, n o 3,1 st 07. 2004, str. 311–28 ( číst online )
- (in) " Pátrání po Quinine: Ti, kteří vyhráli bitvy a ti, kteří vyhráli válku ." T. Kaufman a E. Rúveda, v Angew Chem Int Ed Engl , sv. 44, n o 6, s. 854-885 , 2005.
- (in) E. Yalcindag et al , „ Multiple independent introductions of Plasmodium falciparum in South America “ , PNAS , sv. 109, n O 210. ledna 2012, str. 511-516 ( DOI 10.1073 / pnas.1119058109 )
- (in) R. Kyle a pan Shampe „Objevitelé chininu“ let JAMA 1974 . 229, n o 4, str. 462 .
- Jean-Paul Bado, koloniální medicína a velké endemiky v Africe 1900-1960 , vydání Karthala ,1996
- (in) „ Historie amerických vojenských příspěvků ke studiu malárie “ . Christian F. Ockenhouse (ed.).
- (en) Životopis Alphonse Laverana . V Nobelově nadaci .
- Stránka na Ettore Marchiafava .
- Lénaick Ollivier z Ústavu tropické medicíny armádního zdravotnictví (IMTSSA Marseille), citovaný Le Figaro ze dne 10. června 2008, strana 16.
- (en) Životopis Ronalda Rosse v The Nobel Foundation .
- (in) Ross a objev, že komáři přenášejí parazity malárie . Na webu Centra pro kontrolu a prevenci nemocí .
- „ Horečky včerejška, malárie dneška. Život a smrt z nemoci “. Chantal Beauchamp, v Annales. Ekonomiky, společnosti, civilizace . 43 rd rok, n o 1, 1988, str. 252-253 .
- (in) " Plasmodium vivax (Grassi a Feletti, 1890) " .
- (in) L. Pauling, Itano H., SJ Singer a I. Wells, „ srpkovitá anémie, molekulární onemocnění “ , Science , sv. 110,Listopad 1949( číst online [PDF] )
- chemoterapie malárie , pod vedením HR Black, Craig J. Canfield, DF Clyde W. Peters a WH Wernsdorfer, 2 th ed., Světová zdravotnická organizace, Ženeva, 1984, str. 13
- Ernest Fourneau , Jacques a Thérèse Tréfouël a Germaine Benoit , „ Přípravy na terapeutické zkoušky. IV. Chinoleové deriváty a arsinický chinolin “, Ann. Inst. Pasteur , n o 44,1930, str. 719.
- Ernest Fourneau , Jacques a Thérèse Tréfouël , Georges Stefanopoulo , Yvonne de Lestrange a Germaine Benoit , „ Příspěvek k chemoterapii malárie: Eseje o kanárské malárii “, Ann. Inst. Pastor , sv. 44,1930, str. 503-533 ( souhrn ).
- Ernest Fourneau , Jacques a Thérèse Tréfouël , Daniel Bovet a Germaine Benoit , „ Příspěvek k chemoterapii malárie: Eseje o tmelech (druhá práce) “, Ann. Inst. Pastor , sv. 50,1933, str. 731-744.
- Marcel Delépine , Oznámení o životě a díle Ernesta Fourneaua (1872-1949) (výpis z Bull. Soc. Chim. Fr. ), Paris, Masson et C ie , sd (1950?), 90 s. , str. 61-63.
- (in) " Chemoterapie ptačí malárie " . Sbohem. K. Marshall.
- Cholorochin difosfát .
- (in) Wall Street and the Rise of Hitler . Od Anthony Sutton , v novodobé historii projektu , kap. 2 „ Impérium IG Farbena “. 1976.
- (in) „ Biokrystalizace hemozoinu v Plasmodium falciparum a antimalarická aktivita inhibitorů krystalizace .“ E. Hempelmann, Parasitol Research , sv. 100, n o 4, str. 671-676 , 2007.
- „ Historie chininu v boji proti malárii “ , na webu CNRS .
- (in) „ Lidské parazity malárie v nepřetržité kultivaci .“ Trager a Jensen, v Science , sv. 193, n o 4254, s. 673-675 , srpen 1976.
- „ Dezinformace, malárie a DDT “ na afis.org .
- Daniel Vangroenweghe, "AIDS a sexualita v Africe," EPO 2000, n o 479, s. 124-125 .
- X. Pourrut & V. Robert: „Absence plasmodiální infekce u divokých opic severního Senegalu? » V Bull. Soc. Pathol. Exot. 2009, n o 102, 1, str. 17-18 .
- „Enzootické zaměření opičí malárie“ . Autor: SP Ramakrishnan a BN Mohan, Malaria Institute of India.
- (in) G. Robert Coatney „ Opičí malárie-její význam pro celosvětové vymýcení malárie“ JAMA 1963; 184 (11): 876-7.
- (cs) Ward RA, Rutledge LC, Hickman RL. (1969) "Cyklický přenos Chesson vivax malárie na nelidské primáty" Přírodní n o 224, s. 1126–1127 , citováno v The American Journal of Tropical Medicine and Hygiene .
- (in) " Demonstrace hypnozoitu u sporozoitem přenášené infekce Plasmodium vivax ." Od Krotoski W, Collins W, Bray R a kol. , v Am J Trop Med Hyg , sv. 31, n o 6, s. 1291-1293 , 1982. Viz také „ Přírody parazitů malárie - objev rané formy jater “, v Nature . Autor: Meis J, Verhave J, Jap P, Sinden R, Meuwissen J, sv. 302, n o 5907, s. 424-6, 1983.
- Centrum pro studium a výzkum afrických lékařů spojených s centrem univerzitní nemocnice a Laboratoire de Chimie de la Coordination ( CNRS ) v Toulouse
- (cs) Held J Supan C., Salazar CL, et al., „ Ferochin a artesunát u afrických dospělých a dětí s malárií Plasmodium falciparum: fáze 2, multicentrická, randomizovaná, dvojitě zaslepená, v rozmezí dávek, bez méněcennosti studie. “ , Lancet Infect Dis. ,2015, str. 15 (12): 1409-19
- Paul-Sabatier University of Toulouse , CNRS , IRD a National Museum of Natural History
- Bylinný čaj Quassia: účinné antimalarikum . Tisková zpráva CNRS z 11. září 2006.
- (in) Antibakteriální neurymenolidy z fidžijské červené řasy Neurymenia fraxinifolia - shrnutí . EP Stout, AP Hasemeyer, AL Lane, TM Davenport, S. Engel, ME Hay, CR Fairchild, J. Prudhomme, K. Le Roch, W. Aalbersberg, J. Kubanek. V Org Lett. (2009); 1. ledna 2011 (1), s. 225-228.
- (in) „ Struktura a antibakteriální aktivita bromovaných diterpenů z červené řasy Sphaerococcus coronopifolius - souhrn“ . V. Smyrniotopoulos, C. Vagias, MM Rahman, S. Gibbons, V. Roussis, in Chem Biodivers , 7. ledna 2010 (1), str. 186-195.
- (in) Článek v časopise Microbe Magazine září 2009 o antimalarickém potenciálu červených řas .
- (in) „ Bioactive bromophycolides UK from the Fijian red alga Callophycus serratus - Summary“ Pro AS Lin EP Stout, J. Prudhomme K. Le Roch, Fairchild CR, SG Franzblau W. Aalbersberg, ME Hay a J. Kubanek. V J. Nat Prod. , 26. února 2010; 73 (2), str. 275-278.
- (in) „ Tisková zpráva GlaxoSmithKline “ ( Archiv • Wikiwix • Archive.is • Google • Co dělat? ) (Přístup 29. března 2013 ) ze dne 20. ledna 2010.
- (in) „ Ukázalo se, že bakterie střeva komárů zabíjejí parazita malárie “ . Článek z 12. května 2011 na Examiner.com.
- (in) „ Přirozená žáruvzdornost zprostředkovaná mikroby na infekci Plasmodium u Anopheles gambiae “ - Abstrakt . Na Sciencemag.org článek z 13. května 2011.
- „ Malárie: nový lék, který zasáhne parazita v játrech a v krvi “. na webu santelog.com.
- Marc Mennessier, „ Malárie: Sanofi syntetizuje artemisinin “, Le Figaro .fr ,14. září 2012( číst online )
- (in) Cochrane Reviews publikované 19. dubna 2006 [ (in) číst online ]
- soupis: RTS, S malárii vakcín pro klinické zkoušky . 17. října 2007 tisková souprava vydaná společně The PATH Malaria Vaccine Initiative (PATH / MVI) a GlaxoSmithKline Biologicals (GSK Bio) |.
- (in) Informace poskytnuté profesorem Alonsem o RTS, S v The Lancet dne 10. prosince 2005.
- (in) Malaria Vaccine Initiative - místa vybraná pro klinické studie fáze III RTS, S / AS02A .
- (in) Selidji T Agnandji José F Fernandes Emmanuel B & Michael Bache Ramharter, „ Klinický vývoj RTS, S / AS vakcína proti malárii: systematický přehled klinických studií fáze I-III “ , Future Microbiology ,6. října 2015( číst online )
- (in) R. Audran Lurati F. Ruiz, B. Genton ET Blythman, O. Ofori-Anyinam, C. Reymond, G. a F. Corradin Spertini, „ Syntetický peptid Plasmodium falciparum circumsporozoite PfCS102 má kandidáta na vakcínu proti malárii: Randomizovaná kontrolovaná zkouška fáze I “ , PLOS ONE ,2. října 2009( DOI 10.1371 / journal.pone.0007304 )
- Tisková zpráva Institutu Pasteur .
- (in) Boj s malárií: Posílení amerického vojenského vakcínového programu proti malárii . Tím, Institute of Medicine - Zpráva ze dne 25. května 2006.
- (in) studie I. etapa FMP2.1 / AS02A v Mali - 1. st vydání . Podle amerického Národního zdravotního institutu. 27. července 2006.
- „Nová experimentální vakcína“ . Článek ze dne 4. února 2010 (zdroj AFP ). Na webu guinee24.com.
- (in) US National Institute of Health: Fáze I studie FMP2.1 / AS02A v Mali . 1 st vydání: 12.04.2007.
- Vakcína by mohla být smrtící zbraní proti malárii, cholera . University of Central Florida, News release 26. ledna 2010.
- (in) " Vakcínové antigeny odvozené z chloroplastů propůjčují imunitu dual contre cholera a malárie orálním podáním nebo injekcí. "- Shrnutí . A. Davoodi-Semiromi, M. Schreiber, S. Nalapalli, D. Verma, ND Singh, RK Banks, D. Chakrabarti a H. Daniell, in Plant Biotechnol J. , únor 2010; 8 odst. 2, s. 223-242. EPUB 28. prosince 2009. .
- Transplastomická rostlina je rostlina, jejíž chloroplasty byly geneticky transformovány za účelem množení transgenů na buňku.
- (cs) „ Vakcína proti malárii od týmu Oxford covid-19 je nejúčinnější, jaká kdy byla vyrobena “ , New Scientist ,23. dubna 2021( číst online , konzultováno 29. dubna 2021 ).
- Pokračovat v profesoru Crisanti [ (v) číst online ]
- (in) Article in Science Daily 21. února 2003.
- Website Genoscope - článek o úplném sekvenování genomu z Anopheles gambiae [ (en) čtení on-line ]
- Akademie věd francouzského Institutu - článek z 12. června 2007 „ http://www.academie-sciences.fr/conferences/seances_publiques/pdf/gas_12_06_07_C_Frolet.pdf “ ( archiv • Wikiwix • Archive.is • Google • Co dělat? )
- Článek o Anopheles gambiae na webu Genoscope .
- (in) „ První komár prokazující malárii “ . Daniel Stolte, University of Arizona - sdělení ze dne 15. července 2010.
- (in) Summary of the World Malaria Report 2015 ( číst online ) , s. 5
- (in) Tabulka údajů F: Odhadovaná riziková populace a případy malárie a úmrtí, 2010-2018 ( číst online )
- (in) J. Breman, „ Uši hrocha: projevy, determinanty a odhady malárie “, v Am J Trop Med Hyg , sv. 64, č . 1-2, s. 1-11 , 2001 [ číst online ]
- Odhad je obtížný kvůli nespolehlivosti statistik v dotčených zemích; v roce 2005 odhadli vědci v časopise Nature počet nemocných v roce 2002 na 515 milionů (v rozmezí od 300 do 660 milionů), zatímco odhad WHO v roce 1999 ve zprávě o zdraví na světě byl 273 milionů. WHO uvedla, že tento údaj revidovala následující rok, a od té doby pracovala s rozsahem 300 až 500 milionů. Viz vyslání Johna Bonnera z 10. března 2005 (15:18), „Row erupts over WHO's malria 'miscalculation'“, na webu New Scientist [ (en) číst online ]
- „ věcný přehled na Světovém malárii Report 2013 “ , na Světovou zdravotnickou organizací ,prosinec 2013
- (en) Greenwood BM, Bojang K, Whitty CJ, Targett GA, „ Malaria “, The Lancet , sv. 365, s. 1487-1498, 2005.
- (in) Hay S, C Guerra, Tatem A, Noor A, R Snow, „ Globální distribuce a populace ohrožená malárií: minulost, přítomnost a budoucnost “ v Lancet Infect Dis , sv. 4, n o 6, str. 327-36, 2004.
- Murray CJL, Rosenfeld LC, Lim SS a kol. Globální úmrtnost na malárii v letech 1980 až 2010: systematická analýza , Lancet, 2012; 379: 413-431
- (in) Korenromp E, B Williams, S Vlas, Gouws E, C Gilks, Ghys P Nahlen B, „ Malaria Attributable to the HIV-1 epidemic, sub-Saharan Africa ,“ in Emerg Infect Dis , sv. 11, n o 9, str. 1410-1419, 2005 [ číst online ]
- (in) Abu-Raddad L, P Patnaik, Kublin J „ Duální infekce HIV a malárií podporuje šíření obou nemocí v subsaharské Africe “, Science , sv. 314, n O 5805, str. 1603-1606, 2006.
- (in) Layne SP, Principles of Infectious Disease Epidemiology , EPI 220, UCLA Department of Epidemiology [ číst online ]
- Greenwood B Mutabingwa T, „Malárie v roce 2002“, v Nature , sv. 415, č . 670-2, 2002.
- (in) Grover-Kopec E, M Kawano, Klaver R Blumenthal B Ceccato P, S Connor, „Online operační zdroj pro monitorování srážek pro systémy včasného varování před epidemií malárie v Africe“ Malar J. 2005, sv. 4, s. 6. [ číst online ]
- (in) Van Benthem B Vanwambeke S Khantikul N, Burghoorn-Maas C Panart K Oskam L Lambin E, Somboon P „Prostorové vzorce a rizikové faktory pro séropozitivitu na infekci dengue,“ Am J Trop Med Hyg . 2005, roč. 72, n o 2, str. 201-8. [ číst online ]
- (in) Trung H, Van Bortel W Sochantha T Keokenchanh K, N Quang Cong L, M Coosemans, „Přenos malárie a vektory velké malárie v různých zeměpisných oblastech jihovýchodní Asie“, let Trop Med Int Health 2004 . 9, n o 2, s. 230-7, 2004.
- Rémi Barroux , „ Po desetiletích boje Srí Lanka zvítězila nad malárií “, Le Monde.fr ,13. září 2016( číst online , konzultováno 25. dubna 2017 )
- https://www.france24.com/fr/asie-pacifique/20210630-apr%C3%A8s-70-ans-de-lutte-la-chine-ar%C3%A9ussi-a-%C3%A9radiquer- malárie
- (in) Keizer J, Utzinger J, Caldas de Castro M, Smith T, Tanner M, Singer B, „ Urbanization in sub-saharan Africa and implications for malaria control ,“ in Am J Trop Med Hyg , sv. 71, n o 2, s. 118-27, 2004 [ číst online ]
- (in) Hay SI, Snow RW, „ The Malria Atlas Project: Developing Global Maps of Malaria Risk “ in PLoS Medicine , sv. 3, n o 12, s. e473, 2006 [ číst online ]
- Callot J .: „Složitý problém: regrese malárie ve Francii“ . In: Annals. Ekonomiky, spořitelny a civilizace , 2 th rok, n o 3, 1947, s. 330-332.
- Adéa Guillot, „ V Řecku nouze a izolace migrantů z tábora Frakaport “, Le Monde .fr ,2. září 2016( číst online )
- Pierre-Olivier Fanica, „ Zmizení malárie na venkově ve Francii a regrese mokřadů: příklad Sologne “, Étude et Gestion des Sols , sv. 13, n o 1,2006, str. 53-61 ( číst online [PDF] )
- Gilles Bouvenot, Bernard Devulder a Loïc Guillevin, Lékařská patologie , svazek 2: Imunopatologie, alergologie, infekční nemoci, parazitologie, geriatrie, Massonova vydání, Abrégé Médecine, 1994, s. 336.
- Figaro podcast .
- mosquitoesinfos.sante.gouv.fr „Malárie na ostrově Réunion a ve světě“ na webových stránkách francouzského ministerstva zdravotnictví.
- (de) Bruno Pradines, „ Epidemiologie importované malárie ve Francii “ , The Practitioner's Review , sv. 69,února 2019, str. 150-152
- Olivier Bouchaud a Bruno Pradines, „ Situace malárie ve světě “, La Revue du Praticien , roč. 69,února 2019, str. 145-149
- G. Brücker, „ Patologie dovolené a návratu “, La Revue du Praticien , sv. 34 "Patologie migrantů", n o 57,11. prosince 1984, str. 3223-3228
- Simon I. Hay a kol. "Globální distribuce a populace ohrožená malárií: minulost, přítomnost a budoucnost" The Lancet Infectious Diseases , sv. 4, n o 6, červen 2004, str. 327-336 [ (in) číst online ]
- Zpráva o světové malárii za rok 2011 na webových stránkách WHO
- Sekretariát Konvence o biologické rozmanitosti, „ Iniciativa LifeWeb “ ( Archiv • Wikiwix • Archive.is • Google • Co dělat? ) (Přístup 29. března 2013 ) (oboustranná barevná brožura)
- Le Figaro z 10. června 2008, strana 16.
- (in) Braginets OP Minakawa N, Mbogo CM Yan G. „Populační genetická struktura komára africké malárie Anopheles funestus v Keni“ The American Journal of Tropical Medicine & Hygiene 2003; 69 (3) 303-8 [ číst online ]
- (in) Darwin H. Stapleton „Lekce historie? » Public Health Chronicles , březen-duben 2004, roč. 119.
- (in) Marcus Hall: „Rockefellerova nadace na Sardinii: Politika pesticidů v boji proti malárii - hodnoty životního prostředí (1991-2002)“ , 28. března 2005.
- Auriane Guilbaud, Malárie - Globální boj proti rezistentnímu parazitovi , L'Harmattan, mezinárodní sbírka Chaosu, 2008, str. 32 .
- Pierre Mouchet et allii, Biodiverzita malárie ve světě , John Libbey Eurotext, 2004.
- WHO (2019) Zpráva o eradikaci malárie: výhody, budoucí scénáře a proveditelnost. Shrnutí zprávy Strategické poradní skupiny WHO pro vymýcení malárie , 23. srpna 2019; CC BY-NC-SA 3.0 IGO; PDF, 172 kB; 13 str
- Martin Enserink (2019) [ https://www.sciencemag.org/news/2019/08/setting-deadline-eradicating-malaria-good-idea-scientists-are-divided (Termín pro ukončení malárie je je to dobrý nápad? Vědci se rozcházejí) ] 27. srpna 2019
- „ Významné pokroky v boji proti malárii “ , WHO ,11. prosince 2013
- (v) Victoria A. Ingham , Amalia Anthousi Vassilis Douris a Nicholas J. Harding , " senzoricky přívěšek protein Chrání malárii vektorů z pyrethroidů " , Nature , sv. 577, n O 7790,ledna 2020, str. 376–380 ( ISSN 1476-4687 , PMID 31875852 , PMCID PMC6974402 , DOI 10.1038 / s41586-019-1864-1 , číst online , přístup k 31. květnu 2020 )
- (in) J. Sachs a P. Malaney, „Ekonomická a sociální zátěž malárie“, Nature , 2002, roč. 415, s. 680-5.
- boji proti malárii Malárie v Africe , zpravodaj n o 3 [ číst on-line ]
- Sandi Doughton, článek Seattle Times 13. června 2008 - „ Oživení low -tech řešení “ [ (in) číst online ]
- Vrácení malárie, ekonomické náklady na malárii , OMS [ číst online ]
- (in) K. Mendis, B. Sina, Marchesini P. a R. Carter, „ Břemeno zanedbané malárie Plasmodium vivax “ , Am J Trop Med , sv. 64, n kost 1-2S,2001, str. 97-106 ( číst online [PDF] )
- (in) AA Escalante a FJ Ayala, „ Fylogeneze malarického rodu Plasmodium , odvozená z genových sekvencí rRNA “ , PNAS , sv. 91, n o 24,1994, str. 11373-7 ( číst online [PDF] )
- (in) PCC Garnham, paraziti malárie a další Haemosporidia , Blackwell Scientific Publications, Oxford, 1996.
- Permin A. a Madsen M., Investing in Animal Health Research to Allevate Poverty , International Livestock Research Institute, 2001, Dodatek 2: přehled o výskytu a dopadu chorob (drobná drůbež) [ číst online ]
- (in) Atkinson CT, Woods KL, Dusek RJ, Sileo LS Iko WM „Patogenita ptačí malárie ( Plasmodium relictum ) u experimentálně infikované Iiwi ( Vestiaria coccinea )“ Parasitology 1995; 111 Suppl.: S59- 69.
- Science & Vie ze 6. prosince 2009: „ Anofyly uvězněné špinavou ponožkou “ „ http://mondedurable.science-et-vie.com/2009/12/lanophele-piege-par-une-chaussette-sale/ » ( Archiv • Wikiwix • Archive.is • Google • Co dělat? )
- (in) Oshikazu Shirai , Takao Tsuda Shinya Kitagawa a Ken Naitoh , „ Alkohol Ingestion Stimulates mosquito přitažlivost “ , Journal of the American Mosquito Control Association , sv. 18, n o 2Červen 2002, str. 91–96 ( ISSN 8756-971X , PMID 12083361 , čtení online , přístup 26. června 2017 )
- (in) RJ Pitts, CD Rinker, PL Jones, A. Rokas LJ a LJ Zwiebel, „ Transkriptomové profilování chemosenzorických přídavků ve vektoru malárie Anopheles gambiae odhaluje tkáňové a pohlavní podpisy kódování pachů “ , BMC Genomics , let. 12,2011, str. 271 ( DOI 10.1186 / 1471-2164-12-271 )
- (in) T. Lefevre, C. Lebarbenchon, Gauthier-Clerc, Misse D., R. Poulin a F. Thomas, „ Ekologický význam manipulativních parazitů “ , Trends Ecol Evol , sv. 24, n o 1,2009, str. 41–48 ( číst online [PDF] )
- (in) KD Lafferty a Kuris AM, „Ekologické důsledky manipulativních parazitů“ v hostitelské manipulaci parazity , eds DP Hughes, J Brodeur, Thomas F (Oxford University Press, New York)2012( číst online ) , s. 158–179
- (in) T. Lefèvre a F. Thomas, „ Za jevištěm strhává nitky ještě něco: Důraz na parazitickou manipulaci u nemocí přenášených vektorem “ , Infect Genet Evol , sv. 8, n O 4,2008, str. 504–519 ( číst online [PDF] )
- Poulin R (2010) Parazitová manipulace s hostitelským chováním: Aktualizace a často kladené otázky . Advances in the Study of Behavior, eds Mitani J, et al. (Elsevier, New York), svazek 41, s. 151–186.
- H. Hurd (2003) Manipulace lékařsky významných hmyzích vektorů jejich parazity . Annu Rev Entomol 48 (1): 141–161.
- (cs) De Moraes CM, Stanczyk NM, Betz HS, Pulido H, Sim DG, Read AF, Mescher MC, „ Malárie vyvolané změny v hostitelských pachech zvyšují přitažlivost komárů “ , PNAS , sv. 111,2014, str. 11079–11084 ( DOI 10.1073 / pnas.1405617111 , číst online [PDF] )
- Ferguson HM, Read AF (2004) Chuť komárů po krvi je stimulována infekcí Plasmodium chabaudi v nich samotných a jejich hostitelích obratlovců . Malar J 3:12.
- (cs) R. Lacroix, WR Mukabana, LC Gouagna a JC Koella, „ Infekce malárií zvyšuje přitažlivost lidí pro komáry “ , PLoS Biol 3: e298 ,2005( DOI 10.1371 / journal.pbio.0030298 )
- Cornet S, Nicot A, Rivero A, Gandon S (2013) Infekce malárií zvyšuje přitažlivost ptáků pro neinfikované komáry . Ecol Lett 16: 323–329. doi: 10.1111 / ele.12041.
- Van Dooren GG, Striepen B (2013) „Řasová minulost a přítomnost parazita apikoplastu“. Annu Rev Microbiol 67: 271–289. doi: 10,1146 / annurev-micro-092412-155741 ( souhrn ).
- Výzkumník molekulární mikrobiologie a specialista na dětskou malárii na Lékařské fakultě Washingtonské univerzity v St. Louis
- Webové stránky Lékařské fakulty Washingtonské univerzity v St. Louis
- Imlay L & Odom AR (2014) Isoprenoidový metabolismus u parazitů Apicomplexan . Aktuální zprávy o klinické mikrobiologii. 1.3-4 (2014): 37-50
- Guggisberg, AM, Amthor, RE a Odom, AR (2014) Isoprenoid Biosynthesis in Plasmodium falciparum . Eukaryotická buňka. 13.11 (2014): 1348-1359 ( abstrakt )
- Wong RP, Flematti GR & Davis TM (2012) „ Vyšetřování těkavých organických biomarkerů odvozených z Plasmodium falciparum in vitro “. Malar J 11: 314. doi: 10,1186 / 1475-2875-11-314
- Kelly, M., Su, CY., Schaber, C., Crowley, JR, Hsu, FF., Carlson, JR, Odom, AR (2015) „ Paraziti malárie produkují těkavé komárové atraktanty “ . mBio doi: 10,1128 / mBio.00235-15, sv. 6 č. 2 e00235-15
- (in) VO Nyasembe, PEA Teal, WR Mukabana, JH Tumlinson a B. Torto, „ Behaviorální reakce vektoru malárie Anopheles gambiae na hostitelské těkavé látky a syntetické směsi “ , Parasites & Vectors , sv. 5,2012, str. 234 ( číst online [PDF] )
- Dekker T, Geier M & Cardé RT (2005) „ Oxid uhličitý okamžitě senzibilizuje komáry žluté zimnice na pachy lidské kůže “. J Exp Biol 208: 2963-2972. doi: 10,1242 / jeb.01736 ( shrnutí ).
- (in) CJ McMeniman, RA Corfas, BJ Matthews, SA Ritchie SA a LB Vosshall, „ Multimodální integrace oxidu uhličitého a dalších senzorických podnětů zvyšuje přitažlivost komárů k lidem “ , Cell , sv. 156,2014, str. 1060–1071 ( DOI 10.1016 / j.cell.2013.12.044 , čteno online [PDF] )
- Webové stránky laboratoře nemocnice St. Louis
- (in) Talman A Domarle O, F McKenzie, Ariey F Robert V „ Gametocytogenesis: the puberty of Plasmodium falciparum “ v Malar J , sv. 3, s. 24.
- Entomologie malárie a vektorová kontrola (str. 7-8), WHO 2003 [ číst online ]
- MEDICÍNA / VĚDY 2005 (Přenos bílkovin v červených krvinkách infikovaných Plasmodiem) [ číst online ]
- (in) Cécile Crosnier Leyla Y. Bustamante S. Josefin Bartholdson Amy K. Bei Michel Theron, Makoto Uchikawa Souleymane Mboup Omar Ndir Dominic P. Kwiatkowski, Manoj T. Duraisingh, Julian C. Rayner and Gavin J. Wright, Basigin is a receptor nezbytný pro invazi erytrocytů Plasmodium falciparum . číst online .
- E. Pilly, Infekční a tropické nemoci: všechny položky infekčních nemocí , Paříž, Alinéa Plus,2018, 720 s. ( ISBN 978-2-916641-66-9 ) , str. 512-514
- Paris Val de Marne University - 2000 - Diplomová práce pro státní diplom doktora medicíny (název 1.2.2.) [ Číst online ]
- (in) Cox-Singh J, Davis TM, Lee KS, Shamsul SS Matusop A Ratnam S, Rahman HA Conway DJ, Singh B, „ Malárie Plasmodium knowlesi u lidí je široce distribuována a potenciálně ohrožuje život “ , Clin Infect Say , sv. . 46, n O 22008, str. 165-71. ( PMID 18171245 , PMCID PMC2533694 , DOI 10.1086 / 524888 , číst online [html] )
- Marc Gentilini, tropická medicína , Paříž, Flammarion Medicine-Sciences,1993, 928 s. ( ISBN 2-257-14394-9 ) , s. 101.
- (in) Výsledky studie u myší DOI : 10,1038 / nm.2368
- NCBI - Prohlížeč taxonomie (Navigátor na genetických kódech druhových rozdílů Plasmodium falciparum ) [ (ne) číst online ]
- P. Bartolucci, „ Hemoglobinopatie: výhoda proti malárii, ale s rizikem závažných nemocí “, La Revue du Praticien , sv. 64,října 2014, str. 1110-1011
- (in) Denis Pierron , Margit Heiske , Harilanto Razafindrazaka a Veronica Pereda-loth , „ Silná selekce afrického původu v minulém tisíciletí ve smíšené populaci Madagaskaru “ , Nature Communications , sv. 9, n o 1,2. března 2018, str. 932 ( ISSN 2041-1723 , PMID 29500350 , PMCID PMC5834599 , DOI 10,1038 / s41467-018-03342-5 , čtení online , přístup 8. listopadu 2020 )
- CNRS - Malárie - Parazit P. vivax infikuje populace dosud považované za rezistentní - 16. března 2010 [ (fr) číst online ]
- (in) Carolina Lopez, Carolina Saravia et al. „Mechanismy geneticky založené rezistence na malárii“ Gene 2010; 467 (1-2): 1-12.
- Nicolas Vignier, „ Management jednoduchých záchvatů malárie, terapeutická pohotovost “, La Revue du Praticien , sv. 69,února 2019, str. 152-158
- Johann Cailhol, „ Malárie “, The Practitioner's Review , sv. 64,prosince 2014, str. 1457-1468
- Z Fritz H. Kayser ( transl. Z němčiny), Pocket Manual of Medical Microbiology , Paříži, Flammarion médecine-Sciences,2008, 764 s. ( ISBN 978-2-257-11335-1 ) , s. 597-599.
- Marc Gentilini 1994, op. cit., str. 95.
- Marc Gentilini 1993, op. cit., str. 103-106.
- A. Manuila, Francouzský slovník medicíny a biologie , t. II, Paříž, Masson,1971, str. 207-210
- Kritéria pro těžkou malárii přijatá WHO [ číst online ] , s. 15.
- Trampuz A, Jereb M, Muzlovic I, Prabhu R, „Clinical review: Severe malria“, in Crit Care , sv. 7, n O 4, str. 315-23, 2003 [ číst online ]
- Kain K, Harrington M, Tennyson S, Keystone J, „Importovaná malárie: prospektivní analýza problémů v diagnostice a léčbě“ Clin Infect Dis . 1998, roč. 27, n o 1, str. 142-9.
- Stéphane Jauréguiberry, „ Access malaria “, La Revue du Praticien - všeobecné lékařství , sv. 21, č . 754/755,16. ledna 2007, str. 23-28.
- Redd S et al., „Klinický algoritmus pro léčbu malárie Plasmodium falciparum u dětí“, Lancet , sv. 347, n o 8996, s. 223-7, 1996.
- American Journal of Public Health „Výkon komunitního zdravotnického pracovníka při zvládání dětských nemocí více: okres Siaya, Keňa, 1997-2001“ v říjnu 2001 [ (v) číst online ]
- (in) Pattanasin S. a kol. „Vyhodnocení nového testu Plasmodium laktát dehydrogenázy (OptiMAL-IT) pro detekci malárie“ Transact Royal Soc Trop Med . 2003, roč. 97, s. 672-4.
- RollBackMalaria - spotřební a nelékařské výrobky pro malárii - seminář od 5. do 9. března 2006 v Dakaru [ číst online ]
- (cs) Ling IT. et al. "Protilátky proti glutamátdehydrogenáze Plasmodium falciparum " Parasitology 1986, sv. 92, s. 313-24.
- „ diagnostické testy Rapid pro malárii “ , na medecinetropicale.free.fr ,2018
- (in) Adak T, Sharma V, V Orlov, „Studies on the Plasmodium vivax relapse pattern in Delhi, India,“ in Am J Trop Med Hyg , vol. 59, n o 1, str. 175-9, 1998
- Marc Gentilini 1994, op. cit., s. 109.
- Marc Gentilini 1994, op. cit., str. 107-109.
- Bénédicte Girard, „ Horečka a těhotenství “, La Revue du Praticien , sv. 57,31. března 2007, str. 665-669
- „ KDO | Stručná zpráva o světové malárii za rok 2019 “ , na WHO (přístup 15. prosince 2019 )
- (in) Athena P. Kourtis, „ Pregnancy and Infection “ , The New England Journal of Medicine , sv. 370, n o 23,5. června 2014, str. 2211-2218.
- (in) Zhi-yong Tao Qiang Fang , Xue Liu a Richard Culleton , „ Vrozená malárie v Číně “ , PLoS zanedbané tropické nemoci , sv. 8, n o 3,13. března 2014( ISSN 1935-2727 , PMID 24626148 , PMCID 3953009 , DOI 10.1371 / journal.pntd.0002622 , číst online , přistupováno 13. prosince 2019 )
- (en) Jane Crawley, „ Malárie u dětí “ , Lancet , sv. 375,24. dubna 2010, str. 1468-1481.
- (in) Lauren M. Cohee a Miriam K. Laufer , „ Malárie u dětí “ , Dětské kliniky Severní Ameriky , sv. 64, n O 4,srpna 2017, str. 851–866 ( ISSN 0031-3955 , PMID 28734514 , PMCID 5733786 , DOI 10.1016 / j.pcl.2017.03.004 , číst online , přistupováno 15. prosince 2019 )
- Tania Ikowsky, „Importovaná malárie u kojenců “, La Revue du Praticien - Médecine générale , sv. 23, n o 824,16. června 2009, str. 431-432
- (in) Kimberly E. Mace a pan Paul Arguin , „ Dohled nad malárií - Spojené státy, 2014 “ , MMWR Surveillance Summaries , sv. 66, N O 1226. května 2017, str. 1–24 ( ISSN 1546-0738 , PMID 28542123 , PMCID 5829864 , DOI 10,15585 / mmwr.ss6612a1 , číst online , přístup k 15. prosinci 2019 )
- Marc Gentilini 1994, op. cit., str. 110.
- (en) Federica Verra , Andrea Angheben , Elisa Martello a Giovanni Giorli , „ Systematický přehled malárie přenášené transfuzí v neendemických oblastech “ , Malaria Journal , sv. 17,16. ledna 2018( ISSN 1475-2875 , PMID 29338786 , PMCID 5771189 , DOI 10.1186 / s12936-018-2181-0 , číst online , přistupováno 16. prosince 2019 )
- F. Denis, Bakterie, houby a paraziti přenosní z matky na dítě , John Libbey Eurotext, 2002, s. 376.
- (en) Ehsan Ahmadpour , Masoud Foroutan-Rad , Hamidreza Majidiani a Sirous Mehrani Moghaddam , „ Transfúze přenášená malárie: Systematický přehled a metaanalýza “ , Open Forum Infectious Diseases , sv. 6, n o 7,11. června 2019( ISSN 2328-8957 , PMID 31334300 , PMCID 6634438 , DOI 10,1093 / ofid / ofz283 , číst online , přístup 16. prosince 2019 )
- J. Ranque: „Posttransfuzní malárie: současný stav“ .
- François Lefrère, „ Aktuální rizika transfuze “, La Revue du Praticien - Médecine générale , sv. 27, n o 894,Leden 2013, str. 74-75
- „ Malárie: názor na transfuzní bezpečnost a transplantace “ , na hcsp.fr ,září 2019, str. 7-8
- Nicolas Vignier, „ Zvláštní formy malárie “, La Revue du Praticien , sv. 69,února 2019, str. 159-161
- (in) Danielle I. Stanisic , James S. McCarthy a Michael F. Good , „ Controlled Human Malaria Infection: Applications, Advances, and Challenges “ , Infection and Immunity , Vol. 86, n o 1,19. prosince 2017( ISSN 0019-9567 , PMID 28923897 , PMCID 5736798 , DOI 10.1128 / IAI.00479-17 , číst online , přistupováno 16. prosince 2019 )
- (en) Mockenhaupt F. a kol. "Projev a důsledky závažné malárie u dětí v severní Ghaně" Am J Trop Med Hyg. 2004; 71 (2): 167-72.
- Zastaralé léky zpomalují vítězství proti malárii - článek Daily Nation 30/06/2009 [ (ne) číst online ]
- vždy Soukromé kliniky používají starší léčbu - článek Daily Nation ze dne 23. 4. 2009 [ (ne) číst online ]
- BEH - Chemosenzitivita malárie dovezené do Francie v letech 2001 a 2002 (článek 3. února 2004) [ (en) číst online ]
- (in) Nicholas J. White, „ Malárie - čas jednat “ , New Eng. J. Med. , sv. 355,9. listopadu 2006, str. 1956-1957 ( číst online )
- (in) K. Laufer, PC Thesing, ND Eddington, R. Masonga, FK Dzinjalamala, SL Takala, TE Taylor a CV Plowe, „ Return of Chloroquine Antimalarial Účinnost v Malawi “ , New Engl. J. Med. , sv. 355,9. listopadu 2006, str. 1959-1966 ( číst online )
- (in) Shweta Sinha , Bikash Medhi a Rakesh Sehgal , „ Výzvy malárie rezistentní vůči drogám “ , Parasite , sv. 21,2014, str. 61 ( ISSN 1776-1042 , DOI 10.1051 / parasite / 2014059 )
- (in) Brian KS Yeung , Bin Zou , Matthias Rottmann a kol. , „ Spirotetrahydro beta-karboliny (Spiroindolones): nová třída silných a Orálně účinné sloučeniny pro léčbu malárie “ , J. Med. Chem. , sv. 53, n o 14,22. června 2010, str. 5155-5164 ( souhrn ).
- (cs) Nicholas J. White , Sasithon Pukrittayakamee Aung Pyae Phyo et al. , " Spiroindolone KAE609 pro Falciparum a vivax malárii " , N. Engl. J. Med. , N o 376,31. července 2014, str. 404-410 ( souhrn ).
- Nobutaka Kato (2016) Syntéza orientovaná na rozmanitost přináší nové vícestupňové antimalarické inhibitory ; Příroda ; doi: 10.1038 / nature19804, nahráno: 7. září 2016, přístup 10. září 2016
- Lon CT, Tsuyuoka R, Phanouvong S et al. „Padělaná a nestandardní antimalarická léčiva v Kambodži“, Trans R Soc Trop Med Hyg , sv. 100, n o 11, str. 1019-24, 2006.
- (in) US Pharmacopeia, falešná antimalarika nalezená v provincii Yunan, Čína 2004 " http://www.uspdqi.org/pubs/other/FakeAntimalarialsinChina.pdf " ( Archiv • Wikiwix • Archive.is • Google • Co dělat? )
- (in) Newton PN, Green MD, Fernández FM Day JSP, NJ White, „Counterfeit anti -infective drugs“ v Lancet Infect Dis , sv. 6, n o 9, s. 602-13, 2006
- BBC News, 17. srpna 2007 [ číst online ]
- Kevin Hull, Malaria: Fever Wars , PBS Documentary, 2006 „ http://www.wgbh.org:81/cgi-bin/nph-algs.cgi/000000A/http/www.wgbh.org/schedules/program- info? program_id = 2682027 & epizoda_id = 2682029 » ( Archiv • Wikiwix • Archive.is • Google • Co dělat? )
- Barat, „Čtyři příběhy o úspěchu malárie: jak se úspěšně snížila zátěž malárie v Brazílii, Eritreji, Indii a Vietnamu“, Am J Trop Med Hyg , sv. 74, n o 1 p.12-16 2006.
- Postoj WHO k používání DDT 2005 [ číst online ]
- Prefektura Réunion - Ministerstvo zdravotnictví a sociálních věcí - Boj proti komárům - 2006 [ číst online ]
- Světová zdravotnická organizace , Plánování programů kontroly malárie: Trainee's Guide , ed. prozatímní, WHO , Ženeva , 2003 , s. 128 [ číst online ]
- „ Co je netopýr?“ » , Na www.nuitdelachauvesouris.com
- „Sekvenování genomu komárů, publikované v časopise Science, otevírá cestu novým prostředkům v boji proti malárii“ Eurekalert.org , 2. října 2002 [ číst online ]
- (in) Smit MR, Ochomo EO Aljayyoussi G, et al., „ Bezpečnost a účinnost mosquitocidního vysokého dávkování ivermektinu při současném podávání s dihydroartemisinin-piperaquinem u dospělých Keni s nekomplikovanou malárií (IVERMAL): randomizovaná, dvojitě zaslepená , placebem kontrolovaná studie “ , The Lancet Infectious Diseases , sv. 18, n o 6,27. března 2018, str. 615-626 ( DOI 10.1016 / s1473-3099 (18) 30163-4 , číst online )
- (in) EJ Kweka F. Mosha Lowassa A. a kol., „ Etnobotanická studie recenzí některých rostlin odpuzujících komáry v severovýchodní Tanzanii “ , Malaria Journal , sv. 7,2008, str. 152 ( DOI 10.1186 / 1475-2875-7-152 )
- Saltidin - Technické informace (en) „ http://www.bayrepel.com/?501A1 “ ( Archiv • Wikiwix • Archive.is • Google • Co dělat? )
- Institut tropické medicíny Antverpy - Zdravotní poradenství pro cestující, vydání určené pro lékařskou profesi 2007-2008 [[ http://www.itg.be/ITG/Uploads/MedServ/fmedasso.pdf číst online]]
- ITG (Instituut voor Tropische Geneeskunde - Vaše zdraví při cestování - Malárie (verze srpen 2008) [ číst online ]
- Belgické centrum pro farmakoterapeutické informace-komentáře, dávkování tetracyklinů [ číst online ]
- Belgické centrum pro farmakoterapeutické informace - komentáře, dávkování antimalarik - adresář „název specializace“ začínající na „L“ [ číst online ]
- Belgické centrum pro farmakoterapeutické informace-komentáře, dávkování antimalarik-adresář „název specializace“ začínající na „M“ [ číst online ]
- Článek Standardu ze dne 8. května 2010 - Boj proti malárii prostřednictvím SMS [ (v) číst online ]
Podívejte se také
Bibliografie
- Jacques Verdrager, WHO a malárie: vzpomínky lékaře specializujícího se na malárii . - L'Harmattan, kol. „Herci vědy“, Paříž, 2005 ( ISBN 2-7475-8246-9 )
- „Travellers zdravotní a hygienické doporučení 2005” , Týdenní epidemiologická bulletin , n o 24-25 / 2005 (dále jen14. června 2005) [ číst online ]
- (fr) Robert W. Snow a kol. „Globální distribuce klinických epizod malárie Plasmodium falciparum “, Nature , sv. 434, n o 7030 (10. března 2005), str. 214-217 [ (en) online prezentace ]
- Marie Josserand Debacker, Malárie: historie, mýty, víry a přijaté nápady , cvičení, medicína, Paříž XII , 2000 [ číst online ]
- Serge Paul Eholié, Emmanuel Bissagnéné a Pierre-Marie Girard (dir.), Therapeutic Memento of Malaria in Africa , Doin, IMEA, Paris, 2008, 139 stran ( ISBN 978-2-7040-1253-4 )
- Christian Lengeler, Jacqueline Cattani a Don de Savigny (eds), Zeď proti malárii: Něco nového v prevenci úmrtí na malárii , International Development Research Center, Ottawa; Světová zdravotnická organizace, Ženeva, 1997, 220 stran ( ISBN 0-88936-831-7 )
- Jean Mouchet, Pierre Carnevale, Marc Coosemans et al. Biodiverzita malárie ve světě , J. Libbey Eurotext, Montrouge, 2004, 428 stran ( ISBN 2-7420-0528-5 )
Filmografie
- Malárie, němý hecatomb , dokumentární film režiséra Bernarda Germaina a Jeana Vercoutèra, produkovaný Mosaïque Films (Paříž) a distribuovaný ADAV, 2000, 54 minut (VHS)
- Les Faucheurs de Palu , 52minutový dokument režiséra Patrice Desenne, produkoval Effervescence, Francie 5, veřejný senát, IRD.
- Malárie: Vyšetřování v gabonském lese film o zvířecím původu malárie (16 min), IRD.
Související články
- Martin Shkreli a skandál Daraprim
- Světový den malárie
- Ptačí malárie
- Kontrola malárie
- Globální fond pro boj proti AIDS, tuberkulóze a malárii
- DNDi (Iniciativa Drogy pro zanedbávané nemoci)
- Pontinské bažiny
- Atabrine
- Mezinárodní rozvojová asociace
- Dichlorodifenyltrichlorethan
externí odkazy
- Záznamy autorit :
- Sdělení v obecných slovnících nebo encyklopediích :
- Zdroje související se zdravím :
- NCI tezaurus
- Orphanet
- (en) Mezinárodní klasifikace primární péče
- (en) Ontologie nemocí
- (en) DiseasesDB
- (en + es) Informační centrum o genetických a vzácných onemocněních
- ( fr ) Mendelovo dědictví u lidí
- ( fr ) Mendelovo dědictví u lidí
- (en) Lékařské předměty
- (en + es) MedlinePlus
- (cs + sk) WikiSkripta
- Stránka WHO
- Projekt Atlas malárie
- (en) Evropská stránka BIOMALPAR věnovaná malárii